hepatites virales. anomalies biologiques hepatiques

ITEM 83
HEPATITES VIRALES. ANOMALIES BIOLOGIQUES HEPATIQUES
CHEZ UN SUJET ASYMPTOMATIQUE
- Diagnostiquer une hépatite virale.
- Argumenter l’attitude thérapeutique et planifier le suivi du patient.
- Interpréter des anomalies biologiques hépatiques chez un sujet asymptomatique.
Zéros HEPATITE VIRALE AIGUE
- Asymptomatiques
dans 90% des cas
- Phase pré-ictérique
puis phase ictérique
- Gravité : TP < 50%,
encéphalopathie
- Cytolyse avec
ALAT>ASAT et
ALAT>20N
- Arrêt systématique
de l’OH et des
médicaments
hépatotoxiques
Hépatite
fulminante :
- Apparition d’une
encéphalopathie
hépatique moins de
2 semaines après
l’ictère
- Virus :
o VHA
o VHB
o VHE (femme
enceinte)
- Souvent associée
à une baisse du TP
< 30%
- Facteurs
favorisant :
o Sujets âgés
o Immunodépres
sion
o Hépatotoxicité
OH,
médicaments
o Co-infection B
et D
- Evolue vers
l’insuffisance
hépatique
terminale et décès
(50%)
- Transplantation
hépatique en
urgence
1. Introduction :
Epidémiologie
VHA - Virus à ARN, incubation de 15-50 jours
- Transmission oro-fécale
VHB - Virus à ADN, incubation 50-100 jours
- Transmission sanguine, sexuelle et oro-fécale
VHC - Virus à ARN, incubation 15-90 jours
- Transmission sanguine, néonatale, exceptionnellement sexuelle
VHD - Virus à ARN défectif, incubation 30-40 jours
- Transmission sanguine et sexuelle
VHE - Virus à ARN, incubation 15-50 jours
- Transmission oro-fécale
VHG - Virus à ARN, transmission sanguine et sexuelle
Evolution
- Phase pré-ictérique : Durée de 5 à 15 jours : syndrome pseudo-grippal
- Phase ictérique : Durée de 2 à 6 semaines
Ictère cutanéo-muqueux plus ou moins prononcé
Formes
cliniques
- Forme anictérique
- Hépatite fulminante : encéphalopathie hépatique ≤ 2 semaines après l’ictère
2. Diagnostic :
Anamnèse
- Antécédents personnels médico-chirurgicaux et familiaux
- Prise de traitements hépatotoxiques et consommation alcoolique
- Facteurs de risque : Sexualité à risque (VHB)
Transfusion < 1995, toxicomanie IV, tatouage (VHC/B)
Voyage récent (VHA et VHE)
- Signes fonctionnels : Altération de l’état général, syndrome pseudo-grippal
Douleurs de l’hypochondre droit
Examen
physique
- Général : Poids, taille et IMC
Température
- Examen cutanéo-muqueux : recherche d’un ictère
- Palpation abdominale : recherche de douleur de l’hypochondre droit
- Signes de gravité : signes d’encéphalopathie hépatique : Confusion, somnolence
Astérixis
Paraclinique
Biologie
- NFS – CRP : syndrome inflammatoire biologique
- Bilan hépatique : ASAT/ALAT : cytolyse hépatique
Gamma-GT, PAL, bilirubine : cholestase
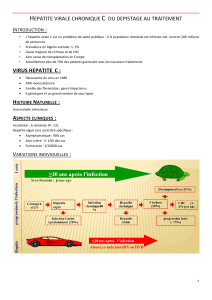
TP : hépatite sévère si TP < 50%
Imagerie - Echographie abdominale : Elimine un obstacle des voies biliaires
Adénopathies du pédicule hépatique
Sérologie
virale
- VHA : anticorps anti-VHA
- VHB : Antigène HBs, anticorps anti-HBc (totaux) et anti-HBs
- VHC : Anticorps anti-VHC et PCR VHC
- VHD : anticorps anti-VHD
- VHE : anticorps anti-VHE
- Autres : sérologies : VZV, EBV, HSV, CMV
3. Prise en charge :
Orientation - En ambulatoire en l’absence de signe de gravité
- Hospitalisation en réanimation si hépatite sévère
Symptomatique
- Repos
- Sevrage alcoolique
- Eviction : Traitements hépatotoxiques
Traitements neuro-sédatifs
Spécifique
- Absence de traitement spécifique
- VHC : traitement antiviral si PCR positive ≥ 3 mois
- Hépatite fulminante : transplantation hépatique en urgence
Mesures
associées
- Isolement entérique pour les hépatites A et E
- Vaccination des sujets contacts contre l’hépatite A
- Enquête épidémiologique pour déterminer la source de contamination
- Déclaration des hépatites B aiguës par notification anonyme
Surveillance - Clinique : signes d’encéphalopathie hépatique
- Paraclinique : TP bi-hebdomadaire

HEPATITE VIRALE B CHRONIQUE
- IST
- Formes chroniques
10% : Ag HBs + plus
de 6 mois
- Mutant pré-C
(50%) : réplication
avec : PCR +, Ag HBe
– et Ac anti-HBe +
- Complications :
Cirrhose, CHC,
périartérite noueuse,
glomérulonéphrite
extra-membraneuse
- Traitement des
formes actives sur le
plan biochimique et
histologique : INF
pégylé ou analogues
nucléosidiques ou
nucléotidiques
- Score METAVIR :
PBH
- Chez le nouveau-né
ou AES :
immunoprophylaxie
par -globulines
Score METAVIR :
Activité (A) :
- A0 : absente
- A1 : minime
- A2 : modérée
- A3 : sévère
Fibrose (F) :
- F0 : absente
- F1 : fibrose
portale sans septa
- F2 : rares septa
- F3 : nombreux
septa
- F4 : cirrhose
1. Introduction :
Epidémiologie - 0,3% de la population française
- Transmission parentérale, sexuelle et néonatale
Hépatite B
aiguë
- Diagnostic : Ag HBs positif et IgM anti-HBc positif
- Rechercher d’autres IST
Hépatite B
chronique
Définition - Portage de l’antigène HBs > 6 mois
- 10% des adultes immunocompétents
Phases
évolutives
- Réplication : Tolérance immunitaire
Forte multiplication virale : contagiosité élevée
Peu de réponse : ALAT peu élevée
- Séroconversion : Réponse immunitaire
Nécrose hépatocytaire : ALAT élevées
Constitution de la fibrose hépatique
- Non réplication : Immunisation : 5-10% des cas/an
Evolue vers la guérison (1%/an) ou la réactivation
2. Diagnostic :
Diagnostic positif
- Sérologie hépatite B : Antigène HBs
Anticorps anti-HBc (totaux)
Anticorps anti-HBs
- Dépistage de l’entourage familial et des partenaires sexuels
Diagnostic de
sévérité
- Bilan hépatique complet : recherche une cytolyse
- Charge virale : quantification de l’ADN par PCR
- Antigène HBe : présent chez le virus sauvage en réplication
- Anticorps anti-HBe : Présent chez les mutants pré-C en réplication
Présent chez les virus sauvages inactifs
- Ponction-biopsie hépatique : Hépatite B chronique avec réplication et cytolyse
Evaluation de la fibrose : score METAVIR
Comorbidités
- Infectieuses : Sérologie de l’hépatite D
Bilan IST : Sérologie VIH (avec accord)
Sérologies VHC, TPHA-VDRL
PCR Chlamydiae sur le premier jet d’urine
- Hépatiques : Hépatite auto-immune : Anticorps anti-nucléaires et anti-LKM1
Glycémie et EAL (NASH)
Coefficient de saturation de la transferrine (hémochromatose)
Complications
- Dosage de l’
-fœto-protéine
- Echographie hépatique
- Rénal : Créatininémie et calcul du débit de filtration glomérulaire
Bandelette urinaire +/- protéinurie des 24h
Bilan
préthérapeutique
- NFS
- TSH
- -hCG
3. Interprétation des sérologies :
Ac anti-HBc Ag HBs Ac anti-HBs Interprétation
- - - - Absence de contact avec le virus
- - + - Antécédents de vaccination
- Taux protecteur d’Ac anti-HBs > 10UI/L
+ - + - Infection ancienne et guérie
+
-
-
- Infection ancienne et guérie avec disparition Ac anti-HBs
- Guérison en cours (apparition future des Ac anti-HBs)
- Rares infections occultes ou par mutant Ag HBs
- + - - Infection aiguë récente avant apparition Ac anti-HBc
+ + - - Infection B en cours, aiguë ou chronique
+ + + - Séroconversion HBs en cours
4. Complications :
- Périartérite noueuse : cf. item 134
- Rénal : glomérulonéphrite extra-membraneuse
- Cirrhose
- Carcinome hépatocellulaire sans cirrhose

Effets
secondaires
INTERFERON :
- Syndrome
pseudo-grippal
- Troubles de
l’humeur
(dépression)
- Hématologique :
thrombo-
neutropénie
- Dysthyroïdie
- Réaction au site
d’injection
5. Prise en charge de l’hépatite B chronique :
Indications
- Hépatite B chronique avec : Activité biochimique (cytolyse hépatique)
Activité histologique : METAVIR ≥ F2/A2
Réplication virale (ADN viral positif)
- Cirrhose avec réplication virale
Objectifs
- Arrêter la réplication virale
- Normaliser les transaminases
- Régression de la fibrose
Traitements
spécifiques
Interféron
pégylé
- Injection sous-cutanée hebdomadaire
- Traitement de 1ière intention
- Contre-indiqué en cas de cirrhose décompensé
Analogues
nucléosidiques
- Lamivudine - Zeffix®
- Entécavir - Baraclude®
Analogues
nucléotidiques
- Adéfovir dipivoxil - Hepsera® : toxicité rénale
- Tenofovir - Viread® : toxicité rénale
Mesures
associées
- Hépato-protection : Sevrage OH
Arrêt des médicaments hépatotoxiques
Vaccination contre l’hépatite A
- Dépistage et vaccination de l’entourage
- Rapports sexuels protégés
- Prise en charge 100% en ALD (par le médecin traitant)
- Soutien psychologique
Surveillance
- Efficacité : Transaminases
ADN viral et sérologie virale
- Complications : Sérologie delta annuelle
Echographie hépatique et FP même si absence de cirrhose
Score de Child-Pugh si cirrhose
- Tolérance interféron : NFS mensuelle
TSH trimestrielle (mensuelle si antécédent de dysthyroïdie)
Prévention - Vaccination 3 injections 0, 1, 6 mois

HEPATITE VIRALE C
- Chronicité : 50-80%
- Bilan : Ac anti-VHC,
ARN viral, génotypage
- PBH : pas di
génotype 2 ou 3,
cirrhose ou grossesse
car ttt systématique
- Fibrotest, fibroscan
- Complications :
cirrhose, CHC,
cryoglobulinémie,
glomérulonéphrite
membranoproliférative
- Ttt : IFN pégylé +
ribavirine ; 6 mois si
génotype 2 ou 3, 12
mois si génotype 1
- Ribavirine :
contraception et NFS
- Vaccin hépatite A et B
1. Introduction :
Epidémiologie - 1% de la population : toxicomane, VIH
- Transmission parentérale, néonatale, sexuelle exceptionnelle
Clinique
Hépatite C aiguë - Asymptomatique
- Jamais d’hépatite fulminante
Hépatite C
chronique
- 50-80% des sujets immunocompétents
- Asymptomatiques
2. Diagnostic :
Diagnostic positif - Sérologie VHC : anticorps anti-VHC
Diagnostic de
sévérité
- Bilan hépatique complet : recherche une cytolyse
- Charge virale : quantification de l’ARN viral par PCR
- Génotypage viral : Génotypes 2 et 3 de meilleur pronostic
Génotypes 1 et 4 de moins bon pronostic
- Evaluation de la fibrose : score METAVIR :
Méthodes non invasives : Fibrotest® ou fibroscan®
Ponction-biopsie hépatique si comorbidités hépatique (OH, VHB…)
Comorbidités
- Infectieuses : Sérologie VHB
Sérologie VIH (avec accord)
- Hépatiques : Hépatite auto-immune : Anticorps anti-nucléaires et anti-LKM1
Glycémie et EAL (NASH)
Coefficient de saturation de la transferrine (hémochromatose)
Complications
- Echographie hépatique
- Dosage de l’-fœto-protéine (seulement en cas de cirrhose)
- Rénal : Créatininémie et calcul du débit de filtration glomérulaire
Bandelette urinaire +/- protéinurie des 24h
- Immunoélectrophorèse des protéines sériques
- Recherche d’une cryoglobulinémie
Bilan
préthérapeutique
- NFS
- TSH
- -hCG
3. Complications :
Hépatiques - Cirrhose
- Pas de carcinome hépatocellulaire en l’absence de cirrhose
Pathologies
associées
- Cryoglobulinémie
- Dysimmunité : Vascularite
Hépatite auto-immune
Dysthyroïdie
- Glomérulonéphrite membrano-proliférative de type II (à complexes immuns)
- Cutanées : Porphyrie cutanée tardive
Lichen plan
4. Prise en charge thérapeutique :
Objectifs - Réponse virologique prolongée : ARN viral négatif 6 mois après l’arrêt
- Régression de la fibrose hépatique
Indications
- Hépatite C aiguë : persistance de l’ARN viral ≥ 3 mois
- Hépatite C chronique : Fibrose au moins modérée : ≥ F2
Cirrhose compensée
Manifestations extra-hépatiques sévères
Génotype 2 ou 3
Contre-
indications
- Grossesse
- Insuffisance cardiaque ou coronarienne évolutive
- Maladie psychiatrique évolutive
- Cirrhose décompensée
Traitement
spécifique
Interféron pégylé - Cf. VHB
Ribavirine
- Effets secondaires : Anémie hémolytique
Toux
Tératogénicité : contraception
Durée - Génotype 1 et 4 : 48 semaines
- Génotype 2 et 3 : 24 semaines
Mesures
associées
- Hépato-protection : Sevrage OH et arrêt médicaments hépatotoxiques
Vaccination VHB et VHA
- Contraception efficace chez la femme en âge de procréer
- Prise en charge à 100% en ALD (par le médecin traitant), soutien psychologique
Surveillance
- Efficacité : ARN viral et anticorps anti-VHC
Bilan hépatique
- Tolérance : Mensuel : NFS et hCG
Trimestrielle : Créatininémie et uricémie

HEPATITE VIRALE A
Epidémiologie - Contamination lors de voyage en zone d’endémie
Clinique - Cf. hépatite aiguë
Diagnostic - Présence d’anticorps de type IgM anti-VHA
Evolution
- Guérison en 3 mois en moyenne
- 0,1% d’hépatite fulminante
- Pas d’hépatite chronique
Traitement
- Cf. hépatite aiguë
- Vaccinations des sujets contacts :
Le plus tôt possible
Avec sérologie préalable si : Né avant 1945
Antécédent connu d’ictère
Séjour > 1 an en pays de forte endémicité
Prévention - Vaccination par virus inactivé indiquée si voyage en zone d’endémie
- 2 injections : 0 et 6 mois, immunité à vie
HEPATITE VIRALE D
Epidémiologie
- Virus défectif : nécessite une co-infection VHB pour se multiplier
- Co-infection : Hépatite aiguë avec 90% de guérison
5% hépatite fulminante
- Surinfection : Hépatite chronique dans 90% des cas
Risque majeur de carcinome hépatocellulaire
Clinique - Asymptomatique ++
Paraclinique
- Diagnostic positif : Recherche anticorps anti-Delta
ARN viral
- Ponction biopsie hépatique et score METAVIR
Traitement - Indication : réplication virale attestée par la quantification d’ARN viral
- Modalités : Interféron pégylé pendant au moins 1 an
HEPATITE VIRALE E
Epidémiologie - Transmission oro-fécale
- Virus rare en France
- Pas d’hépatite chronique
Clinique - Cf. hépatite aiguë
- Risque d’hépatite fulminante chez la femme enceinte
Diagnostic - Anticorps anti-VHE
Traitement - Cf. hépatite aiguë
Prévention - Mesures d’hygiène
- Pas de vaccin disponible
HEPATITES VIRALES AUX VIRUS DU GROUPE HERPES
EBV - Hépatite aiguë asymptomatique
CMV
Immunocompétent - Hépatite aiguë asymptomatique
Immunodéprimé - Atteinte multiviscérale
- Hépatite sévère
HSV
- Hépatite grave : Nouveau-né
Femme enceinte
Immunodéprimé
VZV
- Le plus souvent asymptomatique
- Syndrome de Reye si prise d’aspirine : Hépatite aiguë grave
Encéphalopathie
 6
6
1
/
6
100%