Directive en matière de politique

1
Révisé,22décembre2014
Cettedirectiveremplacecellecommuniquéele20octobre2014
Lasécuritén’estpasnégociable
DirectivedelaFCSIIenmatièredepolitique
Préparationd’urgenceàlamaladieauvirusEbola
Unegrandepartiedumondeestmaintenantenmodeplanificationd’urgenceafindefaire
faceàtouteflambéepotentielledelamaladieauvirusEbola(MVE),carcevirusaatteint
l’AmériqueduNordetl’Europe.Bienquelesnormespuissentvarier,lesconnaissancesetla
compréhensionparrapportàlapropagationdelamaladieontélevélesnormesparrapport
àcequiconstitueunrisqueacceptable.
LapositiondelaFCSIIestlasuivante:aucuneinfirmièreouautreprofessionneldelasanté
nedevraitêtreexposéàlaMVEsansêtreprotégé.Ondoitfournirlaformationadéquate
ainsiqueleséquipementsdeprotectionindividuelle(EPI)avantd’affecterlepersonnel
infirmierauxsoinsd’unpatientpouvantêtreatteintdelaMVE.Lesinfirmièresetles
infirmierspeuventseprévaloirdudroitderefuseruntravailqu’ilsjugentdangereux,
conformémentàlaloiprovincialesurlasantéetlasécuritéautravail.Ils’agitd’undernier
recoursauquelletravailleurdevraserésoudresilesystèmerefusedeleprotégermais,s’il
sentlebesoindeseprévaloirdecedroit,lesyndicataccepteradelereprésenter.
LaprincipaleleçontiréeduSRAS(etduvirusH1N1)estexpriméeparleprincipede
précautionselonlequellasécuritépasseenpremier.Touteactionvisantàdiminuerles
risquesnedevraitpasattendrelacertitudescientifique.1Enplusdelaprotectioncorporelle,
leprincipedeprécautionobligeuneprotectiondesvoiesrespiratoirespourtoutpathogène
commelevirusEbolaqui:a)n’offreaucunemodalitédetraitementéprouvéepréoupost‐
exposition;b)présenteuntauxélevédemortalitéclinique;etc)n’offreaucunecertitude
scientifiqueparrapportàlatransmissionparaérosols.
SelonlaFédérationcanadiennedessyndicatsd’infirmièresetinfirmiers,leprincipede
précaution1)protègelasantéetlasécuritédestravailleurset2)doitêtreutilisépourguider
lesprisesdedécisionsrelativesaucontrôledesinfections.
1Campbell,Archie.(2006).RapportfinaldelaCommissionsurleSRAS.Gouvernementdel’Ontario:
Commissionchargéed’enquêtersurl’introductionetlapropagationduSRASenOntario.

2
Cettedirectiveenmatièredepolitiquecouvrelesprotocolesetlesprocédures,lesmesures
deconfinementmisesenplaceparl’employeur,ladotationetlaformation,leséquipements
deprotectionindividuelle(EPI)etlescommunications.D’autresénoncéspourraientsuivre
relativementàd’autrescontextes,notammentlesservicesmédicauxd’urgence,lessoins
primairesetleslaboratoires,leséchantillonsetprélèvements(formation,tests,transport),
éliminationdesdéchetsetautres.
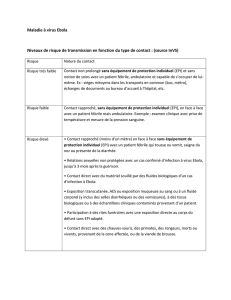
TransmissiondelaMVE
TelquementionnédanslaDirective1réviséedugouvernementdel’Ontariorelativementà
lamaladieduvirusEbola:«LatransmissiondelaMVEpeutseproduiredirectementparun
contactavecdusang,desliquidesorganiquesoudesgouttelettes;indirectementparcontact
aveclematérieldesoinsoudessurfacescontaminéespardusangoudesliquides
organiques;possiblementparlagénérationd’aérosolslorsdeprocéduresquien
génèrent.»2
SelondesconseilsoffertsrécemmentpardesexpertsdirigésparLisaBrosseau,Ph.D.,ilfaut
rejeterlesdistinctionsnonréalistesentrelatransmissionpar«contact»,par«voies
aériennes»oupar«aérosols»,parcel’infectionestpossible«qu’importelatailledela
particule.»3Danssoncommentaire,Brosseauaffirmequ’uneaérosolisationdesliquides
organiquesinfectésauvirusestpossibleetqu’unepersonnepeutlesinhalersielleestà
proximitéimmédiated’unepersonneinfectieuse.Elleprécisequedesparticulesde
différentestaillespeuventêtreinhaléesetdéposéesdanstouteslesvoiesrespiratoires.Les
sécrétionsdespatients,notammentles«vomissures,ladiarrhée,lesangetlasalivepeuvent
créerdesparticulesd’aérosolinhalableàproximitéimmédiated’unepersonneinfectées.»4
Lesaérosolssontdepetitesparticulesinhalablesensuspensiontemporaireàproximité
immédiatedupatient.5Lesinterventionsquigénèrentdesaérosols,parexemplel’intubation
etlaré‐intubation(enraisond’uneextubationaccidentelle),chasserl’eaudelatoilette,et
lesprocéduresdelaboratoireetc.,pourraientaussiproduiredesaérosols.Parconséquent,
lesvoiesrespiratoiresdestravailleursdepremièrelignedoiventêtreprotégéess’ilssontà
proximitédeparticulesduvirusEbolapotentiellementensuspensiondansl’air.
LaFCSIIappréciel’énoncéduDrGregoryTaylor,administrateurenchefdelasantépublique
duCanada,ÉnoncédemesuresdepréventionetdecontrôledelamaladieàvirusEbola(le19
décembre2014).Toutefois,nouspensonsquelecommuniquéd’agencedelasantépublique
2Gouvernementdel’Ontario.(2014,30octobre).MaladieàvirusEbola.Directive1.Tiréde:
http://www.health.gov.on.ca/fr/public/programs/emu/ebola/docs/evd_directive_1_20141030_fr.pdf
3Brosseau,L.;Jones,R.(2014,17septembre).Commentaire:HealthWorkersNeedOptimalRespiratory
ProtectionforEbola.CenterforInfectiousDiseaseResearchandPolicy(CIDRAP).Tiréde
http://www.cidrap.umn.edu/news‐perspective/2014/09/commentary‐health‐workers‐need‐optimal‐
respiratory‐protection‐ebola
4Idem.
5Idem.

3
duCanada(l’ASPC)du19décembre2014,Conseilsrelatifsauxmesuresdepréventionetde
contrôlepourlamaladieàvirusEboladanslesmilieuxdesoinsnevapasassezloinpour
protégerlestravailleursdelasantédelamaladieàvirusEbolaauCanada.
Parconséquent,laFCSIIrecommande:
Desactionsimmédiatesparlesgouvernementsetlesemployeurs,enconsultationavecles
syndicatsetlescomitésmixtesdesantéetdesécuritéautravail,afindeprévenir
l’expositionauvirus:
Protocolesetprocédures
• Lesemployeursdoiventfaireuneévaluationinitialeetrégulièredesrisquesdansles
établissementsafindedéterminerlesdangerspotentielsetlesrisquescourusparles
travailleursexposésauvirusEbola.Lesemployeursdoiventcommuniquerlesrésultats
auxcomitésmixtesdesantéetdesécuritéautravail.6
• Apporterdeschangementsauxpolitiques,procédures,équipementsetmilieudetravail
afind’éliminerouminimiserlesrisques,enadoptantuneapprocheaxéesurune
hiérarchiedemesuresdecontrôleparrapportauxdangers.
• S’assurerdefourniruneformationcomplèteauxtravailleursdelasanté,deles
soumettreàdestestsetdelesentraîneràfairedesévaluationsdesrisquesaupointde
serviceavantchaqueinteractionavecunpatientoud’évaluerlesrisquesautourdu
patientpourdéterminerlapossibilitéd’exposition,decontact,oudegénération
d’aérosolsparlesprocédésdesoins,leséquipements,lescontextesdetraitementet,
ainsi,déterminerlespratiquesdetravailadéquatesetsécuritaires.
• S’assurerdelamiseenplace,danstouslespointsd’entréedeshôpitaux,deméthodes
dedépistageetdeprotocolesdepréparation,ycomprisaffichagebienenvue,dépistage
actiffaitparlestravailleursayantaccèsàdeséquipementsdeprotectionindividuelleet
ayantuneformationenMVE,ainsiquelacapacitédeconvoquerdupersonnelbien
forméetéquipélorsqu’unpatientaétéidentifié,etdemettreenœuvredesmesures
d’isolementpourceuxquiprésententdessymptômes.
• Mettreenœuvredesprotocolespourquelepersonnelpuissedispenserdessoinsen
toutesécurité(i.e.deuxIAparpatient).
• Mettreenœuvredeprotocolesrelativementaunettoyageetàl’éliminationdesdéchets.
• Mettreenœuvredesprocéduresnormaliséespourleportetleretraitdeséquipements
deprotectionindividuelleutiliséspourlevirusEbola,ycomprisunepersonneavec
formationcomplètepourobserveretcorrigers’ilyalieu.Ajouterdesdirectives
pratiquespourdesgestestelslechangementdegantspendantl’isolement(parexemple,
entrelestâchesliéesauxsoins).
• Adopter–immédiatement–unestratégieenmatièredecommunicationspourtousles
cadresetlepersonnel.Cettestratégiedoitpréciserclairementlesétapesàsuivre
lorsquequ’unpatientpotentiellementinfectéparlevirusEbolaestprésentdansun
établissementdesoins.Ilfautaussiélaborerunestratégiedecommunicationà
6Lenomdescomitésdesantéetsécuritéautravailpeutvarierd’uneprovinceàl’autre.

4
l’intentiondupublic.Ilestimportantderespecterlaconfidentialitédupatientoudu
personnel.
Mesuresdeconfinementmisesenœuvreparl’employeur*
Placement,chambresetéquipementsTravailleursdelasanté
• Dirigerlespersonnesàrisqueélevé
(personnesayantvoyagédansrégions
touchées)àlasalled’urgence;
• Mesured’ingénierie(général):zones
d’accèsrestreint,barrièresphysiques
pertinentes(imperméables,
transparentes,facilesàdécontaminer,
permettantlacommunication
bilatérales,dehauteuretlargeur
suffisantespourprévenirtoutcontact
physique,etlepassagede
gouttelettes,éclaboussures,etc.),
équipementjetable,sallesd’examenet
sallesd’attenteréservées;
• Installerlepatientimmédiatement
dansunespaceàl’écartdesautres
patients,avecaccèsàsapropre
toiletteouchaised’aisance,lorsqu’un
cassuspectdeMVEestdéterminé;
• Informerimmédiatementl’équipede
santéetsécuritéautravailde
l’établissementetlemédecin
hygiénistedubureaudesanté
publique;isolerlepatientdansune
chambred’isolementdesinfections
aéroportéessipossible;
• Avoirdeschambresd’isolementbien
équipées,avecdesantichambresqui
doiventêtrepropres,afind’assurerla
sécuritédupatient,desvisiteursetdu
personnel;
• Assurersuffisammentdemesuresde
protectionetd’équipementsaux
endroitsdedépistage;
• Utiliserdesinstrumentsmédicauxen
systèmefermé,sansaiguilles;les
aiguillesdevraientserviraux
procéduresmédicalesnécessaires
•
Évitertoutcontactaveccassuspectou
confirmédeMVEouàproximitésile
patientadesplaiesàvif;
• Assurerlaformationcomplètedes
travailleursquidoiventéviterde
toucher,aveclesmains,àlamembrane
muqueusedeleursyeux,leurnezet
leurbouchepournepasse
contaminer;
• Évitertoutcontactduvisage,dela
peauoudesvêtementsavecdesgants,
desmainsoudeséquipements
contaminéslorsquevousenleverles
EPI.
• Selaverlesmainsavantdetoucherune
partieducorps.Encasdedoute,
refairel’hygiènedesmainspour
s’assurerdenepascontaminerles
membranesmuqueuses(yeux,nez,
bouche);
• Formercomplètementlestravailleurs
afinqu’ilscomprennentl’importance
designalertouteexpositionpotentielle
àlaMVEautravailoudansla
collectivité(i.e.expositionsdirectes
sansEPIadéquat,blessures
percutanées).Ilsdoiventsignalercela
ausuperviseurimmédiatquidoit
informerlescomitésmixtesdesantéet
sécuritéoulespersonnesdéléguées,
ainsiquelesagenceslocalesdesanté
publique;
• Formercomplètementlestravailleurs
etleuroffrirunsoutienafinqu’ils
signalent,defaçonproactive,aux
cadressupérieurs,lemanque
d’équipement,leséquipements
défectueux,oulesprotocoles,les

5
seulement,etilfaututiliserdes
aiguillesdeconceptionsécuritaire;
• Utiliserdeséquipementsjetablesdans
lamesuredupossible;leséquipements
nonjetablesdevraientservir
uniquementaupatient.
mesuresetlesprocéduresquiontdes
failles.
*Laduréedesmesuresdeprécaution:pourlescasconfirmésdeMVE,lesmesuresde
précautiondoiventêtremaintenuesjusqu’àcequetouslessymptômesaientdisparuschez
lespatientssoumisàdesévaluationscontinues,surlabaseducasparcasetenconsultation
aveclespécialistedesmaladiesinfectieuses.
Obligationsdel’employeurenmatièrededotationetdeformation
DotationFormation
• Pourlespatientsàrisqueélevé,au
moinsdeuxinfirmièresautoriséespour
chaquepatient;
• S’assurerquelessoinssoient
prodiguésseulementpardes
infirmièresayantreçuuneformation
complète,ayantétésoumisesàdes
testsetbienentraînéesparrapport
auxrisques,auxmesuresdeprotection
etsurlafaçondemettreetenleverles
EPI;ellesnedevrontavoiraucune
autretâcheets’assurerqueles
collèguesrespectentlesprocédures,
particulièrementcellesrelativesaux
EPI;
• Assurerunedotationsuffisanteafinde
fournirlenombrenécessaire
d’infirmièresetautrestravailleursdela
santépourprendresoindespatients
enisolement;
• Limiterlepersonnelquiprendsoindes
patientsenisolement;
• Établirleshorairesdetravaildefaçonà
permettredespériodesdereposetde
récupération,etavoirdesmécanismes
pourévaluerl’étatdefatigue;
• Affecterunepersonneayantune
•
S’assurerquelestravailleursdésignés
soientbienformésetaientaccèsaux
EPI,vérifierrégulièrementleurs
connaissancesetlessensibiliser
régulièrementauxdangersdel’Ebola,à
touslesprotocolesdesécurité,aux
mesuresetprocéduresliéesàleur
travail,ainsiquelesraisonspour
lesquellesilfaututiliserlesEPI
(particulièrementcommentmettreet
enleverl’équipement);
• Formationcontinuedupersonnelsur
lessoinsàprodiguerauxpatientsMVE
etsurlesprotocolesdesoins;
• Minimiserlestressliéàprendresoin
depatientsatteintsdelaMVEen
offrantdesatelierspouraugmenterla
résilienceetenoffrantunsoutien
psychologique.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
1
/
11
100%