Télécharger le diaporama

Point sur les gastrostomies
D Séguy – 27 novembre 2015

Alimentationentéraled’uneduréeprévisible>1mois
‐Nutritionentéraleexclusive(troubledeladéglutition)
‐Pathologiesneurologiques(IMC,myopathies,SLA,AVC...)
‐Sténosedel’œsophageouORL
‐Supplémentationnutritionnelle(cycliquenocturne)
‐Dénutritionsévère
‐Entéropathies,maladiedeCrohn
‐Dysplasiebronchopulmonaire,mucoviscidose
‐Insuffisancerénale,cardiaque
Gastrostomiededécompression(décharge)<2%
‐Pseudo‐obstructionintestinale,troublesdelavidangegastrique
‐Carcinosepéritonéale,sténoseétagésdugrêle
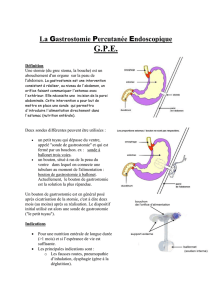
Indications de la gastrostomie
Alimentationentérale+décompressiongastrique

Gastrostomy without laparotomy : a percutaneous
endoscopic technique Gauderer MWL. J Pediatr Surg 1980
GPE: 35 ans déjà
Percutaneous endoscopic gastrostomy - 20 years later :
a historical perspective
Gauderer MWL. J Pediatr Surg 2001
Plus de 216 000 GPE pull
réalisées aux USA/an

Gastrostomie chirurgicale (open/cœlioscopie)
GPE : « pull »
Gauderer MWL. J Pediatr Surg 1980
GPE : « push »
Gastrostomie per endoscopie + cœlioscopie
Gastrostomie radiologique « introducer »
Bouton en 1 tps : « on time button »
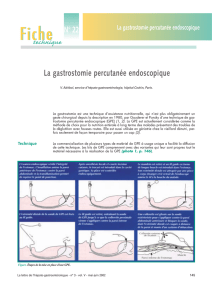
Technique
«Pull»
Technique
«Push»
Evolution de la technique

Top chrono
Sonde « pull » Bouton « introducer »
- Pas de contact entre le dispositif et l’oropharynx ou l’œsophage
- Gastropéxie
- Mise en place immédiate du bouton
Avantagesdelatechnique« introducer »
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
1
/
41
100%