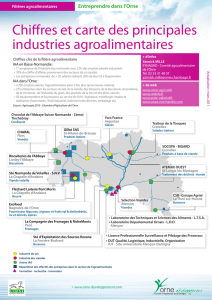
Les refus de soins en milieu rural

Institutderechercheetdocumentationenéconomiedelasanté
IRDES‐AssociationLoide1901‐10rueVauvenargues‐75018Paris‐Tél.:0153934300‐Fax:0153934350‐www.irdes.fr
Analyseterritorialedesobstaclesàl’accès
auxsoinsdesbénéficiairesdelaCMU
complémentairedanslesdépartements
del’OrneetdelaNièvre
Rapportderecherche
Mai2012
Responsabledeprojet,médecinetanthropologue:CarolineDesprés
Economisteetstatisticien:ThomasRenaud
Géographesdelasanté:MagaliColdefyetVéroniqueLucas‐Gabrielli
Réalisationdesappelsetsaisie:RaphaëlDelyetMarionWiechert


Analyseterritorialedesobstaclesàl’accèsauxsoinsdesbénéficiairesdelaCMUcomplémentaire
danslesdépartementsdel’OrneetdelaNièvre
CarolineDesprés,ThomasRenaud,MagaliColdefy,VéroniqueLucas‐Gabrielli,Irdes–Juin2012
‐3‐
Sommaire
1.Contexteetproblématique______________________________________________________________5
1.1.Lerefusdesoinsàl’égarddesbénéficiairesdelaCMU‐Cenmilieurural____________6
1.2.Quelleruralité?__________________________________________________________6
1.3.Objectifsdel’étude_______________________________________________________7
Objectifsprimaires_____________________________________________________________________7
Objectifssecondaires___________________________________________________________________8
2.Méthodes____________________________________________________________________________9
2.1.Lechoixdeslieuxd’étude__________________________________________________9
2.2.Premièreétape:laréalisationduTesting_____________________________________9
Lescriptetlescénario_________________________________________________________________10
Lesprofessionnelstestés_______________________________________________________________11
Lesréponses:qu’appelons‐nousle«refusdesoins»?_______________________________________11
Lesvariables_________________________________________________________________________12
Sélectiondel’échantillon_______________________________________________________________12
2.3.Deuxièmeétape_________________________________________________________17
3.Portraitsdesdépartementschoisis_______________________________________________________19
3.1.DescriptionsociodémographiqueetsanitairedelaNièvre_____________________________20
a)Démographie:laNièvredanslarégionBourgogne___________________________________20
b)Précarité(voircartesenannexe4)________________________________________________21
c)Situationàl’égarddelasanté____________________________________________________22
d)Denombreuxhôpitauxlocauxetéquipementsmédico‐sociauxenBourgogne_____________23
3.2.Descriptionsociodémographiqueetsanitairedel’Orne________________________________23
a)Démographie_________________________________________________________________23
b)Précarité_____________________________________________________________________24
c)Situationàl’égarddelasanté____________________________________________________24
3.3.L’accèsauxprofessionnelsdesantélibérauxdelaNièvreetl’Orne______________________25
3.3.1.Ladémographiedesprofessionnelsdesanté______________________________________25
3.3.2.Levieillissementdesmédecins_________________________________________________26
3.3.3.Larépartitiondesprofessionnelsdesantéauseindudépartement____________________27
3.3.4.Ladisponibilitédel’offre______________________________________________________29
3.4.Lapriseenchargedespatientsprécaires___________________________________________36
3.5.Stratégiesdesmédecinspourpallieràlararéfactiondel’offre__________________________37
4.Résultatsdutesting___________________________________________________________________40
4.1.Descriptiondel’échantillon________________________________________________40
Professionnelsdesanténon‐jointsdansletesting___________________________________________40
Parcatégoriedeprofessionnels__________________________________________________________41
Répartitiongéographiquedesprofessionnelsdesanté_______________________________________43
Moded’exercicedesprofessionnelsdesanté_______________________________________________44
4.2.Lesréponsesobtenuesàunedemandederendez‐vous_________________________44
Appelseffectués______________________________________________________________________45
Tauxderefusenglobalité______________________________________________________________45
TauxderefuspourlesbénéficiairesdelaCMU‐C____________________________________________48
Délaisderendez‐vous__________________________________________________________________49
4.3.Modalitésd’attributiondelaconsultation____________________________________52

Analyseterritorialedesobstaclesàl’accèsauxsoinsdesbénéficiairesdelaCMUcomplémentaire
danslesdépartementsdel’OrneetdelaNièvre
CarolineDesprés,ThomasRenaud,MagaliColdefy,VéroniqueLucas‐Gabrielli,Irdes–Juin2012
‐4‐
4.4.Lescausesderefusdeconsultation_________________________________________52
Lesargumentsavancéspartéléphone_____________________________________________________52
4.5.Analyseparmodélisation_________________________________________________54
4.5.1.Lesdéterminantsdurefus_______________________________________________________54
4.5.2.Analysedesdélaisderendez‐vous________________________________________________59
4.6.Discussion______________________________________________________________62
4.6.1.Surlaméthode________________________________________________________________62
4.6.2.Surlesrésultats_______________________________________________________________63
5.Résultatsdel’analysequalitative:entretiensauprèsd’habitantsdelaNièvre___________________67
5.1.Lapauvretéàlacampagne________________________________________________68
5.2.L’environnementsanitaireetl’organisationdel’offredesoins___________________69
5.2.1.Lesparcoursdesoinsdécritsmontrentdessituationscontrastéesselonlelieuderésidence__69
5.2.2.Lesdéplacementsàdomicilecommefacteurcentraldel’accèsaumédecingénéralistepourles
personnesnonmobiles________________________________________________________________70
5.2.3.Réductionduchoix_____________________________________________________________70
5.2.4.L’instabilitéprofessionnelle______________________________________________________70
5.2.5.L’accèsauxspécialistesouauxstructuresdediagnostic_______________________________71
5.3.Lesdimensionsdelaperceptiondel’éloignementdel’offre_____________________72
5.3.1.Ladimensionspatialenepeutêtredéconnectéedeladimensiontemporelle______________72
5.3.2.Lamobilité«physique»________________________________________________________73
5.3.3.Lesressourcesdisponibles_______________________________________________________74
5.3.4.Lamobilitéculturellementconstruite______________________________________________74
5.4.Lesaspectsfinanciersdel’accèsauxsoins____________________________________75
5.4.1.PourlesbénéficiairesdelaCMU‐C________________________________________________76
5.4.2.Lescoûtsfinanciersdesdéplacements_____________________________________________77
5.5.L’accèsauxdroits________________________________________________________78
5.6.Rapportàlasantéetàlamaladie___________________________________________79
5.6.1.Laconstructionsocialedesbesoins________________________________________________79
5.6.2.Desrésistancesàlamédecine____________________________________________________81
5.7.Lesressourcessociales____________________________________________________82
5.8.Lesrenoncementsauxsoins_______________________________________________82
6.Conclusion___________________________________________________________________________84
Bibliographie_____________________________________________________________________________87
Annexe1:Refusdesoinsetaccessibilitéauxsoinsdansl’espacerural:sélectiondesdépartementsruraux88
Annexe2:EffectifsdesbénéficiairesdelaCMU‐C_______________________________________________89
Annexe3a:CartedudépartementdelaNièvre(58)_____________________________________________90
Annexe3b:Cartedudépartementdel’Orne(61)________________________________________________91
Annexe4a:RevenuannuelmoyenparunitédeconsommationenBourgogneen2007_________________92
Annexe4b:LesbénéficiairesdelaCouverturemaladieuniversellecomplémentaire(RégimeGénéral)dans
lescantonsdeBourgogneau31décembre2009_________________________________________________93

Analyseterritorialedesobstaclesàl’accèsauxsoinsdesbénéficiairesdelaCMUcomplémentaire
danslesdépartementsdel’OrneetdelaNièvre
CarolineDesprés,ThomasRenaud,MagaliColdefy,VéroniqueLucas‐Gabrielli,Irdes–Juin2012
‐5‐
1. Contexteetproblématique
En France, des inégalités dans l’accès aux services de santé sont observées depuis plusieurs décennies. Celles-ci
ont pu être en partie réduites par l’amélioration de la couverture sociale sur le territoire, notamment depuis la
mise en œuvre de la loi du 27 juillet 1999 portant création de la Couverture maladie universelle (CMU).
L’absence de complémentaire santé est un facteur limitant l’accès aux services de santé (Raynaud, 2004, 2005)
et le rôle protecteur de la CMU-complémentaire (CMU-C) a été documenté. En effet, si le taux de renoncement
aux soins des bénéficiaires de la CMU-C est plus élevé que celui de la population générale dans l’Enquête santé
et protection sociale (ESPS) menée par l’Irdes, 22 % versus 15,4 % en 2008, il aurait été encore plus élevé en
l’absence de la CMU-C : il a été estimé à 40 % (Després et al., 2011b). Cependant, l’existence de refus de soins
à l’égard des bénéficiaires de la CMU-C constitue une limite à l’efficacité de la loi visant à réduire les difficultés
d’accès aux soins des plus précaires et contribue en partie à expliquer des renoncements aux soins chez cette
catégorie d’usagers (Després et al., 2011a).
A l’instigation du Fonds CMU, plusieurs tests de discrimination (testing) ont été réalisés antérieurement. Ils ont
permis de confirmer l’existence de refus de soins de professionnels de santé à l’égard des bénéficiaires de la
CMU-C et les taux observés dans certaines catégories de professionnels de santé ont contribué à révéler un
phénomène qui n’était ni marginal ni anecdotique (Fonds CMU, 2009). Ces professionnels testés étaient tous
installés en milieu urbain1.
Le premier testing mis en œuvre dans le Val-de-Marne (2006) confirmait des refus dans six villes, choisies sur
des critères démographiques (taille variable, d’environ 30 000 habitants pour L’Hay-les-Roses à près de 80 000
habitants pour Vitry-sur-Seine) et des taux de précarité différenciés. Les professionnels testés étaient des
médecins (généralistes, pédiatres, psychiatres, ophtalmologues, gynécologues) et des dentistes.
Le second testing s’est appuyé sur un échantillon représentatif de médecins, omnipraticiens, gynécologues,
ophtalmologues et radiologues et de dentistes parisiens, en 2009.
Ces deux études mettent en avant des différences de comportement en fonction du profil des praticiens. Les
probabilités de refus sont plus élevées parmi les médecins pratiquant des dépassements d’honoraires (secteur 2)
que chez leurs confrères en secteur 1.
Les médecins généralistes ont moins de chance de refuser que leurs confrères spécialistes dans l’étude dans le
Val-de-Marne. Cependant, ce second résultat n’est pas confirmé dans l’étude parisienne qui ciblait un profil
distinct de spécialistes. En effet, nous avions introduit les radiologues dans l’étude parisienne afin d’explorer les
spécialités d’accès non direct. A Paris, les radiologues semblent avoir un comportement différent de leurs
confrères spécialistes et les taux de refus sont faibles : 4,1 % en secteur 1 et 6 ,3 % en secteur 2 (Després et al.,
2009). De ce fait, à Paris, des différences significatives entre généralistes et spécialistes n’ont pas été confirmées
d’autant que les médecins généralistes y sont caractérisés par un taux de refus supérieur à nos attentes, ce que
nous avons expliqué par le fait qu’un nombre non négligeable d’entre eux bénéficient d’une compétence
spécifique. Leurs conduites s’apparentent plutôt à celles des médecins spécialistes.
Les dentistes se comportent de manière similaire aux médecins en secteur 2 (hors radiologues), dans les deux
études.
D’autres déterminants ont été mis en évidence :
- les praticiens ayant un dispositif de lecture de la carte vitale refusent moins fréquemment que ceux
qui n’en ont pas, argument qu’ils avançaient d’ailleurs lors des échanges téléphoniques pour
justifier leurs refus,
- l’environnement (en regroupant des quartiers) joue également un rôle ; les refus sont plus probables
dans les quartiers plus aisés que dans les quartiers plus populaires de la capitale, ce qui pourrait
s’expliquer tant par un effet d’environnement que par le profil des praticiens qui choisissent de s’y
installer.
Nous n’avons pas observé de différences d’attitudes entre les hommes et les femmes.
1 L’association Médecins du Monde continue à réaliser des testings qui concernent des villes de France : son dernier rapport constate la
persistance de refus à Nice (Médecins du Monde, 2010).
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
 89
89
 90
90
 91
91
 92
92
 93
93
 94
94
1
/
94
100%