Instabilité osseuse de l`épaule

Mise au point
6
Épaule
Instabilité osseuse de l’épaule Nicolas Graveleau
Paris
Bushnell BD, Creighton RA, Herring MM
Bony instability of the shoulder.
Arthroscopy 2008 ; 24 : 1061-73.
Les auteurs présentent un certain nombre de données
concernant les lésions osseuses dans la pathologie de
l’épaule. Le fil conducteur est l’analyse de l’échec des
reconstructions arthroscopiques ne visant à réparer que
les lésions labrales et ligamentaires.
L’épaule est une articulation peu contrainte et, donc, très
mobile, ce qui l’expose à l’instabilité lorsque les mécanismes
stabilisateurs viennent à être déplacés. Ses stabilisateurs
statiques sont le labrum, les ligaments gléno-huméraux, la
capsule, la voûte acromio-coracoïdienne tandis que les stabi-
lisateurs dynamiques sont les muscles de la coiffe, le deltoïde,
le biceps et les autres muscles de la ceinture scapulaire. Les
surfaces articulaires supportées par l’os, même si elles sont
peu congruentes, sont à la base de cette stabilité et leur lésion
peut compromettre gravement l’édifice stabilisateur.
Diagnostic positif
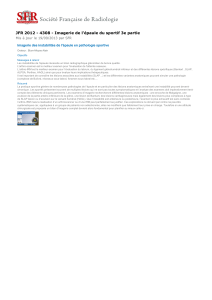
Les instabilités avec atteinte osseuse présentent quelques
particularités cliniques : fréquence des luxations vraies,
facilité de reproduction de la luxation, nombre important
de luxations, luxation pendant le sommeil ou luxations
même en dehors des positions extrêmes de rotation
externe-abduction (armé du bras). L’existence d’un
épisode traumatique de luxation, en particulier sur un
traumatisme à haute énergie, peut être retrouvée ainsi que
la nécessité de réduction par un tiers (luxation vraie en
nomenclature française). L’existence d’une chirurgie
préalable (échec) est évoqué dans cet article. Cependant,
les lésions osseuses peuvent exister d’emblée et accompa-
gner les formes cliniques frustes d’instabilité (épaules
douloureuses pures ou syndrome du bras mort).
Le testing clinique est sans particularité en dehors du
« signe de l’armé osseux » : le bras est alors placé a 45°
d’abduction et 45° de rotation externe (au lieu de 90° dans
chaque secteur pour le signe de l’armé classique), ce qui
déclenche « précocement » l’appréhension. Les auteurs
insistent sur la nécessité de réaliser un testing complet sous
anesthésie (en préopératoire immédiat) pour bien appré-
cier les mobilités et les déplacements pathologiques en
dehors de toute protection antalgique du patient.
Le bilan radiologique comporte pour
les auteurs
•Une incidence antéro-postérieure épaule en rotation
neutre (Grashey)
•Des incidences antéro-postérieures épaule en
rotation interne et externe
•Un profil de Lamy scapular Y
•Une vue axillaire
•Une incidence oblique apicale dite de Garth
•Les incidences de West Point et de Stryker notch
permettant de mieux caractériser le défect osseux.
Le bilan d’imagerie peut utilement être complété par une
imagerie tridimensionnelle scanner ou IRM idéalement
injectée pour quantifier le défect osseux glénoïdien ou
huméral et rechercher une lésion associée de l’épaule. La
méthode de Burkhart de mesure scanner du défect osseux
est sommairement rappelée. L’index glénoïdien est calculé
en rapportant le diamètre glénoïdien inférieur maximum
du côté au même diamètre controlatéral. Un index de
moins de 0,75 serait prédictif de la nécessité de réaliser un
geste osseux.
La confirmation des lésions osseuses est faite au temps
initial de l’arthroscopie sur l’humérus et sur la glène
(à réaliser en premier en cas de geste de stabilisation à
ciel ouvert ?). Les auteurs indiquent que cela permet de
redresser le diagnostic et de modifier sa stratégie théra-
peutique au bloc (sic !). L’évaluation arthroscopique de la
perte osseuse repose sur la perte de diamètre antéro-posté-
rieur de la glène par rapport au bare spot (validé ?). La
lésion humérale de Hill-Sachs (de Malgaigne, bien sûr !)
est évaluée au mieux par voie arthroscopique postérieure.
Les lésions glénoïdiennes antérieures et les lésions de
Hill-Sachs inversées (instabilité postérieure) seront
mieux appréciées en passant le scope par l’intervalle des
rotateurs. Un examen « dynamique » pourra rechercher
une lésion engageante.

7
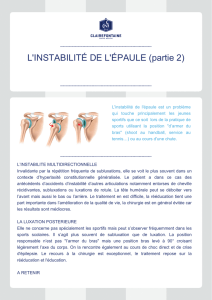
Les lésions osseuses
Les lésions osseuses sont humérales antérieure ou postérieure
(inversées par rapport à la direction de l’instabilité) ou
glénoïdiennes antérieure ou postérieure, voire combinées.
Les lésions osseuses glénoïdiennes
Les lésions antérieures de la glène antérieure :
•Les avulsions osseuses ou « bony-Bankart » peuvent, si
elles sont majeures, aboutir à l’aspect de poire inversée
(plus large en haut qu’en bas). La valeur limite d’une
lésion significative est sujette à caution. En moyenne,
entre 20 % et 30 % de perte de surface glénoïdienne est
retrouvée (cf. tableau 1).
•Les différents types de lésions osseuses sont l’émous -
sement, l’avulsion osseuse, voire la fracture de la glène et,
enfin, la dysplasie par trouble de la version ou l’hypoplasie
(instabilités postérieures).
La quantification des pertes osseuses glénoïdiennes posté-
rieures dans l’instabilité postérieure est beaucoup moins
bien codifiée.
Les lésions osseuses humérales
La lésion dite de Hill-Sachs est une fracture-enfoncement
de la partie postéro-supérolatérale de la tête humérale.
Cette déformation osseuse survient lors d’un épisode
d’instabilité lorsque la partie osseuse intéressée de la tête
humérale vient au contact du bord antérieur de la glène,
os qui est plus résistant. La lésion inversée de Hill-Sachs
répond symétriquement au même mécanisme lors d’un
épisode d’instabilité postérieure.
Ces lésions sont très fréquentes, mais leur évaluation (radio-
logique comme arthroscopique) et leur responsabilité dans la
reproductibilité de la luxation (en fonction de leur orienta-
tion) restent débattues. La notion de lésion « engageante »
ou non a été introduite et défendue par S.S. Burkhart et
J.F. De Beer : elle est décrite comme « une lésion humérale dont
le grand axe est parallèle au bord antérieur de la glène lors de la
mise en position de fonction de l’épaule (abduction et rotation
externe) et s’engage sur la glène à ce moment ».
Son identification est décrite sur des données arthrosco-
piques qui placent l’épaule dans la position d’armée pour
évaluer l’orientation et le comportement de cette
encoche.
Traitement de l’instabilité osseuse
de l’épaule
Le traitement fonctionnel de l’instabilité osseuse de l’épaule
n’est pas indiqué car l’atteinte de la structure osseuse asso-
ciée aux lésions ligamentaires d’instabilité ne permet pas
d’envisager de stabiliser l’épaule par la rééducation.
D’un point de vue chirurgical, le choix entre des tech-
niques de reconstruction des parties molles ou osseuses
peut, par exemple, s’appuyer sur le score décrit, en 2007,
par F. Balg et P. Boileau (1) : le score ISIS (Instability
Severity Index Score).
Les voies d’abord
La voie d’abord antérieure delto-pectorale permet d’ac-
céder aux lésions antérieures (lésions ligamentaires et
glénoïdiennes antérieures, fractures de glène et lésions de
Hill-Sachs inversées). L’accès aux encoches de Malgaigne
est possible, mais nécessite un abord plus extensif pour
mettre la tête humérale en rotation externe maximale. Si
le sous-scapulaire est détaché complètement, cela expose
à son atrophie graisseuse.
La voie d’abord postérieure permet un accès direct aux
lésions de la partie postérieure de la glène et aux lésions
humérales de Malgaigne. L’abord doit idéalement éviter
de traverser le deltoïde et de détacher l’infra-épineux.
Le traitement des lésions glénoïdiennes
Les fractures doivent être traitées par réduction et fixation
(à ciel ouvert) (cf. tableau 2, page suivante). Les lésions
aiguës avec avulsions osseuses, qui ne correspondent pas
aux critères de perte osseuse significative, peuvent être
traitées arthroscopiquement avec de bons résultats.
Si la perte de substance osseuse est constatée à un stade
plus tardif, il faut réaliser une greffe osseuse coracoïdienne
(Bristow ou Latarjet)/iliaque. Certaines techniques
arthroscopiques de réparation des lésions osseuses ont été
Tableau 1 – Tailles significatives des lésions
osseuses en fonction des auteurs.
Auteur Année Taille Caractéristique
Défects de la surface
glénoïde
Bigliani
et al.
Burkhart et De Beer
Itoi
et al.
Burkhart
et al.
Greis
et al.
Porcellini
et al.
Lo
et al.
Tauber
et al.
Chen
et al.
Sugaya et al.
Bahk
et al.
Burkhart
et al.
Mologne
et al.
Auffarth
et al.
Défects de la tête
humérale
Gerber et Lambert
Miniaci et Gish
Chen
et al.
Millett
et al.
Bock
et al.
Raiss
et al.
1998
2000
2000
2002
2002
2002
2004
2004
2005
2005
2007
2007
2007
2008
1996
2004
2005
2005
2007
2008
25 %
25 %/6 mm
21 %
25 %
30 %
25 %
25 %
5 mm
20 %
25 %
20 %
25 %
20 %
25 %
40 %
25 %
20 %
20 %-30 %
30 %
21 %
Clinique
Clinique
Biomécanique
Biomécanique
Biomécanique
Clinique
Clinique/biomécanique
Clinique
Revue
Clinique
Revue
Clinique
Clinique
Clinique
Clinique
Clinique
Revue
Revue
Clinique
Clinique

Mise au point
8
rapportées avec un taux intéressant de succès à condition
de bien rechercher et identifier le fragment osseux glénoï-
dien fracturé et de l’incorporer dans la réparation. Enfin,
des techniques arthroscopiques de greffes osseuses mimant
les techniques à ciel ouvert ont été décrites (essentielle-
ment par des chirurgiens français).
Le traitement des lésions humérales
Les techniques de greffe de l’encoche font appel aux auto-
greffes de crête iliaque, de coracoïde, de l’épine de la
scapula, d’allogreffes ostéochondrales, spongieuses, de tête
humérale ou de tête fémorale. Les lésions Hill-Sachs
inversées sont comblées par transfert du tendon du sous-
scapulaire ou du trochin dans l’encoche.
Des ostéotomies de rotation de l’humérus, des techniques
de désimpaction de l’encoche, de greffe de l’encoche ou,
encore, de comblement de l’encoche par plicature du
sous-scapulaire ont été décrites. Pour les très larges enco-
ches, les techniques d’arthroplasties prothétiques ont été
décrites avec les prothèses Hemi-CAP, les prothèses de
resurfaçage de Copeland ou les prothèses Epoca RH Cup.
Les complications
Certaines de ces procédures sont assez extensives et
peuvent exposer à des complications spécifiques parmi
lesquelles il convient plus particulièrement de retenir :
– les dégénérescences graisseuses du sous-scapulaire qui
peuvent nettement amoindrir le résultat attendu en cas de
chirurgie de reprise ultérieure ;
– les problèmes liés aux moyens de fixation de petites
greffes osseuses (lyse de la greffe, pseudarthrose, conflit
avec les structures nerveuses, difficulté d’ablation en cas
de chirurgie de reprise ;
– l’arthrose qui reste un problème omniprésent même en
cas de stabilisation effective de l’épaule par la chirurgie.
Les auteurs concluent en rappelant que l’instabilité de
l’épaule n’implique pas toujours le traitement des lésions
osseuses qui ne sont pas toujours systématiques. En
revanche, leur ignorance aboutit souvent à l’échec d’une
stabilisation réparant les lésions des parties molles. La
recherche de ces lésions osseuses fait partie du diagnostic
préopératoire et doit guider les choix techniques. De
nombreuses techniques sont décrites avec des résultats,
semble-t-il, satisfaisants, mais leur comparaison reste et
restera difficile, compte tenu de l’hétérogénéité des
lésions et de leur relative rareté. Les techniques à ciel
ouvert sont les plus éprouvées, mais les techniques
arthroscopiques vont rapidement se populariser.
Fractures à grand déplacement de la cavité glénoïdienne
(anneau et fosse)
•Au moins 10 mm de déplacement des fragments
•Au moins 5 mm dʼincongruence articulaire (marche dʼescalier)
•Au moins 25 % de la surface glénoïdienne (instabilité antérieure)
•Au moins 33 % de la surface glénoïdienne (instabilité postérieure)
Impossibilité dʼobtenir une réduction centrée de la luxation (incoercible)
Fracture à grand déplacement du col de la scapula
•Au moins 10 mm de translation
•Au moins 40° de déplacement angulaire (plan transverse ou coronal)
Lésion concomitante du système suspenseur de la scapula ou au moins
un des éléments constitutifs de la scapula avec un déplacement important.
Tableau 2 – Indications de réduction + fixation
des lésions de glène à ciel ouvert.
Les différents types de lésions osseuses de l’instabilité gléno-humérale sont démembrés dans cet article. Il fait le point
sur un point crucial : l’existence ou non de lésions osseuses associées aux lésions ligamentaires. Une fois leur existence
établie – ce qui est, en général, possible grâce à un bilan radiologique simple – il reste à quantifier se défect osseux.
Les auteurs évoquent les méthodes paracliniques de quantification sans pour autant les détailler. Ils « recommandent »
la quantification arthroscopique de ce ou ces défects osseux. Cette évaluation a pourtant le double inconvénient de ne
pas être reproductible (opérateur-dépendant et subjective) et de ne pas permettre de prévoir le geste de stabilisation
avant le temps arthroscopique. Cela n’est donc pas très adapté à la pratique chirurgicale hexagonale. On peut aussi
regretter que la QUANTIFICATION objective du défect osseux (par scanner ou IRM) ne soit pas débattue. L’ensemble de
la société chirurgicale devrait se munir d’un outil « universel » accessible à tous, en pratique quotidienne, de mesure
de cette perte osseuse : cela permettrait de mieux comparer les résultats des différentes techniques et de mesurer les
valeurs seuils (si elles existent) à partir desquelles il faut envisager le geste osseux. Nous connaissons la fiabilité de
ces apports osseux qui ont fait la popularité d’une intervention comme le Latarjet en France. Il semble que nos façons
d’aborder le problème de l’instabilité se croisent (pour se rejoindre ?) entre les Nord-Américains qui viennent à recon-
sidérer les gestes osseux devant un certain taux d’échec de stabilisation par gestes isolés sur les parties molles
(le défect osseux étant encore considéré comme l’exception) et la plupart d’entre nous qui réalisons essentiellement des
gestes osseux (Latarjet) par sécurité et qui recherchent les meilleures indications à un geste limité aux parties molles
(en l’absence de lésions osseuses significatives puisque, dans la littérature française, leur incidence est très élevée).
Référence
1. Balg F, Boileau P – The instability severity index score. A simple pre-operative score to select patients for arthroscopic or open shoulder stabilisation.
J Bone Joint Surg Br 2007 ; 89 : 1470-7.

9
Coude
Pseudarthrose de la palette humérale
Philippe Tchenio
Paris
Jupiter JB
The management of nonunion and malunion of the distal humerus : a 30-year experience.
J Orthop Trauma 2008 ; 22 : 742-50.
Dans cette mise au point, l’auteur associe une analyse de
la littérature à sa série personnelle.
Cet article commence par une « histoire de chasse »,
d’une patiente prise en charge en 1983, pour pseudar-
throse de la palette humérale, du coté dominant. La
chirurgie proposée alors à la patiente consiste en l’abla-
tion du matériel, une greffe iliaque et une ostéosynthèse
interne stable. Malgré une consolidation acquise, la
patiente obtiendra une mobilité inférieure à celle préopé-
ratoire. L’analyse faite par l’auteur est qu’il a sous-estimé,
dans le bilan préopératoire, la raideur du coude associée.
Devant ce résultat qu’il juge insuffisant, il travaille, en
1984, sur une série rétrospective de 20 patients pris en
charge au Massachusetts General Hospital, pour le même
type de pseudarthrose, entre 1968 et 1984. Les mobilités
des coudes des patients revus sont considérés comme
insuffisantes, avec un seul excellent résultat, 6 bons résul-
tats et 13 jugés moyens et faibles, et ce malgré un taux de
consolidation osseuse de 94 %. Le résultat fonctionnel
global est d’autant plus mauvais qu’il existe des lésions
associées (fractures articulaires, perte de substance
cutanée, raideur articulaire).
Depuis 1984, l’auteur rapporte 75 cas qui lui permettent
d’analyser certains facteurs prédictifs préopératoires. Il note
des progrès techniques, que ce soit dans le domaine de
l’imagerie tridimensionnelle, des plaques d’ostéosynthèse
« anatomiques », ou bien verrouillées (qu’il réserve aux os
porotiques). Il nous livre aussi ses choix techniques, en
fonction du niveau du foyer ainsi que du type de pseudar-
throse.
Pseudarthrose supracondylienne
Ces pseudarthroses sont les plus fréquentes. Il s’agit ici
d’une série de 39 patients. J.B. Jupiter insiste sur le fait que
l’analyse préopératoire est difficile sur des clichés radiolo-
giques standard : un risque existe, en effet, de sous-estimer
la taille du fragment distal, du fait du flessum de ce frag-
ment, lié à la rétraction articulaire (intérêt de la tomo-
densitométrie 3D). Une mauvaise analyse radiologique
peut contre-indiquer une ostéosynthèse conservatrice et
mener à une arthroplastie totale de coude, pas forcément
nécessaire.
Technique chirurgicale
•Voie d’abord extensive par olécranotomie : l’auteur
précise que la levée de l’olécrane doit être faite en
douceur pour éviter d’« arracher » le cartilage articulaire
parfois très adhérent, du fait de la fibrose intra-articulaire.
•Synovectomie totale : postérieure, puis antérieure à
travers le foyer de pseudarthrose. On doit pouvoir, en fin
de geste, mobiliser librement le fragment distal.
•Le fragment distal est creusé en « auge » et le fragment
proximal, retaillé en « V » pour permettre un encastre-
ment et obtenir une stabilité primaire satisfaisante.
•La synthèse se fait par des plaques anatomiques si
possible, souvent cintrées pour s’adapter à l’anatomie du
patient. L’auteur utilise en général deux plaques, excep-
tionnellement trois plaques lorsqu’il ne peut mettre
qu’une seule vis dans le fragment distal.
En cas d’atteinte ulnaire associée à la pseudarthrose, l’au-
teur est favorable à une neurolyse itérative. Il rapporte, sur
une série de 20 patients, une amélioration systématique à
la fois sensitive et motrice, subjective et objective. La
neurolyse et la transposition sous-cutanée se font sous
loupes grossissantes, avant olécranotomie.
Il semble clair à l’auteur que certains cas doivent être
traités d’emblée par prothèse totale de coude. L’auteur a
une expérience limitée à 7 cas, mais, devant des patients
qui ont des comorbidités, ou bien une ostéoporose impor-
tante, ou encore une arthrose avancée, les séries publiées
(1) rapportent un arc de mobilité moyen de 0/25/128°,
avec peu ou pas de douleurs, et 4 complications.
L’auteur termine cette partie en comparant la série
publiée par D.L. Helfet et al. (2) de 27 cas (27 consolida-
tions, 8 complications [4 neuropathies ulnaires, 2 infec-
tions, 2 paralysies radiales]) et la sienne de 39 cas
(35 patients consolidés dès la première intervention et
1
/
4
100%