Réponse immunitaire adaptative

UE9 – Immunopathologie et Immunointervention
Lefebvre d’Hellencourt
Date : 19/04/17 Plage horaire : 16h15-18h15
Promo : P2 Enseignant : Dr Lefebvre d’Hellencourt
Ronéistes
SINIVASSIN CHETTY Manisha
FERLAT Maëlie
Réponse immunitaire adaptative
I. Immunité par les lymphocytes T
1. Généralités
2. Activation des Lymphocytes T
A. Activation
B. Les CPA
C. Adhésion
D. Signal de co-stimulation
II. Les cellules présentatrice d’antigène
1. Les cellules dendritiques
2. Les macrophages
3. Les Lymphocytes B
4. Conclusion des CPA
III. Propriétés des lymphocytes T
1. L’interleukine 2
2. Les propriétés des lymphocytes T effecteurs
3. Activation des macrophages par les TH1

4. Activation des lymphocytes B par les TH2
A. Antigènes thymo-dépendants
B. Antigènes thymo-indépendants
C. Influence des cytokines
IV. Immunoglobulines et anticorps
1. Distributions et fonctions des immunoglobulines
2. Destruction des pathogènes : les anticorps
3. Déroulement de la réponse adaptative face à une infection
V. La réponse mémoire
En bleu clair : pour le prochain cours avec Lefebvre (selon le plan du ronéo
de l’année dernière)

I. Immunité par les lymphocytes T
1. Généralités
Les réponses que l'on va avoir de la réponse immunitaire adaptative vont dépendre des types de
pathogènes (forme et localisation de ces antigènes).
Pour les pathogènes de type virus, on aura des localisations dans le cytoplasme qui vont permettre une
activation des LT CD8 par le CMH de classe I et cette reconnaissance de cet ag aura pr conséquence
l'activation des LT cytotoxique qui élimineront alors les cellules exprimant le pathogène.
D'autres pathogènes se retrouveront plutôt au niveau du compartiment vésiculaire qui permettra la
présentation par le CMH de classe II à des LT CD4. Et cette activation des LT va se diriger vers
l'activation de macrophages qui vont alors aider à l'élimination de ces pathogènes dans les vésicules
intra-cellulaires.
Il peut également y avoir des ag solubles (dans la circulation) qui vont aussi être connus par des LB qui
vont présenter ces ag aux LT qui permettront la production d'Ig par les LB dirigées contre le pathogène.

2. Activation des Lymphocyte T
A. Activation
Il y a soit les LT CD8 cytotoxique soit les LT CD4 (les LT helper) avec 2 sous catégories: les Th1 (pro
inflammatoire) et les Th2 (anti-inflammatoire). Pr que ces LT (naïfs) soient activés (les CD4 ou 8), il
faut qu'ils rencontrent un ag présenté par le CMH (de classe I pr l'activation des CD8 et de classe II pr
l'activation des CD4). Cela n'est pas suffisant il faut un deuxième signal pr permettre l'activation
complète de ce LT: un signal co-stimulateur. Ce signal va être délivré par la cellule qui présente l'ag.
Cette activation va se passer ds les OLIIres (gg lymphatique, rate..).
Si on a une infection ORL, on aura les gg lymphatiques cervicaux douloureux et volumineux. Les cellules
vont capter les ag provenant de pathogènes, les présenter au niveau de l'OLIIre. Du coup, il y aura une
activation des lymphocytes, prolifération (avec gonflement du gg qui marque le début de la réponse
immunitaire adaptative). Ce n'est peut être pas agréable mais ça montre que notre système immunitaire
se met en marche pr lutter contre cette infection.
La localisation des pathogènes va influencer sur l'organe lymphoïde monopolisé. Si on a une infection
en périphérie, l'activation va se dérouler dans un endroit tactique le plus proche de l'infection.
Maintenant, si on une infection au niveau des muqueuses, on va avoir une direction vers les plaques de
Meyer par exemple si on considère les muqueuses intestinales ou les MALT.
Si on a une infection plutôt présente au niveau de la circulation, l'OL le plus impliqué sera la rate.
Si on a une infection en périphérique localisée, pr que ce pathogène puisse activer un gg lymphatique il
faut qu'il y ait des cellules qui captent cet ag et qui vont migrer de l'infection vers le gg. C'est le rôle des
cellules dendritiques qui vont capter l'ag et migrer de la périphérie vers le gg lymphatique pr présenter
ce dernier aux cellules naïves lymphocytaires.
On a vu que ds ce gg on a des cellules provenant de la circulation qui pouvaient rentrer grâce à des
chimiokines, des cytokines. On aura d'autre part des cellules provenant des sites d'infection pour être
présentes en même temps que ces LT au niveau des gg ou autres OLIIres. C'est cela qui permettra
l'activation de ces lymphocytes. Pour compléter cette image de l'infection en périphérie, il y aura une
réaction inflammatoire qui permettra le développement de la réponse immune adaptative.
La réaction inflammatoire associée à la présence des pathogènes va avoir des conséquences sur la
présentation des antigènes :
- L’augmentation du plasma dans les tissus infectés ce qui va augmenter la circulation et va faciliter leur
migration vers les organes lymphoïdes.
- L’inflammation locale va également favoriser l’activation des cellules présentatrices d'ag (CPA):
lorsque les cellules dendritiques immatures captent un antigène et qu’elles se trouvent dans un
environnement inflammatoire, elles vont plus facilement maturer.

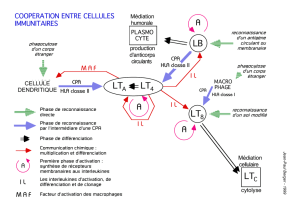
Sur ce schéma, on voit que les lymphocytes T
sont naïfs quand ils sortent du thymus. Les LT
qui passent du thymus à la périphérie après
avoir subi la sélection positive/négative sont
naïfs et vont entrer dans la circulation. Ils
passeront de la circulation vers les organes
lymphoïdes secondaires où éventuellement ils
vont rencontrer des CPA. Si ces CPA
possèdent des antigènes que le LT ne connait
pas, à ce moment-là ces cellules ne vont pas
s’attacher plus longtemps et vont sortir du
ganglion par la voie lymphatique. Par contre
si ce lymphocyte T qui rentre dans le ganglion
lymphatique reconnait un antigène présenté
par une CPA à ce moment-là le contact qui a
été initié par les molécules de liaison va se
prolonger et on va avoir une activation du
lymphocyte T qui va commencer à proliférer.
B. Les CPA
On a parlé des cellules dendritiques qui
avaient un rôle important pour emmener des
Ag de la périphérie aux ggL (ganglions
lymphatiques)
Vous avez ici différentes images de cell
dendritiques à différents niveaux, elles
ont des formes différentes en fonction de
leur activation et de leur localisation.
Quand on observe au microscope ces cell
dendritiques, on voit des dendrites surtout en
l’état sentinelle (???), qui sont présentes
autour pour essayer de capter des signaux
de danger du pathogène éventuel et ainsi
activer ces cellules. Une fois activées, elles
passent dans la circulation lymphatique de la
périphérie vers le ggL pour arriver sous une
forme de cellule qui présente l’Ag aux LT.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
1
/
17
100%