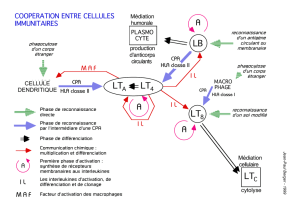
Système immunitaire: Immunité innée et acquise - Présentation

II- Le système immunitaire en action
1- Immunité innée / Immunité acquise
Deux systèmes complémentaires et coopératifs
Immunité innée Immunité acquise
Chronologie
Primo-infection
Réponse rapide:
Première barrière
contre les
pathogènes
deuxième ligne de
défense: Temps de
latence (env 7 jrs)
Infections répétées Identique à la
réponse primaire
Mémoire immunitaire
=> Temps de latence
quasi nul
Spécificité Réponse non
spécifique Réponse spécifique
(Ig et TCR)
Motifs moléculaires reconnus
Invariables et
communs à de
nombreux
pathogènes
Propres à l’agent
infectieux
Effecteurs cellulaires et moléculaires Complément, cellules
phagocytaires et
certaines cytokines
CTL (L cytotoxiques)
et plasmocytes
producteurs d’Ac,
avec l’aide des
effecteurs innés

II-1- Le système du complément
• Constitué d’environ 30 protéines plasmatiques
• Chronologie de l’activation: 2 étapes:
- Clivages en cascade de pro-enzymes en enzymes actives aboutissant à la formation du fragment C3b qui
se lie à la membrane du pathogène.
- Assemblage séquentiel de protéines à la surface du microorganisme => formation du CAM
• Les déclencheurs de l’activation:
- Ac déjà liés à la surface du microorganisme ou complexes immuns solubles (voie classique): C1 interagit
avec la région constante de l’Ac déjà lié à l’Ag et s’auto-active.
- les composants pariétaux de microorganismes (voie alterne)

II-1- Le système du complément
Actions :
-Lyse directe du micro-organisme par le CAM,
-Facilitation de la phagocytose par opsonisation du microorganisme via C3b
-Initiation de la réaction inflammatoire: Les cellules inflammatoires sont activées par certains
fragments du complément.

II-1- La phagocytose
Qui ?
•Macrophages
•cellules dendritiques
•cellules dérivées de la moelle osseuse.
•Sentinelles immunologiques, phagocytaires dans les tissus, puis, migration
dans les OL II où elles jouent le rôle de CPA
•polynucléaires neutrophiles

II-1- La phagocytose
Comment ?
•Reconnaissance et adhésion à la paroi ou membrane de la cellule cible
•Reconnaissance directe de motifs conservés (polysaccharides,…) du
microbe grâce à des récepteurs divers (TLR: Toll-like receptors)
•Reconnaissance indirecte via des récepteurs à des opsonines déjà fixées
sur le microbe (RFc pour les Ig et récepteur à C3b)
•Ingestion => formation du phagosome
•Fusion phagosome –lysosomes => Digestion (protéases + radicaux libres
oxygénés toxiques)
•Association des peptides issus de la digestion avec les molécules de classe II
(voir apprêtement de l’Ag)
•Libération extracellulaire des autres produits de digestion
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
1
/
29
100%