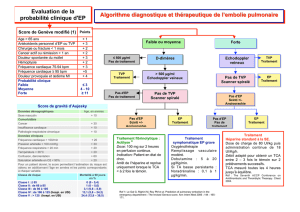
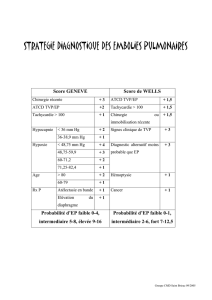
Stratégie de la recherche d`un cancer occulte au décours d`une TVP

Stratégie de la recherche d’un cancer occulte au décours d’une TVP
Bruno TRIBOUT Médecine Vasculaire CHU AMIENS
En cas de suspicion clinique de maladie thrombo-embolique veineuse on observe un
risque accru [OR= 2 dont OR=3 à 1 an de suivi] de survenue d’un cancer (K) si la METV est
confirmée [K : 10% dont 5% à 1 an] par rapport aux MTEV infirmées [K : 5% dont 1,5% à 1
an] par des tests objectifs. Cependant cette approche comporte des biais : il s'agit d'essais
rétrospectifs, les patients atteints de MTEV confirmée sont plus âgés et présentent plus de
facteurs de risque de MTEV (tableau I).
Tableau I : Incidence découverte cancer chez suspicions cliniques MTEV
confirmées ou infirmées par tests objectifs
Risque absolu K : 1 an
MTEV confirmée MTEV infirmée
94 K /1999 5% OR=3,2 [2,3 - 4,4] 63K /4130 1,5%
Risque absolu K : durée totale de suivi
MTEV confirmée MTEV infirmée
213 K /2121 10% OR=2,1 [1,7 - 2,5] 249 K /4917 5%
Le sur-risque de survenue d’un K persiste jusqu’à 1 an de l’épisode thrombotique.
Certains sous-groupes de METV sont à haut-risque de survenue d’un K :
1) les MTEV idiopathiques [K : 11%] (en l’absence d’un facteur de risque établi de
MTEV en dehors du K) versus les MTEV secondaires [K : 2,5%] avec un
OR=5 (tableau II);
Tableau II : Incidence découverte K lors MTEV idiopathiques versus MTEV secondaires [IC 95%]
MTEV secondaires MTEV idiopathiques
55 K /2213 2,5% OR= 4,8 [3,4 - 6,7] 135 K /1209 11%
2) les MTEV récidivantes (tableau III);
Tableau III : K occulte et TVP idiopathique récidivante : Prandoni 1992
Etude prospective sans dépistage extensif K : 1
er
épisode TVP (n=260)
Incidence de K suivi 2 ans
TVP secondaire 2/105 2%
p=0,043 OR= 2,3 [1 - 5,2]
TVPidiopathique 11/145 7,6%
p=0,024 OR= 4,3 [1,2 - 15,3]
TVPidiopathique récidivante 6/35 17% IC95[4,7 - 29,6%]
p=0,008 OR= 9,8 [1,8 - 52,2]
TVP secondaire : ATCD familiaux MTEV; ACC, AT, PC, PS; trauma; lit; post-op, grossesse, post-partum
3) les TVP bilatérales des membres inférieurs [K :16%] versus les TVP unilatérales [K :
2%] avec un OR=8 (tableau IV);

Tableau IV : K occulte et TVP bilatérale idiopathique : essai rétrospectif : Rance 1997
TVP unilatérale TVP bilatérale
médiane d ’âge 59 ans p<0,0001 67 ans
EP symptomatique 15% p<0,001 31%
Dic K lors de l'hospitalisation 16 K / 745 2% p<0,0001 10 K / 64 16%
OR=8,4 [3,6 - 19,5]
TVP unilatérale secondaire* unilatérale idiopathique bilatérale secondaire* bilatérale idiopathique
6 K /489 1% p<0,02 10/256 4% 2/41 5% p<0,001 8/23 35%
IC 95% [15 - 54%]
*TVP secondaire : TVP secondaire: chirurgie, trauma, lit, OII/P, grossesse, post-partum
4) les TVP des membres supérieurs [K : 24%] versus les TVP des membres inférieurs
[K : 11%] avec OR=2,5 (tableau V);
Tableau V : K occulte et TVP membres supérieurs : Girolami 1999
TVP Mb inférieurs TVP Mb supérieurs
Incidence K suivi 1 an : patients consécutifs avec TVP (n=343)
34/305 11% 9/38 24% IC 95% [10 - 37%]
OR=2,5 [1,1 - 5,7]
Types de K colon, prostate poumon, lymphomes
5) un tableau de thrombophlebitis migrans (Trousseau) ;
6) l’âge du patient inférieur à 65 ans.
L’incidence des cancers à 1 an découverts chez les patients atteints de MTEV est de 4,5%
en l’absence de dépistage extensif et de 9,5% en cas de dépistage extensif (Tableau VI).
Tableau VI : Incidence de découverte K à la survenue et au suivi d’1 an des MTEV confirmées
n K/ n MTEV IC 95%
Essais rétrospectifs sans dépistage extensif du K 140/3126 4,5% [3,75 - 5,2%]
Essais prospectifs sans dépistage extensif du K 31/670 4,6% [3 - 6,2%]
Essais prospectifs avec dépistage extensif du K 46/484 9,5% [6,9 - 12,1%]
Les sites des cancers les plus fréquemment retrouvés en cas de TVP des membres
inférieurs sont : colon (21%), prostate (21%), poumon (10%), pancréas (10%), estomac (6%),
vessie (6%). Dans les registres Danois et Suédois explorant MTEV et K, les types de K sur-
représentés sont le pancréas, le foie (K primitif), l'ovaire, le cerveau, la polyglobulie, le
lymphome Hodgkinien, cependant le poids relatif des cancers colo-rectaux, de la prostate et
du poumon demeure prédominant car représentant 35% des K découverts . En cas de TVP des
membres supérieurs il s’agit surtout des lymphomes et des K du poumon.
La stratégie du dépistage du cancer en cas de MTEV, en attendant les résultats de l'essai
prospectif SOMIT, est présentée dans l'encadré. Celle-ci est inspirée du travail de Cornuz
résumée dans le tableau VII qui conforte les recommandations pragmatiques actuelles de ne
rechercher un cancer seulement en cas de signes ou de symptômes suggestifs .

Tableau VII: Importance du bilan initial de recherche du cancer au cours TVP idiopathique - Cornuz 1996
Collectif : cohorte rétrospective de 986 patients consécutifs sans facteurs de risque de MTEV
recrutés de 1990 à 1993
présentant une suspicion de TVP
Echo-doppler veineux : 142 TVP idiopathiques confirmées versus 844 suspicions de TVP infirmées.
Dépistage d'un cancer chez TVP idiopathiques en hospitalisation :
Stratégie d'exploration des TVP idiopathiques hospitalisées
Echographie, scannographie, endoscopie, biopsie seulement si au moins 1anomalie du bilan initial :
histoire clinique, examen clinique, hémogramme, Rx thorax
Résultat des 136 hospitalisations /142 TVP idiopathiques → 16 K/136 (12 %) cancers dépistés et exclus du suivi
Incidence du cancer si au moins 1 anomalie du bilan initial : 16 K /80 (20%)
Incidence de K lors du suivi moyen de 34 mois ( suivi de 18 mois pour 90 % cohorte)
TVP idiopathiques sans cancer lors du bilan initial : 3K /122 (2,5%)
Suspicions de TVP infirmées : 23 K /844 (2,7%)
incidence de K attendue dans population générale appariée en âge et en sexe : 21 K attendus
Valeur du bilan initial avec pour Gold Standart : incidence du K lors du suivi de 34 mois (18 mois pour 90 %)
Bilan initial anormal sensibilité : 89% IC95% [67 à 99%]
spécificité : 63 %
Recherche d’un cancer occulte et MTEV
• La recherche repose sur :
— interrogatoire et histoire clinique
facteurs de risque de K génétiques ou d ’environnement
— examen clinique incluant :
mélanome, seins, touchers pelviens, frottis, bandelette urinaire
— examens biologiques de routine : hémogramme, CRP, bilan hépatique, bilan du fer
— dosage de PSA
— radiographie de thorax, mammographie
• Echographie, Scanner, Endoscopie, Biopsie sont seulement indiqués si ce premier bilan est anormal.
Priorité au traitement anticoagulant !
• Risque accru de cancer persiste durant 12 mois après la survenue de la MTEV
• Dépistage extensif d ’emblée comprenant au moins : coloscopie, échographie pelvienne
En cas de :
— TVP idiopathique bilatérale
— TVP idiopathique récidivante
— TVP des membres supérieurs (lymphomes, K poumon)
— thrombophlebitis migrans aut saltans (élément du syndrome deTrousseau)
• Recommandations dans l ’attente des résultats de l ’essai prospectif SOMIT :
Screening for Occult Malignancy in patients with Idiopathic venous Thromboembolism
Büller H, Ten Cate JW. Primary venous thromboembolism and cancer screening. N Engl J Med 1998;338:1221-
1222.
Cornuz J, Pearson SD, Creager MA, Cook EF, Goldman L. Importance of findings on the initial evaluation for
cancer in patients with symptomatic idiopathic deep venous thrombosis. Ann Intern Med 1996;125:785-793
Girolami A, Prandoni P, Zanon E, Bagatella P, Girolami B. Venous thromboses of upper limbs are more
frequently associated with occult cancer as compared with those of lower limbs. Blood Coagul Fibrinolysis
1999;10:455-457

Lensing AWA, Prins MH. SOMIT announcement : Screening for Occult Malignant disease in patients with
symptomatic Idiopathic venous Thromboembolism. Thromb Heamost 1992;68:783.
Monreal M, Prandoni P. Venous thromboembolism as first manifestation of cancer. Semin Thromb Hemost
1999;25:131-136.
Prandoni P, Lensing AWA, Büller HR. et al. Deep-vein thrombosis and the incidence of subsequent
symptomatic cancer. N Engl J Med 1992;327:1128-1133
Prins MH, Hettiarachchi RJH, Lensing AWA, Hirsh J. Newly diagnosed malignancy in patients with venous
thromboembolism. Search or wait and see? Thromb Haemost 1997;78:121-125.
Rance A, Emmerich J, Guedj C, Fiessinger JN. Occult cancer in patients with bilateral deep-vein thrombosis.
Lancet 1997;350:1448-1449.
1
/
4
100%