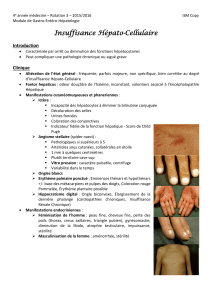
l`insuffisance hépatique

Prise en charge du patient
insuffisant hépatique
CAS –Pharmacie clinique
Module 2 –Néphrologie –Gastro-entérologie
Grenoble, novembre 2013
J. Beney

Après cette intervention sous forme de cas clinique
accompagné, les participants
comprennent la progression de l’insuffisance
hépatique consécutive à l’abus d’alcool
connaissent les principales complications de la
cirrhose alcoolique
connaissent les modalités de prise en charge du
patient souffrant de cirrhose alcoolique.
Objectifs
Novembre 2013 | 2Prise en charge du patient insuffisant hépatique

65 ans, OH chronique, troubles du comportement apparus
brutalement il y a deux jours
Bilan de santé chez son médecin il y a environ 2 semaines :
tests hépatiques perturbés et consommation d’OH (1.5L de
vin/j) avouée
CT-scan abdominal effectué à la demande du médecin, il y a
6 jours
Dans ce contexte, le patient a décidé d'arrêter sa
consommation d'alcool et a été mis sous disulfiram depuis 10j
Un épisode de vomissements 2j après le CT-scan abdo,
constipation
Médicaments à l’entrée : propranolol LA 80 mg 1x/j,
indapamide 1.5 mg 1x/matin, disulfiram depuis 10j, olanzapine
en R
Cas - Monsieur IE
Novembre 2013 | 3Prise en charge du patient insuffisant hépatique

Evolution de la maladie alcoolique du foie
Gao B, Bataller R. Alcoholic liver disease: pathogenesis and new therapeutic targets. Gastroenterology.
2011 Nov;141(5):1572-85. doi: 10.1053/j.gastro.2011.09.002. Epub 2011 Sep 12. Review.
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3214974/pdf/nihms-336593.pdf
Novembre 2013 | 4Prise en charge du patient insuffisant hépatique

Hypertension portale
Pression normale 6 mm Hg
Hypertension portale
- Augmentation de la résistance
intrahépatique
- Modification du flux sanguin et
de la circulation lymphatique
- Augmentation de la pression
dans les ramifications de la
veine porte provoquant des
varices
-Apparition d’une circulation
collatérale
<10 mm Hg : pas de
symptôme
10-12 mm Hg : symptômes
cliniques
Novembre 2013 | 5Prise en charge du patient insuffisant hépatique
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
1
/
38
100%