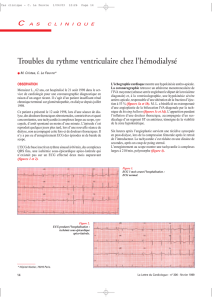
- Etat de Fribourg

L. Clivaz Mariotti - RFSM
Grangeneuve - 5 novembre 2015

Madame I. - 1959
Dépendance à l’héroïne et la cocaïne depuis 1977
durant environ 5 ans, puis TBS (Méthadone, puis
Subutex depuis 2006)
Arrivée dans le canton de Fribourg en octobre 2010
Vit avec son compagnon de l’aide sociale
Mise sous curatelle de portée générale
Toxicomanie stable, alcoolisme prédominant
Nombreuses co-morbidités somatiques

Co-morbidités
Polyarthralgies distales symétriques et lombalgies
chroniques d’origine dégénérative
Nombreuses allergies (médicaments et atopie)
Maladie de reflux gastro-oesophagien
Prurit chronique généralisé
HTA traitée
Bronchite chronique et tabagisme chronique
Hépatite C chronique génotype 4
Etat dépressif chronique
Alcoolisme chronique

Mars 2011 : diabète type 2
Octobre 2011 : hospitalisation à Marsens pour
sevrage OH, puis Torry
Décembre 2011 : sarcoïdose cutanée
Mars 2012 :

Labo mars 2012:
ASAT 40 UI/l (34 UI/l)
ALAT 20 UI/l (35 UI/l)
GGT 90 UI/l (36 UI/l)
TP 64% (70-100%)
Albumine 33 g/l (35-50 g/l)
Thrombocytes 86 G/l (150-350 G/l)
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
1
/
42
100%