UE 3 – Biochimie clinique, Nutrition, Métabolisme Gonthier

UE 3 – Biochimie clinique, Nutrition, Métabolisme
Gonthier
!
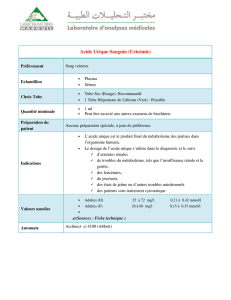
Date : 13/10/2015 Plage horaire : 08h30-10h
Promo : DCEM1 Enseignant : Dr M-P. Gonthier
!
Ronéistes :
Simon GUEZELLO
Romain GENCE
!
Métabolisme des bases puriques et hyperuricémie
!
I. Définition
!
II. Rôles biologiques des bases puriques
1) Constituants de l'acide nucléique
2) Forme d'énergie
3) Constituants de coenzymes
4) Médiateurs métaboliques
!
III. Caractéristiques des structures des bases puriques
1) Les bases libres
2) Les nucléosides
3) Les nucléotides
!
IV. Métabolisme des bases puriques
1) Biosynthèse des bases puriques et nucléotides
a) La voie de novo
b) La voie d'épargne
2) Catabolisme des bases puriques
!
V. Anomalies du métabolisme des bases puriques
1) Hyper-uricémie
2) Hypo-uricémie
3) Déficit immunitaire
!
Le métabolisme des bases puriques va concerner tout ce qui est réaction de synthèse et de
dégradation des éléments qui constituent les aides nucléiques.
!
!
! 1

I. Définition
!
/!\ Une base purique est une molécule organique possédant un noyau purine. Les bases puriques
sont des composés azotés, hétérocycliques et aromatiques.
Ces bases sont très importantes car elles vont participer à la synthèse des acides nucléiques.
Selon la substitution du noyau purine, on va distinguer 4 bases puriques importantes.
!
Un noyau purine
!
Les principales bases puriques qui vont nous intéresser sont :
−l'adénine;
−la guanine;
−la xanthine;
−l'hypoxanthine;
!
−et l'acide urique (il est un peu à part, car il provient du catabolisme des bases
précédemment citées). !!
!
!
Schéma à connaître, il faut
savoir différencier les bases
puriques (grâce aux éléments en
rouge)
!
!
!
!
!
!
!
! 2

Parmi ces bases puriques, l'adénine est connue pour être la seule à avoir une fonction amine en 6
(les autres ont une fonction OH en 6).
L'acide urique, lui, est une base purique tri-hydroxylée. Voir schéma ci dessus !
NB : Ces bases sont les molécules précurseurs qui vont elles mêmes servir pour la synthèse des
nucléosides et de nucléotides (ex : adénine → adénosine → AMP), etc cf schéma page précédente).
!
L’acide urique, lui, est un métabolite final provenant du catabolisme de ces 4 autres bases
puriques. Il est excrété dans les urines et, en cas de surproduction, amène à des hyperuricémies qui
provoquent inflammation et rhumatisme.
/!\ Attention à ne pas confondre métabolisme de l'acide urique avec métabolisme de l'urée.
C'est complètement différent (piège à l'exam):
•Le métabolisme de l'urée est un mécanisme propre à la fonction amine des acides
aminés !!
•L'acide urique est un composé qui dérive du métabolisme des bases puriques !!
!
Parmi ces bases puriques on retient en particulier l'adénine et de la guanine qui vont servir de
précurseur de l'adénosine et de la guanosine, qui elles mêmes, seront des précurseurs de la synthèse
de nucléotides comme l'AMP et le GMP.
On a tendance à minimiser la xanthine et de l'hypoxanthine, or on verra qu'elles jouent des rôles
de médiateurs cellulaires important (en particulier l'inosine dans les phénomènes inflammatoires).
!
Ronéo 2013 : En cas de dérégulation, il peut y avoir des dysfonctionnements plus ou moins graves.
Le métabolisme des bases puriques est donc la cible de certains types de médicaments.
Par exemple, l'acide urique, quand il est excrété en trop grande quantité (on parle alors
d'hyperuricémie), va entrainer une pathologie qu'on appelle la goutte. En effet, il va former des
cristaux d'urate qui vont stagner au niveau musculaire, mais surtout au niveau des articulations.
Ceci va provoquer au début une inflammation « de base », qui n'aura de cesse d'empirer pour
aboutir à un rhumatisme.
!
II. Rôles biologiques des bases puriques
!
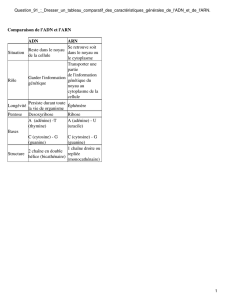
1. Constituants des acides nucléiques
!
Le premier rôle des bases puriques sera de servir de support à l'information génétique :
Une base purique + un ribose = un nucléoside.
Un nucléoside + un phosphate = un nucléotide.
!
Nous savons tous que les nucléotides servent à construire l'hélice d'ADN.
Le premier rôle des bases puriques sera donc de constituer l'ADN et l'ARN.
!
2. Forme d'énergie
!
Un nucléotide triphosphorylé peut être noté NTP (ATP, GTP ou encore IMP avec l'hypoxanthine).
Par exemple, l'adénosine triphosphate se nomme ATP et constitue le substrat énergétique par
excellence. Potentiel énergétique d’1 molécule d’ATP = 10 kcal
Le deuxième rôle des bases puriques sera donc de servir de mise en réserve de l’énergie.
! 3

3. Constituants de coenzymes
!
Ces bases puriques vont aussi servir de constituants de coenzymes importants, tels le NAD et le
FAD qui jouent un rôle important dans tous les métabolismes des nutriments.
!
!
4. Médiateurs métaboliques
!
Enfin, l'AMPc et le GMPc (adénosine et guanosine mono phosphate cyclique) sont des médiateurs
métaboliques : ils sont impliqués dans les cascades de signalisation, comme par exemple la cascade
impliquant les récepteurs couplés aux protéines G (RCPG), notamment le récepteur du glucagon,
de l’adrénaline.
Il ne faudra pas oublier ce dernier rôle de médiateur biologique qu'elles jouent surtout en intra
cellulaire.
Ex : AMPc ! PKA (protéine kinase A)…
!
III. Caractéristiques structurales des bases puriques
!
1. Les bases libres
!
On distingue cinq principales bases possédant un noyau purine (9C) :
!
−l'adénine qui est en fait la 6-aminopurine,
−la guanine ou 2-amino-6-hydroxypurine,
−la xanthine ou 2,6-dihydroxypurine,
−l'hypoxanthine ou 6-hydroxypurine,
−et l'acide urique ou 2,6,8-trihydroxypurine, (produit de dégradation des quatre autres bases
puriques.)
!
On voit ici que, pour passer d'une base à l'autre, il suffit de moduler le noyau purine.
!
!
2. Les nucléosides
!
Ces bases libres peuvent s'associer à un glucide (pentose) par liaison glycosidique pour donner un
nucléoside. Généralement, le glucide est un ribose (ou un désoxyribose).
!
!
!
Le ribose des ribonucléosides est un ribose somme toute
assez banal.
En revanche, le désoxyribose des désoxyribonucléosides
portera un hydrogène et non une fonction hydroxyle en
2’. !
!
! 4

3. Les nucléotides
!
Mais ces nucléosides ne sont principalement que des métabolites intermédiaires. En général, ils
seront rapidement phosphorylés (liaison ester-phosphorique) pour former des ribonucléotides ou
des désoxyribonucléotides.
!
IV. Métabolisme des bases puriques
!
!
1. Biosynthèse des bases puriques et nucléotides
!
En ce qui concerne la biosynthèse, les biochimistes s'accordent à dire qu'il existe deux voies
principales :
!
−La voie de novo (10%) n'utilise rien de déjà prêt et néo-synthétise tout à partir de matières
premières, notamment issues de l'alimentation, (CO2, acides aminés, riboses, phosphates,
acides formiques,) pour fabriquer ses nucléotides. Elle ne sera utilisée que lorsque la voie
d'épargne ne suffira plus (par économie d'énergie).
!
−La voie d'épargne (permet de régénérer 90% des bases puriques.) : les bases libres sont
recyclées pour redonner des nucléotides sans apport exogène d'éléments structuraux. C'est
celle qu'on utilisera le plus souvent.
! 5
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
1
/
17
100%