Modalités diagnostiques de l`insuffisance cardiaque

Dossier – Insuffisance cardiaque
Modalités diagnostiques de l’insuffisance
cardiaque
Jean-Michel Tartière
Centre Hospitalier Intercommunal Toulon-La Seyne-sur-Mer, Hôpital Font-Pré, Département de cardiologie, 1208, avenue Colonel Picot,
BP 1412, 83056 Toulon Cedex 10
Résumé.Le diagnostic d’insuffisance cardiaque est un enjeu majeur en cardiologie compte tenu des implications thérapeutiques et
pronostiques pour le patient. Une démarche diagnostique et étiologique structurée permet de mieux reconnaître ces patients et donc de leur
faire bénéficier d’un traitement validé susceptible d’améliorer leur pronostic. Dans le cas de l’insuffisance cardiaque systolique, la mesure de
la FEVG est suffisante pour définir la maladie. Dans le cas de l’insuffisance cardiaque à FEVG conservée, le diagnostic est fondé sur la
reconnaissance des signes et des symptômes d’insuffisance cardiaque, puis sur l’analyse de la radiographie du thorax, de l’ECG et du BNP ou
NT-pro-BNP. Cette analyse est faite en connaissance des comorbidités et d’éventuels diagnostics différentiels, et permet la pratique d’un
écho-Doppler cardiaque dans une population sélectionnée, afin de mettre en évidence les anomalies morphologiques et fonctionnelles
cardiaques (relaxation ralentie, voire pressions de remplissage augmentées).
Mots clés : insuffisance cardiaque, diagnostic, échocardiographie, peptide natriurétique
Abstract. Diagnosis of heart failure. The diagnosis of heart failure is a major issue in cardiology because of the major therapeutic and
prognostic implications for these patients. A well structured diagnostic and etiological process leads to better recognition of these patients and
to better access to validated treatment to improve their prognosis. In the case of systolic heart failure, the assessment of LVEF is enough to confirm
the diagnosis. When LVEF is preserved, the diagnosis is based on the recognition of the signs and symptoms of heart failure, and on the
interpretation of chest radiography, ECG and BNP or NT-proBNP levels. This analysis is made by taking into account concomitant
co-morbidities and by tracking possible differential diagnoses. Therefore, cardiac Doppler ultrasonography can be performed in this selected
population, in order to highlight morphological and functional abnormalities (impaired LV relaxation, elevated LV filling pressure).
Key words: heart failure, diagnosis, echocardiography, natriuretic peptide
Le diagnostic d’insuffisance cardia-
que est le plus souvent fondé sur
l’apparition de symptômes très peu
spécifiques tels que la dyspnée ou la
fatigue. À partir de ces plaintes formu-
lées par le patient, il est nécessaire de
confirmer ou pas le diagnostic d’insuf-
fisance cardiaque par la pratique de
tests plus objectifs permettant d’établir
un lien entre la symptomatologie et
une éventuelle anomalie fonction-
nelle cardiaque. Ce mode de présen-
tation est habituel lors de « l’appari-
tion » d’une insuffisance cardiaque à
fraction d’éjection préservée (IC-FEp).
Une deuxième circonstance où le dia-
gnostic d’insuffisance cardiaque est
évoqué est la découverte fortuite
d’une fraction d’éjection ventriculaire
gauche (FEVG) abaissée, les symptô-
mes étant alors absents ou méconnus
car souvent négligés par le patient.
À partir de ces deux circonstances,
le processus menant au diagnostic est
alors enclenché, faisant intervenir des
examens simples et rentables dans un
premier temps (peptide natriurétique,
ECG ou radiographie du thorax), puis
des examens plus complexes comme
l’échocardiographie, et finalement
des examens hautement spécialisés et
plus difficilement accessibles hors du
contexte de l’hospitalisation (figure 1)
[1]. L’exploration de signes et/ou de
symptômes d’insuffisance cardiaque
chez un patient ayant une FEVG pré-
servée, comparativement au diagnos-
tic d’insuffisance cardiaque systolique
(ICSys), est évidemment la situation la
plus difficile pour établir le diagnostic.
L’utilisation d’une démarche diagnos-
tique structurée prend alors toute son
importance, permettant une meilleure
pertinence diagnostique.
doi: 10.1684/mtc.2007.0120
m
t
c
Tirés à part : J.-M. Tartière
mt cardio 2007 ; 3 (6) : 401-8
mt cardio, vol. 3, n° 6, novembre-décembre 2007 401
Insuffisance cardiaque
Copyright © 2017 John Libbey Eurotext. Téléchargé par un robot venant de 88.99.165.207 le 24/05/2017.

Diagnostic clinique d’insuffisance
cardiaque
Si certains symptômes sont évocateurs d’insuffisance
cardiaque et servent fréquemment d’éléments déclen-
cheurs du processus diagnostique, ils doivent être toute-
fois confirmés par des tests plus objectifs. L’essoufflement,
les œdèmes des chevilles et la fatigue sont des symptômes
d’interprétation difficile, en particulier chez les sujets
âgés, les patients obèses ou les femmes. Leur interpréta-
tion nécessite de replacer ces symptômes dans les circons-
tances d’apparition, de définir leur ancienneté, leur phase
d’exacerbation au cours du nycthémère (le jour ou la nuit)
ou en fonction des activités (au repos ou à l’effort).
Afin d’améliorer et d’uniformiser les méthodes dia-
gnostiques des cliniciens, de nombreux questionnaires
ont été proposés, généralement relativement simples
et peu coûteux aussi bien en temps qu’en examens
complémentaires. L’un des indices les plus performants
semble être l’indice de Boston (tableau 1) comprenant
Test supplémentaire si
besoin : coronarographie,
KT droit, écho de stress,
EFR...
Pas d'anomalie ou faible
probabilité d'insuffisance
cardiaque ou dysfonction
VG
Insuffisance cardiaque
suspectée en raison d'une
dysfonction VG
Insuffisance cardiaque
suspectée en raison de
signes ou de symptômes
Test(s) anormal(aux)
Test(s) anormal(aux)
Choix de la
thérapeutique
Recherche : étiologie, sévérité, facteur
déclenchant et type de dysfonction
Imagerie par échocardiographie voire
RMN ou ventriculographie isotopique
Recherche d'une pathologie cardiaque :
ECG, radio thorax, peptides natriurétiques
Figure 1.Arbre décisionnel pour le diagnostic de l’insuffisance cardiaque (ESC 2005) (d’après [1]).
Liste des abréviations
BNP : peptide natriurétique de type B
ECG : électrocardiogramme
FEVG : fraction d’éjection ventriculaire gauche
IC-FEp : insuffisance cardiaque à fraction d’éjection préservée
ICSys : insuffisance cardiaque systolique
RMN : résonance magnétique nucléaire
NT-pro-BNP : partie N-terminale du BNP
PTDVG : pression télédiastolique ventriculaire gauche
VG : ventricule gauche
Tableau 1.Indice de Boston pour l’évaluation des signes
et des symptômes d’insuffisance cardiaque (d’après [2])
Signes et symptômes Points
Interrogatoire
Orthopnée, dyspnée de repos 4
Dyspnée paroxystique nocturne 3
Dyspnée à la marche (effort modéré) 2
Dyspnée en montant les escaliers (effort important) 1
Examen physique
Fréquence cardiaque > 91 à 110 bpm 1
Fréquence cardiaque > 110 bpm 2
Turgescence jugulaire, hépatomégalie, œdèmes déclives 2
Crépitant pulmonaires 2
Sibilants pulmonaires 3
3
e
bruit cardiaque 3
Radiographie de thorax
Œdème alvéolaire 4
Œdème interstitiel 3
Épanchement pleural bilatéral 3
Index cardiothoracique > 0,49 2
Redistribution vasculaire apicale 1
Somme
Un total ≥5 est en faveur d’une insuffisance cardiaque
Modalités diagnostiques de l’insuffisance cardiaque
mt cardio, vol. 3, n° 6, novembre-décembre 2007
402
Insuffisance cardiaque
Copyright © 2017 John Libbey Eurotext. Téléchargé par un robot venant de 88.99.165.207 le 24/05/2017.

la recherche de signes et de symptômes d’insuffisance
cardiaque et l’analyse de la radiographie pulmonaire [2].
La lecture de ce type d’indice nous confirme bien évidem-
ment que lorsque le diagnostic d’insuffisance cardiaque
est typique (orthopnée avec œdème alvéolaire radiologi-
que), le recours à ce genre de méthode reste superflu.
Toutefois, en dehors du contexte de l’urgence et de la
consultation spécialisée, le fait d’estimer la probabilité
initiale du diagnostic permet de mieux orienter la suite de
la démarche diagnostique et de rentabiliser finalement les
examens complémentaires utilisés.
Ce type de questionnaire permet également de mettre
en évidence le caractère très peu discriminant de certains
symptômes comme la fatigue ou encore les œdèmes péri-
phériques qui, bien que très souvent évocateurs d’insuffi-
sance cardiaque, sont finalement si peu spécifiques qu’ils
peuvent difficilement être intégrés à une démarche struc-
turée et efficace en dehors de la simple fonction de
« signes d’appel ». En effet, la fatigue peut aussi bien être
secondaire à un bas débit cardiaque, qu’à une hypoperfu-
sion périphérique, ou à un déconditionnement à l’activité
physique (très fréquent, même chez les sujets jeunes).
Concernant les œdèmes périphériques, si leur association
à une augmentation de la pression veineuse centrale
(reflux hépato-jugulaire, turgescence jugulaire, hépato-
mégalie) est plus fortement évocatrice d’une cause cardio-
génique, de nombreuses et fréquentes pathologies sont
associées à ce symptôme (insuffisance rénale, syndrome
néphrotique, insuffisance hépatique, hypo-albuminémie,
compression ou occlusion d’un tronc veineux, insuffi-
sance veineuse chronique, lymphœdème...).
Dans le cas difficile mais fréquent de l’IC-FEp, l’asthme
cardiaque qui est généralement associé au signe ausculta-
toire habituel de l’obstruction bronchiolaire (sibilants) est
un symptôme fréquent mais trompeur de congestion pul-
monaire. Ce symptôme est de plus réversible sous aérosols
de b2-mimétiques.
Il existe peu d’éléments cliniques permettant de diffé-
rencier précocement les ICSys des IC-FEp. Les patients
sont toutefois généralement plus âgés, plus souvent des
femmes, et ont des chiffres tensionnels souvent plus éle-
vés, principalement la pression artérielle systolique [3].
Examens complémentaires simples
Électrocardiogramme
La prévalence d’anomalies électrocardiographiques
est très forte au sein d’une population ayant une insuffi-
sance cardiaque. Ainsi, la bonne valeur prédictive néga-
tive (environ > 90 %) de l’électrocardiogramme de repos
permet assez fréquemment d’éliminer le diagnostic ou
certainement de le rediscuter [4, 5]. Les anomalies les plus
spécifiques sont l’élargissement du QRS > 120 ms le bloc
de branche gauche, et la présence d’une onde Q dans le
territoire antérieur. Ces deux dernières anomalies font
augmenter la probabilité du diagnostic d’insuffisance car-
diaque à plus de 70 % après l’examen clinique. De plus,
même en l’absence d’insuffisance cardiaque, une anoma-
lie morphologique échocardiographique importante est
souvent associée à ces anomalies électriques [5].
L’information apportée par l’électrocardiogramme au-
delà de l’aide au diagnostic reste très importante dans la
prise en charge médicale. En effet, dans plus de 40 % des
cas, une orientation thérapeutique spécifique doit être
prise après la pratique et l’analyse du tracé [5] :
–présence d’une fibrillation auriculaire (21 % des cas) :
nécessité de ralentir la fréquence ventriculaire, voire de
tenter de restaurer le rythme sinusal ;
–présence d’un QRS large de plus de 120 ms (14 % des
cas) : discussion de resynchronisation (Icsys) ;
–présence d’un bloc auriculoventriculaire de haut grade
(1 %) : discussion de stimulation permanente ;
–présence d’anomalies mixtes (7 %).
Là encore, il existe peu d’éléments électrocardiographi-
ques permettant de différencier précocement les ICSys des
IC-FEp, ces derniers ayant toutefois généralement une
hypertrophie électrique plus marquée et une fréquence
cardiaque plus basse au moment du diagnostic et avant le
traitement ralentisseur [3, 5].
Radiographie de thorax
L’analyse du cliché de thorax peut jouer un rôle dans la
démarche diagnostique d’insuffisance cardiaque. Toute-
fois, ce cliché peut ne pas révéler de cardiomégalie ni de
signe de congestion dans 20 % des cas et son intérêt se
limite plus particulièrement aux sujets ayant des signes et
des symptômes typiques, et ayant sur leur électrocardio-
gramme des anomalies préalablement constatées [1]. De
plus, en pratique quotidienne, la qualité parfois très mé-
diocre des clichés obtenus limite très fréquemment leur
interprétation. Là non plus, il n’existe pas d’éléments
radiographiques permettant de différencier précocement
les ICSys des IC-FEp.
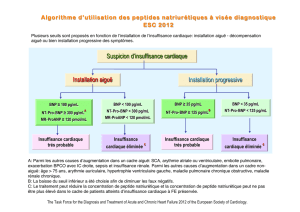
Peptides natriurétiques
et examens biologiques
De nombreuses études cliniques ont montré l’intérêt
du dosage des peptides natriurétiques lors de la phase de
diagnostic, d’évaluation pronostique, mais également lors
du suivi régulier du patient [6-9]. Deux peptides natriuré-
tiques sont actuellement dosables de manière routinière :
le peptide natriurétique de type B (BNP), et la partie N
terminale de son précurseur (NT-pro-BNP).
Son intérêt premier réside dans sa très grande valeur
prédictive négative (> 95 %) lorsque le patient consulte
dans le contexte de l’urgence, pour des signes ou des
symptômes évocateurs (dyspnée, œdème...). De même, sa
valeur prédictive positive est relativement bonne (environ
70 %) avec toutefois un risque non négligeable de faux
mt cardio, vol. 3, n° 6, novembre-décembre 2007 403
Insuffisance cardiaque
Copyright © 2017 John Libbey Eurotext. Téléchargé par un robot venant de 88.99.165.207 le 24/05/2017.

positifs dans toutes les situations de défaillance respira-
toire aiguë avec cœur pulmonaire aigu : embolie pulmo-
naire massive, asthme aigu grave, pneumonie grave,
l’analyse du contexte clinique permettant alors générale-
ment d’intégrer cette augmentation de BNP/NT-pro-BNP
en dehors du champ de l’insuffisance cardiaque aiguë...
De plus, un certain nombre de comorbidités est sus-
ceptible d’entraîner une augmentation de BNP/NT-pro-
BNP, comme l’hypertension artérielle systémique, l’hyper-
trophie ventriculaire gauche, l’insuffisance rénale sévère
(surtout pour le NT-pro-BNP) ou encore l’âge et le sexe
féminin. De même, un patient insuffisant cardiaque chro-
nique sévère, avec BNP/NT-pro-BNP de base élevé peut
parfaitement souffrir d’une pathologie entraînant l’appari-
tion de signes ou de symptômes évocateurs d’une décom-
pensation comme la dyspnée ou les œdèmes sans que
cela corresponde pour autant à une réalité pathologique
(dyspnée sur une pneumonie bactérienne, virale ou médi-
camenteuse, œdème sur une hypo-albuminémie par perte
rénale ou digestive...). Par ailleurs, il existe également des
situations où le BNP/NT-pro-BNP est susceptible d’être
pris en défaut, notamment lors de la survenue d’un œdème
pulmonaire flash, où lors d’un œdème pulmonaire généré
par une insuffisance mitrale d’apparition récente sans
retentissement ventriculaire gauche ou droit [1]
.
Malgré ces quelques limites, l’utilisation du BNP/NT-
pro-BNP permet de mieux orienter le patient et de raccour-
cir la phase de diagnostic. Les seuils habituellement utilisés
sont de moins de 100 pg/mL de BNP ou 300 pg/mL de
NT-pro-BNP pour éliminer le diagnostic d’insuffisance car-
diaque, et de plus de 400 pg/mL de BNP ou 1500 pg/mL de
NT-pro-BNP pour confirmer le diagnostic (figure 2)
.
Les IC-FEp ont habituellement des taux de BNP/NT-
pro-BNP moins élevés comparativement aux ICSys, et ce
quelles que soient les circonstances de diagnostic. Cette
caractéristique ne permet toutefois pas de les différencier
en pratique quotidienne.
Un bilan biologique exhaustif est proposé lors de la
démarche diagnostique, étiologique, ou lors de l’évalua-
tion du retentissement systémique. Celui-ci permet de
préciser la cause de l’insuffisance cardiaque, les comorbi-
dités, voire de proposer un diagnostic différentiel
(tableaux 2 et 3) [1].
Échocardiographie-Doppler
L’échocardiographie est actuellement la méthode de
choix pour affirmer le diagnostic d’insuffisance cardiaque.
Le premier élément à définir lors de l’évaluation échogra-
phique est la FEVG qui permet en cas de valeur basse
d’affirmer le diagnostic d’ICSys même en l’absence de
symptômes. Différentes méthodes de mesure sont validées
à partir des appareils échocardiographiques disponibles
sur le marché : la méthode de Teichholz, la méthode de
Simpson mono- ou biplan, ou encore la méthode semi-
quantitative visuelle. Ces méthodes sont toutes excellen-
tes, en respectant leurs limites respectives, lors d’une
appréciation catégorielle de la FEVG (basse ou pas).
La méthode de Simpson biplan doit être privilégiée s’il est
nécessaire de calculer une FEVG précise [1]. La méthode
Symptômes d'insuffisance
cardiaque ou diagnostic douteux
BNP 100 à 400 pg/mL
NT-pro-BNP 300 à
1 500 pg/mL
BNP < 100 pg/mL
NT-pro-BNP
< 300 pg/mL
BNP > 400 pg/mL
NT-pro-BNP
> 1 500 pg/mL
Faux négatifs : dysfonction VG sans congestion
(équilibrée), insuffisance mitrale, OAP flash
Faux positifs : insuffisance rénale sévère, cœur
pulmonaire, HVG, patient très âgé, réaction croisée
Diagnostic
d'insuffisance cardiaque
éliminé dans plus de
95 % des cas
Insuffisance cardiaque
très probable aiguë ou
chronique sévère
Pour conclure : écho-Doppler cardiaque, cathétérisme droit,
test thérapeutique, changer de réactif de dosage
Figure 2.Arbre décisionnel en fonction du taux de peptides natriurétiques (BNP et NT-pro-BNP).
Modalités diagnostiques de l’insuffisance cardiaque
mt cardio, vol. 3, n° 6, novembre-décembre 2007
404
Insuffisance cardiaque
Copyright © 2017 John Libbey Eurotext. Téléchargé par un robot venant de 88.99.165.207 le 24/05/2017.

de mesure tridimensionnelle en temps réel, si elle est plus
précise et reproductible, est aussi techniquement plus
ardue et soumises aux mêmes limitations d’échogénicité.
L’autre intérêt majeur de l’écho-Doppler cardiaque
réside dans la possibilité offerte d’estimer la fonction dias-
tolique et les pressions de remplissage du ventricule gau-
che (figure 3). Toutefois, les anomalies de compliance et
de relaxation du myocarde ne sont pas directement mesu-
rables par écho-Doppler. Cette appréciation reste indi-
recte et est fondée sur l’analyse du flux mitral en Doppler
pulsé (E, A, E/A), complétée par la mesure des vélocités à
l’anneau mitral en Doppler tissulaire, par la mesure du
flux Doppler dans la veine pulmonaire, ou encore par la
mesure en mode TM et Doppler couleur de la vitesse de
propagation du flux de remplissage protodiastolique dans
le ventricule gauche (onde Vp) [1].
Ces paramètres permettent d’apprécier grossièrement
la fonction de relaxation : Ea < 8 cm/s et le rapport E/A
inversé sont en faveur d’une relaxation ventriculaire
gauche ralentie, une valeur de Vp < 35 cm/s ou < 45 cm/s
chez le sujet jeune l’est également. Cette dernière méthode
est toutefois techniquement plus ardue et grevée d’une
faisabilité et d’une reproductibilité moindres [10-12]
.
Les rapports E/Ea < 8, E/Vp < 1,5 et Ap > A sont en
défaveur de pressions de remplissage VG augmentées,
surtout en cas d’absence d’anomalie morphologique ven-
triculaire et auriculaire gauche. Des rapports E/Ea > 15,
E/Vp > 2,5 et Ap-A > 30 ms sont en faveur de pressions de
remplissage augmentées [10-12]. Entre ces valeurs seuils,
les paramètres d’estimation des pressions de remplissage
ne s’avèrent que très modestement corrélés aux mesures
invasives et l’analyse intégrant l’ensemble de ces paramè-
tres en plus des données morphologiques peut permettre
d’orienter le diagnostic, un nombre important de sujets
restant impossible à classer avec certitude [10, 12].
Le diagnostic d’insuffisance cardiaque diastolique ou à
FEVG préservée (Ec-Fep) est fondé sur l’association de
trois critères. La présence de signes et/ou de symptômes
Tableau 2.Évaluation initiale routinière pour établir le diagnostic, voire la cause, de l’insuffisance cardiaque (ESC 2005) (d’après [1])
Paramètre évalué Diagnostic d’insuffisance cardiaque Diagnostic différentiel
ou complémentaire
Nécessaire pour En faveur En défaveur
Symptômes évocateurs (tableau 1
)
+ + + + + + (si absent)
Signes évocateurs (tableau 1
)
+ + + (si absent)
Dysfonction cardiaque en imagerie
(généralement échocardiographie)
+ + + + + + (si absent)
Amélioration sous traitement + + + + + + (si absent)
ECG + + + (si normal)
Radiographie du thorax Si œdème pulmonaire
ou cardiomégalie
+ (si normal) Pathologie pulmonaire
Hémogramme Anémie ou polyglobulie
secondaire
Ionogramme, bilan rénal, hépatique, urinaire,
glycémie à jeun, exploration des anomalies
lipidiques, coefficient de saturation de la
transferrine, CPK
Pathologie rénale ou
hépatique, diabète
Peptides natriurétiques (figure 2) + (si élevés) + + + (si normaux)
+ : importance modérée;+++:grande importance.
Tableau 3.Tests additionnels pouvant être pratiqués pour établir le diagnostic ou suggérer un diagnostic différentiel (ESC 2005)
(d’après [1])
Paramètre évalué Diagnostic d’insuffisance cardiaque Diagnostic différentiel
ou complémentaire
En faveur En défaveur
Épreuve d’effort + (si anormale) + + + (si normale)
Explorations fonctionnelles respiratoires Pathologie pulmonaire
Bilan thyroïdien Dysthyroïdie
Cathétérisme cardiaque droit et/ou
gauche
Coronaropathie
- Mesure du débit cardiaque + + + (si diminué au repos) + + + (si normal ; surtout si à l’effort)
- Pression télédiastolique du VG + + + (si élevée au repos) + + + (si normale ; en l’absence de
traitement)
+ : importance modérée;+++:grande importance.
mt cardio, vol. 3, n° 6, novembre-décembre 2007 405
Insuffisance cardiaque
Copyright © 2017 John Libbey Eurotext. Téléchargé par un robot venant de 88.99.165.207 le 24/05/2017.
 6
6
 7
7
 8
8
1
/
8
100%