Quelle place pour les examens d`imagerie dans les

fiche
médecine du sport
Sous la responsabilité de son auteur P. Le Goux*
n° 5
FICHE À DÉTACHER
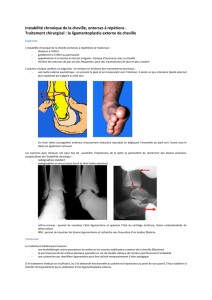
Figure 1. Rappel anatomique. Plan latéral de la cheville (d’après I.A.Kapandjy).
Articulation tibio-fibulaire
• Ligament antérieur
Articulation talo-crurale
• Ligament talo-fibulaire antérieur
• Ligament calcanéo-fibulaire
• Ligament talo-fibulaire postérieur
Articulation sous-talienne
• Ligament talo-calcanéen
Complexe de Chopart
• Ligament calcanéo-cuboïdien
Encadré. Instabilité chronique.
Symptôme fréquent,
isolé ou lié à la douleur
➔ Instabilité
fréquente
• signes subjectifs
d’insécurité
• pas de laxité
à l’examen
➔ Instabilité
moins fréquente
• critères objectifs constatés
à l’examen clinique
Instabilité :
instabilité fonctionnelle
Laxité :
instabilité mécanique
Figure 2. Joueur de football.
© Tous droits réservés.© Photos Fédération française de tennis (P. Le Goux).
Figure 3. Joueur de tennis.
La Lettre du Rhumatologue • N° 355 - octobre 2009 | 37
Quelle place pour les examens d’imagerie
dans les séquelles des entorses
de la cheville ?
L
e rhumatologue et le médecin du sport sont fréquemment
consultés pour des séquelles douloureuses dans les suites
d’un traumatisme de la cheville, notamment les entorses du
plan ligamentaire latéral (figure1). Les plaintes douloureuses du
patient peuvent volontiers s’accompagner d’autres symptômes,
notamment d’une gêne fonctionnelle à type d’instabilité (encadré).
Chez un autre patient c’est plutôt une raideur qui sera évoquée.
Il est donc primordial, dans le but d’orienter au mieux la prise en
charge, de reconnaître ou de savoir rechercher tous ces éléments
à l’interrogatoire, ainsi que d’examiner soigneusement la cheville
ou le médio-pied de façon comparative et programmée. La pres-
cription des examens complémentaires d’imagerie dans les suites
d’une entorse de la cheville se justifie avant tout par les données
de l’examen clinique et selon un itinéraire précis, d’autant que le
patient est sportif (figures2 et3) et qu’il a des exigences de
récupération articulaire tant en mobilité qu’en résistance pour
continuer son activité.
Pour les entorses récentes de la tibio-talienne ou du médio-pied, la
radiographie standard peut être demandée systématiquement ou
alors être prescrite à la demande, en fonction des critères d’Ottawa
(figure4) issus d’un protocole d’examen clinique rigoureux recher-
chant d’une manière ciblée différents points douloureux (malléole
médiale, latérale,etc.) dans le but d’éliminer toute fracture ou
arrachement osseux témoignant de la gravité du traumatisme et
entraînant une prise en charge différente de celle d’une entorse
classique de la cheville (exemple d’une fracture malléolaire nécessi-
tant une immobilisation plâtrée de 6semaines, voire un traitement
chirurgical). S’agissant maintenant de séquelles à distance d’un
épisode initial d’entorse, il est nécessaire de s’assurer que certaines
lésions osseuses et/ ou articulaires contemporaines du traumatisme
ligamentaire initial n’ont pas été oubliées, notamment des arra-
chements osseux passés inaperçus et souvent gênants, et surtout
les fractures ostéochondrales du dôme du talus, qui, cliniquement,
donnent des signes de blocage et d’instabilité de la cheville. Ces
fractures ostéochondrales situées soit à la partie médiale soit à
la partie latérale du dôme talien peuvent relever d’un traitement
chirurgical sous arthroscopie (ablation ou repositionnement du
fragment).
* Rhumatologue médecin du sport, praticien attaché à l’hôpital Ambroise-Paré,
Boulogne-Billancourt ; médecin de la Fédération française de tennis, consultant à
l’Institut national du sport et de l’éducation physique (INSEP).

fiche médecine du sport n°5
FICHE À DÉTACHER
Figure 5. Lésion du dôme talien. Cette lésion, méconnue à la radiographie, est
visualisée au scanner et à l’arthroscanner.
© J. Rodineau.
Figure 6. IRM de la cheville montrant une lésion ostéochondrale du dôme talien
en séquenceT2.
© Dr B. Rousselin, hôpital Ambroise-Paré.
Figure 4. Critères d’Ottawa. Plans latéral et médial (cheville et pied).
6cm 6cm
Zone malléolaire
Coup de pied
Base du 5emétatarsien
Bord postérieur
ou pointe de la malléole externe
Bord postérieur
ou pointe de la malléole
Scaphoïde tarsien
(naviculaire)
Vue médialeVue latérale
Les Nouvelles
des maladies
vasculaires
pulmonaires
thématiquesthématiques
du premier numérodu premier numéro
Coupon à renvoyer complété à Edimark SAS – Mme Carine Larivière
2, rue Sainte-Marie – 92418 Courbevoie Cedex
Je souhaite recevoir le supplément "Les Nouvelles des maladies vasculaires pulmonaires"
M., Mme, Mlle: ..........................................................................................................................................................
Prénom: ....................................................................................................................................................................
Adresse postale: ......................................................................................................................................................
Ville: ..........................................................................................................................................................................
Code postal: ............................................................................................................................................................
E-mail: .......................................................................................................................................................................
NOUVEAU
EN NOVEMBRE
À PARAÎTRE
Recommandations 2009 de l’ESC*
et de l’ERS sur le diagnostic et la prise
en charge de l’hypertension pulmonaire
(Olivier Sanchez, hôpital européen Georges-Pompidou, Paris)
À l’issue du dernier symposium organisé par l’OMS sur
l’hypertension pulmonaire (HTP) qui s’est tenu à Dana
Point en février 2008, les Sociétés européennes de car-
diologie et de pneumologie ont constitué un groupe
de travail ayant pour objectif de publier des recom-
mandations sur le diagnostic et la prise en charge
de l’HTP. Ces recommandations résument et évaluent
l’ensemble des données publiées sur le sujet afin
d’aider les cliniciens à sélectionner et à proposer la
meilleure prise en charge des patients souffrant d’HTP.
Hypertension artérielle pulmonaire
associée à l’infection par le VIH
(Bruno Degano, CHU de Besançon)
L’hypertension artérielle pulmonaire (HTAP) reste une
complication sévère de l’infection par le VIH. Si l’im-
pact des multithérapies antirétrovirales sur l’incidence
de l’HTAP chez les patients infectés par le VIH conti-
nue à être débattu, le pronostic de cette complica-
tion s’est considérablement amélioré ces dernières
années grâce à l’évolution des antirétroviraux et des
traitements spécifiques de l’HTAP.
Communications marquantes sur l’HTAP au
congrès de l’ERS*
(Olivier Sanchez, hôpital européen Georges-Pompidou, Paris)
Le 19e congrès annuel de l’European Respiratory So-
ciety (Vienne, 12-16 septembre 2009) a réuni beau-
coup de participants et a été, comme chaque an-
née, le théâtre de nombreuses communications
passionnantes sur l’HTAP, dont les plus marquantes
seront présentées dans ce numéro.
Bibliographie commentée
(Olivier Sanchez, hôpital européen Georges-Pompidou, Paris)
Quelques-unes des importantes études portant sur
l’HTAP et publiées au cours des 6 derniers mois dans
les grandes revues anglo-saxonnes sont résumées
et commentées dans ce numéro.
Consultation de génétique de l’HTAP au
Centre national de référence de l’HTAP
(Barbara Girerd, hôpital Antoine-Béclère, Clamart )
Des mutations siégeant sur le gène codant pour
la protéine Bone morphogenetic protein receptor
type 2 (BMPR2) sont retrouvées dans plus de 70 %
des formes familiales d’HTAP et chez 10 à 30% des
patients souffrant d’HTAP idiopathique. La recherche
de mutations de BMPR2 est possible en pratique
clinique pour les patients souffrant d’HTAP idiopa-
thique ou familiale, mais elle doit être réalisée dans
le cadre d’une consultation spécialisée de génétique
dont les modalités seront présentées dans ce numéro.
Avec le soutien de
*Retrouvez les éléments marquants de ces nouvelles recommandations ESC/ERS dans ce premier numéro.
38 | La Lettre du Rhumatologue • N° 355 - octobre 2009
Quelles radiographies
pour un traumatisme de la cheville
ou du pied ?
Quel que soit le diagnostic envisagé (fracture malléolaire, dias-
tasis tibio-fibulaire, fracture du processus latéral du talus, fracture
ostéochondrale du dôme talien, fracture par arrachement de la
base du cinquième métatarsien, arrachement des insertions liga-
mentaires de Chopart), les radiographies demandées (3clichés en
moyenne sont souvent nécessaires, plus si besoin en cas de doute)
doivent être centrées topographiquement sur la zone suspectée de
lésion. Par exemple, une suspicion de fracture de la partie latérale
du dôme du talus justifie 3clichés : face, profil et pied de face
en rotation interne à 20° pour dégager le dôme. Si une fracture
par arrachement du médio-pied est suspectée, on fera en plus
du cliché de face et de profil classique du pied un cliché déroulé
de3/4. Dans certains cas, un scanner centré sur la zone osseuse
lésée aura toute son utilité.
Mais une instabilité peut aussi se manifester par un ressaut à la
face latérale de la cheville perçu par le patient, ce qui oriente cette
fois vers d’autres complications lésionnelles touchant les tendons
(instabilité ou luxation avec syndrome fissuraire du fibulaire ou
plus rarement du tendon tibial postérieur) ou encore les faisceaux
ligamentaires (laxité résiduelle parfois mal tolérée à la suite d’une
entorse grave de cheville résultant d’une rupture importante en plein
corps du plan latéral ligamentaire de la cheville). Dans ces situations,
d’autres examens d’imagerie tels que l’échographie effectuée par
un opérateur entraîné, en complément des clichés standard, en aigu
comme en chronique, pourront être utiles, en particulier pour l’étude
des parties molles ligamentaires (rupture d’un faisceau, désinsertion,
épaississement ecchymotique). Mais la réalisation de cet examen
reste toujours orientée par les données de base de la clinique et
de la radiographie standard, l’échographie ne trouvant sa place
que dans le cas d’entorses dites graves où elle permet de préciser
l’importance de l’atteinte du plan ligamentaire ou encore d’explorer
les traumatismes atypiques avec lésions tendineuses.
Parallèlement à l’évaluation clinique du traumatisme, le choix du
bilan d’imagerie doit se faire également en fonction de son impact
sur la décision thérapeutique. On distinguera ainsi une imagerie
de première intention reposant essentiellement sur la radiographie
standard (parfois associée à l’échographie dans le même temps ou
de façon différée) et une imagerie de seconde ligne telle que la
tomodensitométrie, l’IRM, voire l’arthroscanner. Ce dernier, grâce à
l’injec tion intra-articulaire de produits de contraste, permet d’étudier
idéalement la surface cartilagineuse et de mettre en évidence des
lésions chondrales pures et des corps étrangers intra-articulaires.
Il complète également le bilan standard radiologique et permet de
mieux visualiser une fracture parcellaire malléolaire, tibio-fibulaire
inférieure ou du dôme talien (figure5). Enfin, au temps arthro-
graphique d’un arthroscanner peut être réalisée à la demande une
infiltration corticoïde, voire une injection d’acide hyaluronique en
fonction de la pathologie en cause, ce qui confère à cet examen un
intérêt également thérapeutique.
Quant à l’IRM (figure6), on a tendance actuellement à réserver
cette exploration aux entorses dont on comprend mal l’évolution
avec une symptomatologie traînante (douleur, raideur, instabilité
de la cheville). Mais on peut trouver des indications d’IRM dans le
suivi d’une entorse plus récente, notamment s’il existe des signes
de gravité, des lésions associées du plan ligamentaire médial de
la cheville ou encore une atteinte sous-talienne plus rare. L’IRM
a l’avantage sur le scanner de mieux étudier l’os spongieux, de
pouvoir montrer un œdème intra-osseux ou sous-chondral témoin
de contusions ou d’une souffrance osseuse et de permettre au niveau
de la cheville et du pied une visualisation globale de la pathologie
articulaire, ligamentaire et tendineuse (par exemple les tendons
fibulaires). Le scanner paraît toutefois plus performant pour détecter
les petits arrachements osseux, pour suivre l’évolution d’une fracture,
ou encore pour en apprécier la consolidation. ■
Pour en savoir plus…
+
Rodineau J et Besch S. La cheville traumatique : des certitudes en
traumatologie du sport. 26eJournées de traumatologie du sport de
la Pitié-Salpêtrière, Elsevier Masson, novembre 2008.
1
/
2
100%