Le compagnon en insuffisance cardiaque de la SCC : faire le lien

Le compagnon en insufsance
cardiaque de la SCC :
faire le lien entre les lignes
directrices et votre pratique
Vous cherchez des réponses pratiques pour connaître les meilleures
approches en soins de l’insufsance cardiaque?
Le compagnon sur les lignes directrices en matière
d’insufsance cardiaque de la SCC peut vous aider.

Le compagnon sur les lignes directrices en matière d’IC de la SCC a été créé en vue
de répondre aux questions pratiques clés des praticiens en IC. Pour la toute première
fois, nous énonçons dans quel délai et à quelle fréquence les patients atteints d’IC
doivent être vus et réévalués, ainsi que comment les nouveaux traitements doivent
être intégrés dans les algorithmes de soins. Nous répondons également à plusieurs
autres questions importantes. Le compagnon en IC fournit un cheminement vers un
traitement optimal et encourage l’intégration des lignes directrices en matière d’IC de
la SCC dans la pratique quotidienne.
Nous avons opté pour une approche questions-réponses, en tenant compte des fournisseurs
de soins principaux en IC, et indiquons les points pour lesquels des données probantes
publiées, des essais cliniques randomisés et des consensus d’experts ont servi de base.
Des graphiques, des tableaux et des listes ont été insérés dans les versions en ligne et
imprimée pour que même les cliniciens les plus occupés puissent avoir recours à cet outil.
1. Dans quel délai dois-je voir un patient atteint d’insufsance cardiaque nouvellement ori-
enté? À quelle fréquence mon patient atteint d’insufsance cardiaque doit-il être vu et à
quel moment peut-on donner congé de la clinique d’insufsance cardiaque à un patient?
2. À quelle vitesse et dans quel ordre faut-il procéder à l’augmentation progressive de la
dose des traitements habituels de l’insufsance cardiaque chez la majorité des patients?
3. Dans quelles circonstances dois-je faire analyser les électrolytes, la créatinine sérique et
l’azote uréique du sang? Comment dois-je prendre en charge un taux anormal de
potassium ou un taux croissant de créatinine?
4. Devrais-je traiter mes patients atteints d’insufsance cardiaque de façon à atteindre une
pression artérielle ou une fréquence cardiaque spécique? À quelle fréquence devrais-je
mesurer la FE ventriculaire gauche?
5. Pourrai-je un jour arrêter les médicaments pour l’insufsance cardiaque?
6. Quand devrais-je orienter mon patient vers un chirurgien cardiaque?
7. Comment devrais-je prendre en charge la goutte chez mon patient?
8. Que dois-je faire différemment chez les patients âgés et fragiles atteints d’insufsance
cardiaque?
9. Comment enseigner l’autogestion à mes patients?
À propos du
compagnon sur
les lignes directrices
en matière
d’insufsance cardiaque
Le compagnon
en IC de la SCC
donne les réponses
pratiques aux
questions suivantes :
Le compagnon en insufsance cardiaque
de la Société canadienne de cardiologie :
faire le lien entre les lignes directrices
et votre pratique
Jonathan G. Howlett, MD FRCPC, et coll., pour les panels de
lignes directrices sur l’insufsance cardiaque de la SCC.
Trouvez-le en ligne La version complète du compagnon en IC se trouve en ligne, dans le
Journal canadien de cardiologie (www.onlinecjc.ca) et au CCS.CA, dans la Collection des lignes directrices.

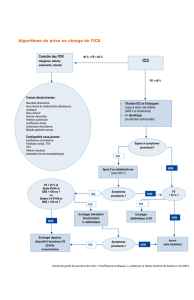
Recommandations en matière de temps d’attente et
de fréquence du suivi pour l’orientation initiale
• Prise en charge de l’IC chronique, classe II de la NYHA
• Classe I de la NYHA - symptômes minimes ou absents
Orientation non urgente, de routine
Personne à risques faibles
Rendre inactif ou envisager le congé de la clinique d’IC si au moins 2des caractéristiques suivantes sont présentes:
• Nouveau diagnostic d’IC, stable, compensée
• NYHA II/III
• L’IC empire malgré le traitement
• Légers symptômes avec valvulopathie, néphropathie ou hypotension
• Myocardite aiguë grave
• IC qui progresse rapidement, choc cardiogénique
• IC avec SCA ou IM
• Évaluation de transplantation et de dispositif chez les patients dont
l’état est instable
• Nouvel œdème pulmonaire aigu
Semi-urgente, risque intermédiaire
Personne à risques intermédiaires
Émergente
Personne à risques élevés
• Nouveau diagnostic d’IC, ne s’améliore pas malgré le traitement
(instable, décompensée)
• Progression à l’IC de classe IV de la NYHA
• Visite après une hospitalisation ou visite au SU à cause d’une IC
• IC grave avec valvulopathie, néphropathie ou hypotension
• IC suivant un infarctus du myocarde
Urgente
• Classe I ou II de la NYHA
• Pas d’hospitalisation au cours de la dernière année
• Pas de changements récents dans les médicaments
• Obtention de traitements optimaux (médicaux ou par dispositif) pour l’IC
• Pas de caractéristiques claires de risque faible ou élevé
• Symptômes de classe IIIb ou IV de la NYHA
• Hospitalisation récente pour IC
• Pendant l’augmentation progressive de la dose des médicaments d’IC
• Nouvelle insuffisance cardiaque
• Complications du traitement de l’IC (hausse de la créatinine, hypotension)
• Besoin de réduire la dose ou de cesser les bêtabloquants ou les IECA/ARA
• Maladie grave concomitante (p. ex., MPOC, fragilité)
• Activation fréquente du DCI (1mois)
Voir dans les
24heures
Suivi tous
les 1 à 6mois
Suivi tous
les 6 à 12mois
Voir dans les
2semaines
Points de repère situationnels
relatifs au temps d’attente
Soins pour
l’insuffisance cardiaque
Voir dans les
12semaines,
et idéalement
dans les 6
Voir dans les
4semaines,
et idéalement
dans les 2
Suivi toutes les
1 à 4semaines, ou
selon les indications
cliniques (suivi à
distance possible
pour certaines
augmentations
de dose)
• Stabilité, classe I ou II de la NYHA pendant de 6 à 12 mois
• Traitements optimaux
• Les causes réversibles de l’IC sont entièrement maîtrisées
• Accès à un omnipraticien expert en prise en charge de l’IC
• Observance stable du traitement optimal d’IC
• Pas d’hospitalisation depuis > 1 an
• FEVG > 35% (valeur stable s’il y a eu plus d’une mesure de la FE récemment)
• Le dispensateur de soins principal a accès à la réévaluation urgente par un spécialiste
*La fréquence des visites pourrait augmenter pendant
l’augmentation progressive de la dose de médicaments
Recommandations en matière de temps d’attente
et de fréquence du suivi pour l’orientation initiale

Classe I
de la NYHA
Poursuivre la trithérapie
Réévaluer les symptômes
Réévaluer les symptômes et la FEVG
Patient avec FEVG < 40%
Approche thérapeutique pour les patients atteints d’insuffisance
cardiaque avec fraction d’éjection réduite
Traitements non pharmacologiques (enseignement de l’autogestion, activité physique)
Traitements non pharmacologiques (enseignement de l’autogestion, activité physique)
Planification des soins avancés et documentation des objectifs des soins
†
Diurétiques pour soulager la congestion
Modification progressive de la dose jusqu’à la dose minimum la plus efficace en vue de maintenir l’euvolémie
Classe II-IV
de la NYHA:
Rythme sinusal,
FC ≥ 70bpm
*
AJOUTER l’ivabradine† et
REMPLACER les IECA
ou ARA par LCZ696 chez
les patients admissibles**
REMPLACER les IECA ou
ARA par LCZ696 chez
les patients admissibles**
Classe II-IV
de la NYHA:
Rythme sinusal avec
FC < 70bpm ou FA
ou cardiostimulateur
Poursuivre la prise
en charge actuelle
Classe I
de la NYHA ou
FEVG >35%
Classe I-III
de la NYHA et
FEVG≤35%
Consulter
l’algorithme
DCI/TRC
Classe IV
de la NYHA
Envisager:
• Hydralazine/nitrates
• Orientation à un
traitement avancé de l’IC
(assistance circulatoire
mécanique, greffe)
• Orientation avancée
pour IC
Réévaluer tous les
1 à 3ans ou en cas
de changement de
l’état clinique‡
Envisager de
réévaluer la FEVG
tous les 1 à 5ans
Réévaluer au besoin,
en fonction de
l’état clinique‡
*
En instance de l’approbation de Santé Canada
†
L’ivabradine sera éventuellement ajoutée quand elle sera offerte au Canada
** Le LCZ696, quand il sera offert au Canada, remplacera les IECA et les ARA chez les patients dont le PN est élevé ou ceux qui ont été récemment hospitalisés
(BNP > 150pg/ml ou NT-pro BNP > 600pg/ml)
‡Consulter le tableau 4 (du document compagnon)
Trithérapie
IECA (ou ARA en cas d’intolérance), BB, ARM
Titré aux doses cibles ou à la dose maximale tolérée selon les données probantes
Approche thérapeutique pour les patients
atteints d’insuf sance cardiaque avec
fraction d’éjection réduite
1
/
5
100%