bibliopoise2 - Département d`Anesthésie du CHIPS

PJ Devereaux, M Mrkobrada, DI Sessler, publié le 31 mars 2014 (New Engl J Med 2014;370:1494-503)
Marie-Alice Novillo
DESAR
Département anesthésie CHIPS

Introduction

Contexte
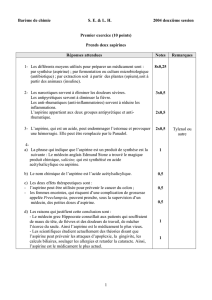
Infarctus du myocarde = principale complication grave après chirurgie non
cardiaque
Botto F, Alonso-Coello P, Chan MTV, et al. Anesthesiology 2014;120:564-78.
Devereaux PJ, Chan MT, Alonso-Coello P, et al. JAMA 2012;307:2295-304.
Devereaux PJ, Xavier D, Pogue J, et al. Ann Intern Med 2011;154:523-8
Thrombus coronarien : mécanisme de l’infarctus périopératoire
Devereaux PJ, Chan M, Eikelboom J. Evidence based cardiology. 3rd ed. Chichester, England: Wiley-Blackwell, 2010:47-62.
Gualandro DM, Campos CA, Calderaro D, et al. 2012;222:191-5.
Chirurgie non cardiaque = activation plaquettaire
Naesh O, Friis JT, Hindberg I, Winther K. Thromb Haemost 1985;54:849-52.
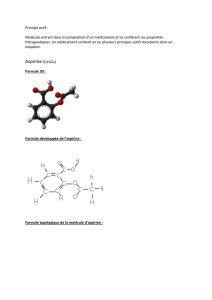
Inhibition par l’aspirine de l’aggregation plaquettaire
Reilly IA, FitzGerald GA. Blood 1987;69:180-6.
Administration d’aspirine en périopératoire prévient la majorité des complications
cardiovasculaire en inhibant la formation de thrombus
Robless P, Mikhailidis DP, Stansby G. Br J Surg 2001;88:787-800.

Contexte
Méta analyse 110 000 patients : l’utilisation d’aspirine en dehors de toute
chirurgie prévient l’infarctus du myocarde et les évènements
cardiovasculaire majeurs
Baigent C, Blackwell L, Collins R, et al. Lancet 2009;373:1849-60

Contexte
Aucune preuve que l’aspirine prévient le risque thromboembolique
après chirurgie non cardiaque
(on utilise plus volontiers les anticoagulants)
Malgrès cela : 1/3 des patient à risque cardiovasculaire majeur reçoivent
de l’aspirine en péri-opératoire de façon prophylactique
Devereaux PJ, Yang H, Yusuf S, et al. Lancet 2008;371:1839-47.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
1
/
39
100%