04/09 DS Procréation. Correction OBLIGATOIRE. Partie 2.1 : (3

04/09
DS Procréation. Correction
OBLIGATOIRE.
Partie!2.1 : (3 points) Procréation
La différenciation sexuelle débute au cours de la vie embryonnaire et se termine à la puberté. Elle
est sous contrôle génétique et hormonal. Pour des causes diverses, certaines anomalies peuvent être
observées.
Chez un garçon de dix ans, une ouverture chirurgicale de la paroi abdominale a révélé une
organisation normale de l'appareil génital mâle mais également la présence d'un utérus dans la partie
médiane de l'abdomen.
A partir de l'exploitation des informations fournies par le document, proposez une hypothèse sur
l'origine de l'anomalie observée.
PB!:Proposez une hypothèse pour expliquer la présence simultanée chez un garçon (phénotype mâle) de
voies génitales mâles et femelle (utérus)
Différents examens biologiques ont été réalisés pour déterminer l'origine de l'anomalie!:
- Une étude du caryotype de ce garçon avec utérus a révélé la présence de 46 chromosomes dont
les deux chromosomes sexuels X et Y ;
Saisie
Déductions
22 paires d’autosomes + XY
Mais présence de voies génitales femelle (utérus)
Caryotype caractéristique d’un mâle = en accord
avec son phénotype.(Déterminisme génétique)
Suggère une anomalie.(hormonale!?)
En effet nous savons que!:
(Sous le contrôle du gène SRY porté par le
chromosome Y, la gonade embryonnaire se
différencie en testicule secréteur de deux hormones
testées lors des examens médicaux!: la testostérone
et l'AMH.)
- Des dosages hormonaux ont été effectués!:
Hormones dosées
Valeurs chez le garçon avec
utérus
Valeurs normales
Testostérone en nanomol.L-1
30
10 à 38
Hormone anti-müllérienne (AMH)
en picomol.L-1
350
300 à 400 jusqu'à la puberté
Saisie
Déductions (connaissances)
Les dosages hormonaux sont normaux
Donc Il ne s’agirait pas d’une anomalie
hormonale!? Pourtant,
Nous savons que
- La testostérone stimule, pendant la vie
embryonnaire le développement des voies
génitales mâles ( canaux de Wolf) et
détermine le phénotype sexuel mâle.
- L’AMH inhibe le développement des voies
génitales femelle.
Donc, les dosages étant normaux d’où vient cette
anomalie!?
NB!: (toutefois, ces deux hormones agissent essentiellement au
cours de la vie embryonnaire et foetale, donc le taux à 10 ans
n'est pas très significatif).
Pour tester la possibilité de liaison de l'hormone AMH avec son récepteur membranaire de nature
protéique, on réalise l'expérience suivante!:
- On introduit le gène humain du récepteur à l'AMH dans des cellules animales;
- On réalise des cultures in vitro de ces cellules;
- Ces cellules sont ensuite mises en présence d'AMH radioactive;
- Après rinçage, on pratique une autoradiographie pour révéler la présence éventuelle de l'AMH sur les

cellules en culture; (= fixation de l’AMH sur son récepteur protéique, donc codé par un gène!!!!
fonctionnel)
l'expérience a été réalisée avec le gène du garçon avec utérus et avec le gène d'un sujet témoin;
Les résultats proposés ci-dessous sont des autoradiographies des cellules en culture.
Saisie
Déductions (connaissances)
La radioactivité est bien plus élevée à la surface des
cellules exprimant le gène d’un sujet témoin.
Donc les cellules du témoin expriment bien plus de
récepteurs qui ont pu fixer l’AMH (Radioactivité)
Les cellules portant le gène du garçon à utérus ne
fixent que très peu d’AMH.
Nous savons que les cellules cibles de l’AMH
(exprimant donc le gène codant pour son
récepteur) sont les cellules des canaux de Muller
Donc nous pouvons émettre l’hypothèse que l’anomalie est due à une mutation de ce gène chez le
garçon à utérus, récepteur non fonctionnel incapacité à fixer l’AMH (normalement produite) pas
de réponse des canaux de Muller, pas de régression persistance et mise en place d’un utérus
parallèlement à la différenciation des canaux de Wolf sous l’effet de la testostérone (normalement
produite)
Le phénotype est bien sous contrôle génétique!(: SRY/chromosome Y
différenciation des gonades en testicules )
Testostérone + AMH et donc hormonal.
De plus Un gène (dont l’activation serait liée à SRY!?) permet la synthèse des récepteurs à l’AMH.
Partie!2.2 : (5 points) Procréation
Une jeune fille de 16 ans, de caryotype XX présente les symptômes suivants!: (Puberté)
- Pas de développement des seins. Caractères sexuels secondaires .
- Une absence de menstruations (aménorrhée primaire).Cycle utérin
A partir des informations fournies par les documents mises en relation avec vos connaissances, proposez
une explication à l'origine de ces symptômes.
Saisie
Connaissances + interprétation.
- Jeune fille, XX
- De 16 ans,
Pas de développement des seins
Une absence de menstruations
Le caryotype XX détermine la mise en place du
phénotype femelle, donc
- Pas de pb chromosomique!: bon phénotype /
caryotype.
- A l’age où la puberté devrait s’être installée, la
jeune fille présente une absence des caractères
sexuelles secondaires et d’installation des cycles!:
- Hypothèse!: Pb dans la mise en place de la
puberté!: retard pubertaire!: Pb hormonal!?

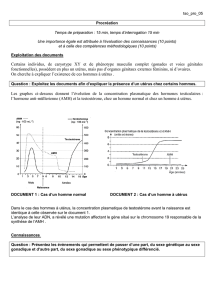
Document!1!:
données
morphologiques et
histologiques
L'échographie
révèle deux ovaires
de taille normale. La
biopsie des ovaires
de la patiente à
diverses reprises ne
présente que les
structures ci-contre.
Pas de
malformation
ovarienne
Saisie
Connaissances + interprétation.
-Ovaires non-atrophiés
Pas de malformation
- Que des follicules primaires.
Pas d’évolution folliculaire, pas de cycle ovarien.
Normalement, à partir de la puberté, mise en place
du cycle ovarien!: tous les mois des vagues de
follicules primaires, présents dans l’ovaire depuis la
vie embryonnaire, évoluent pour conduire l’un
d’eux au stade de follicule mûr, qui ovule puis
évolue en corps jaune.
Ces structures produisent des hormones!:
œstrogènes puis oestrogènes + progestérone qui
stimulent le cycle utérin (menstruations) et assurent
la mise en place des caractères sexuels secondaires
(seins, entre autres)
Donc!: Pas de cycle ovarien, pas d’hormones ovariennes, pas de cycle utérin ni des caractères sexuels
secondaires.
Mais quelle est l’origine de ce retard de puberté!? Hyp!: contrôle hypophysaire!?
Doc.2!:
Dans le sang de la patiente
Dans le sang d'une femme témoin
ne présentant pas ces troubles.
LH (hormone hypophysaire,
permettant l’ovulation et la
mise en place du corps jaune)
en UI.L-1
20 à 22 (taux faible, insuffisant
pour permettre l’ovulation)
Phase folliculaire: 1.5 à 10
Pic ovulatoire : 18 à 90
Phase lutéale: 1 à 16
FSH (hormone hypophysaire
permettant la croissance
folliculaire)
en UI.L-1
< 0,5 (taux très faible, ne permet
pas la croissance folliculaire )
Phase folliculaire : 2 à 17
Pic ovulatoire : 9 à 26
Phase lutéale : 2 à 8
Oestrogène (oestradiol)
en pg.mL-1 (produit par le
follicule en croissance,
permet l’épaississement de la
muqueuse utérine)
24 à 26 (taux très faible, dû à la
non croissance des follicules, ne
permet pas la mise en place de
la muqueuse utérine.
Phase folliculaire : 30 à 90
Pic preovulatoire : 90 à 400
Phase lutéale : 50 à 20
Pas d’évolution
folliculaire!: pas de
cycle ovarien

- Les hormones hypophysaires, FSH et LH ont
des taux très bas
- FSH<< phase folliculaire.
-Oestrogènes < phase folliculaire
-LH < au pic ovulatoire
.
Insuffisants pour assurer la stimulation du cycle
ovarien!: en effet!:
Les cycles sont sous la dépendance des hormones
hypophysaires!:
- FSH qui stimule la croissance folliculaire
pendant la phase préovulatoire
- Pas de croissance folliculaire, (les follicules
restent au stade primaire)
- Les follicules en croissance produisent des
oestrogènes qui stimulent la mise en place du
cycle utérin(épaississement de la muqueuse) et
au delà d’une certaine valeur, stimule
l’hypophyse LH ovulation.
-!Pas d’oestrogènes, pas de stimulation ovarienne
et pas de retrocontrôle + de l’hypophyse,
- Pas de pic ovulatoire,
Il semble se confirmer que c’est un dysfonctionnement de l’hypophyse qui est responsable des
troubles observés, les hormones hypophysaires produites en trop faible quantité n’assurent pas la
mise en place des cycles ovariens, ce qui ne permet pas la mise en place des hormones ovariennes
indispensables, à la mise en place du cycle utérin et des caractères sexuels secondaires.
Mais quelle est la cause de ce dysfonctionnement!? HYP!: Dysfonctionnement de l’hypothalamus qui
stimule l’hypophyse.
Document!3!: Mesures effectuées lors d'un test hormonal de stimulation pratiqué sur la patiente
On réalise une injection de 100 microgrammes de GnRH.
- Suite à une injection de GnRH, les hormones
hypophysaires augmentent
- La LH atteint le taux d’un cycle normal en
phase ovulatoire ( permettant de déclencher
l’ovulation) .(175 UI/L)
- La FSH augmente régulièrement mais n’atteint
pas avec cette injection un taux correspondant à
la phase folliculaire (stimulation des follicules
(0,8UI/L//2UI/L)
La GnRH est une neurohormone produite par les
neurones hypothalamiques et qui stimule la
production de FSH et e LH par les cellules
hypophysaires. C’est elle qui contrôle la mise en
place des cycles, via l’hypophyse.
La LH et la FSH sont ainsi stimulées par
l’injection et leur taux se normalise.
la LH présente un pic,
Mais la FSH reste faible.

HYP!:
- Le maintien de taux correspondant au cycle
nécessite des perfusions régulières de GnRH, qui
est produite de façon pulsatile et le rétrocontrôle
+ des oestrogènes qui, au-delà d’une certaine
concentration, correspondant à une taille de
follicule>, provoque «!l’emballement!»du
système et le pic ovulatoire.
- Les cellules sécrétrices de FSH répondent mal à
la GnRH.
Le pb vient donc d’un mauvais fonctionnement de l’axe hypothalamo-hypophysaire, la GnRh doit
être produite de façon insuffisante, ce qui supprime la stimulation hypophysaire et donc le
fonctionnement cyclique de tout l’appareil reproducteur.
Mise en relation!: Le problème n’est pas une malformation ovarienne (doc1) mais semble dû à l’
hypothalamus, puisqu’il est corrigé (incomplètement) par injection de GnRH (doc 3), l’insuffisance de
GnRh entraîne un dysfonctionnement hypophysaire (doc2), le cycle ovarien n’est pas stimulé, les
follicules n’évoluent pas, ne produisent pas d’hormones (doc1/2), ce qui entraîne l’absence de cycle
utérin et l’e développement des caractères sexuels secondaires (énoncé) Il s’agirait donc d’un retard de
puberté dû à un dysfonctionnement hypothalamique.
1
/
5
100%