Allergies et choc anaphylactique


Définitions
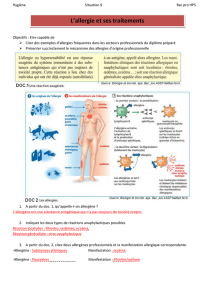
•L’allergie est une réaction anormale et
excessive du système immunitaire générée par
un contact avec une substance généralement
étrangère à l’organisme, l’allergène.
•Les allergènes sont responsables des réactions
d’allergie ou hypersensibilité immédiate.

Définitions
•L'hypersensibilité = mode de réponse de
l’immunité adaptative face à un antigène et
qui se manifeste par des effets néfastes pour
l’hôte
•L'hypersensibilité comprend des processus
pathologiques qui sont le résultat
d'interactions spécifiques entre des Ag
(endogènes ou exogènes) et des Ac, ou des
lymphocytes sensibilisés.

Définitions
•L’allergie est la conséquence d’une réaction
immunitaire exagérée
•allos : autre et ergon : activité
•Mécanisme immunologique normal de
défense de l’organisme
•Une prédisposition congénitale ou héréditaire
•Atopie
•l’allergie représente actuellement la 4e
maladie chronique dans le monde

Définitions
•Le terrain atopique présente une réaction
excessive en réponse à de petites doses
d’allergènes
•Un allergène est une substance biologique ou
chimique capable dans un premier temps de
sensibiliser un individu prédisposé puis,
ultérieurement, d’entraîner des symptômes
allergiques.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
1
/
33
100%