Info infectiologie - STA HealthCare Communications

Copyright ©
Vente et distribution commerciale interdites
L’utilisation non autorisée est prohibée. Les personnes autorisées peuvent
télécharger, afficher, visualiser et imprimer une coupie pour leur usage personnel
le clinicien mai 2011
Le pied diabétique est une infection communément appelée « infection du
pied diabétique ». Ce diagnostic est toutefois large et imprécis. En effet,
il s’agit plutôt d’un terme englobant diverses pathologies faisant partie d’un
continuum qui, chez le patient diabétique, culmine à l’amputation d’une par-
tie plus ou moins grande du membre inférieur infecté. Ainsi, pour le pronos-
tic et le traitement adéquat de ce type d’infection, il faut impérativement
classifier l’infection chez chaque patient.
Quels sont les facteurs de risque de développement d’infection du
pied diabétique?
Les facteurs importants incluent la neuropathie, la maladie vasculaire
périphérique et l’hyperglycémie.
11
Le pied diabétique :
plus qu’une simple infection
Dr Jean-François Roussy (avec la collaboration de Dr Alain Martel, M.D., FRCPC)
Info infectiologie
Plusieurs facteurs de risque ont contribué à
l’infection de notre patient, soit : l’hyperglycémie,
le diabète très mal contrôlé avec une HbA1c à 12
(signifiant des glycémies capillaires souvent
au-dessus de 15 et même 20) et la probable
neuropathie sensitive autonome (peau sèche,
perte de la pilosité, diminution subjective de la
sensation des pieds et onychomycose).
PRÉSENTATION CLINIQUE DU PATIENT
J’ai récemment vu un homme de 59 ans ayant une infection de plaie au
talon gauche et au pied. Ce patient est connu pour un diabète de
type 2 très mal contrôlé avec une hémoglobine glyquée (HbA1C) à 11,9 et
une maladie coronarienne athérosclérotique (il a subi quatre pontages),
traitée en 2004. Il aurait déjà eu des ulcères aux membres inférieurs ayant
nécessité des soins de plaies durant de longues semaines. Le patient avait
été admis à l’hôpital une semaine auparavant pour un diabète débalancé et
sa plaie au talon gauche progressait depuis près d’un mois. Il avait tout
d’abord noté une petite phlyctène qui avait lentement progressé en ulcère
avec apparition de rougeur, œdème et douleurs au pied et à la jambe. Il ne
se souvient pas d’avoir subi un trauma et confirme ne pas sentir beaucoup
ses pieds. Sa peau est toujours très sèche et il a perdu sa pilosité il y a
plusieurs années. À ma visite, il avait reçu de la ciprofloxacine pendant près
de 10 jours.
Ainsi, pour le
pronostic et le
traitement
adéquat de ce
type d’infection,
il faut
impérativement
classifier
l’infection chez
chaque patient.

le clinicien mai 2011
Info infectiologie
De quelle manière puis-je classifier une infection du pied diabétique?
Il existe une classification simple en quatre catégories permettant d’évaluer
le risque d’amputation chez un patient avec pied diabétique. Elle permet
également de cibler les germes en cause les plus probables, facilitant ainsi
la sélection d’une antibiothérapie empirique adéquate (Tableau 1).
Quelles manœuvres considérer pour évaluer
la gravité de l’atteinte, incluant le statut
vasculaire et le risque d’ostéomyélite?
La détermination de la présence d’ostéomyélite est importante dans la prise
en charge du cas. En effet, la durée de l’antibiothérapie est plus longue et
nécessite souvent une intervention chirurgicale précoce.
Quelques facteurs augmentent le risque d’ostéomyélite chez un patient
avec une infection du pied diabétique :
• os visible ou atteinte de l’os en utilisant un écouvillon (« probing »);
• ulcère de plus de 2 x 2 cm;
• durée de l’ulcération de plus de une à deux semaines;
• vitesse de sédimentation de plus de 70 minutes.
Une radiographie de base doit être faite chez tout patient. S’il n’y a pas
d’atteinte osseuse visible, il faut alors effectuer une imagerie supplémen-
taire, comme la scintigraphie osseuse au gallium ou l’imagerie par réso-
nance magnétique, pour confirmer ou non l’ostéomyélite.
12
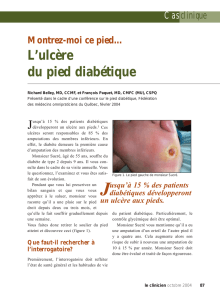
L’infection de notre patient est modérée. En effet,
on note de la gangrène sèche, il y avait initialement
une zone cellulitique de plus de 2 cm et le patient
n’a pas de symptômes systémiques. Toutefois, il
faut effectuer un bilan sanguin pour vérifier la
présence d’anomalies métaboliques (ex. : élévation de
la créatinine ou leucocytose) qui changeraient la
classification de modérée à grave. De plus, il est
important de valider le statut neurovasculaire du
patient, car le degré d’ischémie influence la gravité de
l’infection. Quelques signes cliniques présents sur
la photo (page 1) nous font suspecter ce genre
d’atteinte (peau sèche, perte de la pilosité,
onychomycose importante, etc.).
Notre patient a un risque accru d’être atteint d’une
ostéomyélite, car son ulcère est de plus de 2 cm.
De plus, son ulcère est présent depuis un mois et
la protéine C réactive effectuée est à 144 mg/L
(N = plus petit que 3).
Dr Roussy est résident IV
en microbiologie-
infectiologie. Il pratique
présentement au Centre
hospitalier universitaire de
Sherbrooke.
Dr Martel est microbiologiste-
infectiologue, interniste. Il pratique
présentement au Centre hospitalier de
l’université Laval.
De plus, il est
important de
valider le statut
neurovasculaire
du patient, car
le degré
d’ischémie
influence la
gravité de
l’infection.

le clinicien mai 2011
Info infectiologie
13
CONCLUSION DU CAS DU PATIENT
Notre patient ayant une atteinte modérée à grave (flore polymicrobienne), il faut débuter un traitement parentéral avec une
bêta-lactamine et des inhibiteurs des bêta-lactamases (comme pipéracilline + tazobactam ou ticarcilline + clavulanate).
L’imagerie nous permettra ensuite de statuer sur la présence ou non d’ostéomyélite. Les cultures doivent être faites
rapidement (optimalement au cours de la chirurgie de débridement nécessaire pour ce patient, étant donné la nécrose, la
gangrène et l’atteinte osseuse).
Dans le présent cas, la culture superficielle est inadéquate, étant donné l’atteinte plus profonde. Le traitement sera par la suite
ajusté selon les cultures. Une consultation en chirurgie vasculaire devra être demandée pour évaluer le potentiel de
revascularisation du patient et l'intensité de l'intervention chirurgicale.
C
Tableau 1
Manifestations cliniques de l’infection du pied diabétique
Gravité de l’infection Manifestations cliniques de l’infection
Non infecté Plaie sans purulence ou sans manifestations inflammatoires
Légère • Présence de deux manifestations inflammatoires ou plus (pus, érythème, douleurs, chaleur, induration),
mais zone d’érythème ou cellulite de 2 cm ou moins autour de l’ulcère;
• Infection limitée à la peau ou aux tissus sous-cutanés superficiels;
• Absence de complication locale ou de symptômes systémiques.
Germes : Cocci à Gram + aéro-anaérobies (Staphylococcus aureus, streptocoques du groupe A et B et
staphylocoques à coagulase négative).
Exemples d’ATB efficaces : clindamycine, céfazoline, amoxicilline et clavulanate, ciprofloxacine ou
lévofloxacine ou moxifloxacine.
Modérée Infection telle que légère, chez un patient sans atteinte systémique et métaboliquement stable, mais ayant
une ou plusieurs des caractéristiques suivantes :
• cellulite de plus de 2 cm;
• traînée de lymphangite;
• atteinte sous le fascia superficiel;
• abcès des tissus profonds;
• gangrène;
• atteinte du muscle, tendon, articulation ou os.
Germes : polymicrobiens (idem à l’infection légère, puis entérocoques, entérobactéries, Pseudomonas
æruginosa et anaérobies)
Exemples d’ATB efficaces : clindamycine, céfazoline, amoxicilline et clavulanate, ciprofloxacine, ou
lévofloxacine, ou moxifloxacine ou bêta-lactamine + inhibiteurs des bêta-lactamases
(meilleurs choix en gras).
Grave Infection chez un patient, ayant une toxicité systémique ou une instabilité métabolique :
• fièvre;
• tachycardie;
• confusion;
• hypotension;
• leucocytose;
• acidose;
• insuffisance rénale aiguë;
• hyperglycémie grave.
Germes : idem à l’infection modérée et présence de nombreuses bactéries anaérobies (streptocoques,
bactéroïdes spp et Clostridium spp).
Exemples d’ATB efficaces (voie IV préférable) : bêta-lactamine + inhibiteurs des bêta-lactamases,
carbapénèmes (si échec du traitement, germe résistant cultivé).Ajout de vancomycine, si SARM prouvé ou
très suspecté.
N.B.L’ischémie du pied augmente la gravité de toute infection et la présence d’ischémie critique aggrave souvent l’infection.
Tiré de : Lipsky, BA, Berendt,AR, Deery, HG, et coll. Diagnosis and Treatment of Diabetic Foot Infections. Clin Infect Dis 2004; 39:885.
1
/
3
100%