Cancer et VIH

XVIe Assises & XIe Congrès
de la Société Française de Lutte contre le Sida
Pour cette présentation, cet intervenant
a déclaré n’avoir aucun conflit d’intérêt.
Déclaration conflit d’intérêt

2
Cancers et VIH en 2010
Quelles associations?
Fabrice Bonnet
Service de Médecine Interne et Maladies Infectieuses
Hôpital Saint-André
CHU de Bordeaux
INSERM U593, Epidémiologie Santé Publique et Développement
Université Victor Segalen
Bordeaux

3
•VIH associé à une augmentation de risque de
survenue
–LMNH de haut grade systémiques, primitifs cérébraux
–Sarcome de Kaposi
–Cancer invasif du col utérin
•Risque expliqué par
–les co-infections par virus oncogènes: EBV, HHV8, HPV
– L’immunodépression cellulaire
Introduction (1)
Stade SIDA (CDC 1993)

4
•Causes de mortalité des patients infectés par le
VIH avant 1996:
–85% : évènement SIDA
–10-15% de cancers classant
–< 1% des décès liés à des cancers non classant
•Depuis 1996:
– Diminution majeure de la mortalité et de l’incidence des
principales infections opportunistes
– Diminution moins rapide de l’incidence des LMNH
–Fréquence des néoplasies non classantes dans les
causes de décès des patients VIH mal connue
–Fréquence des hépatites
Modification de la répartition des causes de
décès depuis les HAART ?

5
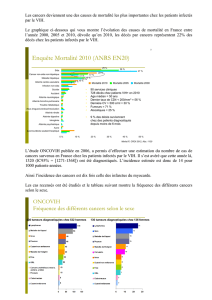
Enquête MORTALITE 2005
Etude des causes de mortalité chez les
patients infectés par le VIH
en 2005 en France
(Bonnet F et al, Clin Inf Dis 2009; 48: 633-9)
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
1
/
44
100%