26/02/2016 GUIRAUD Zoé D1 Reins et voies urinaires

RVUAGM – Embryologie de l'appareil génital
26/02/2016
GUIRAUD Zoé D1
Reins et voies urinaires – Appareil Génital Masculin
Dr METZLER-GUILLEMAIN
CR : NIARE Sanaba
16 pages
Embryologie de l'appareil génital
A. Organogénèse de l'appareil génital
On peut le scinder en trois parties : les gonades, les voies génitales internes et les organes génitaux externes.
Après avoir vu comment se mettent en place ces 3 étages, on verra la migration des testicules puis les
mécanismes de la différenciation gonadique.
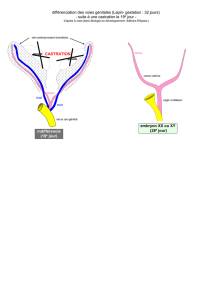
I. Les gonades
Les gonades sont une exception embryologique. Leur particularité est qu'elles se développent à partir d'une
ébauche indifférenciée qui donnera 2 structures différentes.
•Les gonades sont indifférenciées de la 4e à la 6e semaine incluse.
Pendant ce stade indifférencié, deux types cellulaires différents se mettent en place dans la gonade : les cellules
germinales et somatiques qui seront à la base de cette formation.
•Puis la différenciation débute à la 7e semaine, soit en ovaire, soit en testicule selon le sexe de l’embryon.
Coupe transversale de l'embryon en position thoraco-lombaire
1/16
Plan :
A. Organogénèse de l'appareil génital
I. Les gonades
II. Les voies génitales internes
III. Les organes génitaux externes
IV. La migration testiculaire
V. Mécanismes de la détermination gonadique et de la différenciation sexuelle
B. Anomalies génitales
I. Anomalies sans ambiguité sexuelle
II. Etats intersexués

RVUAGM – Embryologie de l'appareil génital
A la 4e semaine, de part et d’autre de la ligne médiane, se développe un volumineux organe : le mésonéphros,
c’est une ébauche rénale transitoire. Au sein de cet organe se mettent en place des tubules mésonéphrotiques,
qui sont comme le mésonéphros, appelés à régresser.
A la 4e semaine, dans la région antéro-interne, apparaît la crête génitale (une de chaque côté). C’est la
première ébauche de la gonade.
Il n’y a pas encore de cellule germinale au niveau de la crête génitale à la 4e semaine. Néanmoins, à ce
moment-là, les cellules germinales primordiales sont déjà présentes, mais elles se situent dans une région
éloignée de la crête génitale.
Les gonocytes vont contourner l'intestin postérieur, de part et d'autre de la ligne
médiane, rejoindre la racine du mésentère et se disperser pour aller coloniser les
crêtes génitales.
Au niveau des crêtes génitales, l’arrivée des gonocytes primordiaux va entraîner des remaniements :
A la 6ème semaine on voit apparaître à proximité du mésonéphros le Canal de Muller qui va donner des
structures importantes.
2/16
=> Prolifération des cellules somatiques : elles vont
s'organiser autour des gonocytes primordiaux et former des
cordons sexuels primitifs. Ces cordons primitifs sont présents
autour de la gonade et au niveau medullaire.
A la 6e semaine, on considère que la gonade indifférenciée est
formée : on y retrouve des cordons sexuels primitifs
constitués par des cellules germinales entourées par des
cellules somatiques.
Dès le 21e jour, les gonocytes primordiaux (= cellules germinales
primordiales) sont déjà présents mais ils apparaissent dans une région
très éloignée de l’endroit où se formera la gonade : ils se trouvent dans
la paroi de la vésicule ombilicale, au voisinage de l’allantoïde.
Ils vont migrer progressivement de la région de l’allantoïde vers les
crêtes génitales.
→ Cette étape de migration est fondamentale pour le développement de
la gonade.

RVUAGM – Embryologie de l'appareil génital
Au niveau de la partie latérale du mésonéphros, on situe déjà deux structures bilatérales :
A partir de la 7e semaine, la gonade entame sa différenciation.
•Dans le cas où elle s’oriente dans le sens testiculaire
Sous l’influence du gène SRY situé sur le chromosome Y :
–Les cordons sexuels primitifs au niveau medullaire prolifèrent
et vont s’anastomoser pour former les cordons testiculaires qui
donneront les tubes séminifères du testicule.
– Les cordons au niveau du hile du testicule, vont former un
réseau de micro-cordons qui va donner le rété testis.
–Au niveau périphérique, les cordons testiculaires perdent leur
connexion avec la surface et laissent place à une tunique
fibreuse très resistante : l'albuginée du testicule.
–Les tubes mésonéphrotiques situés en regard de la gonade
vont être utilisés par cette gonade pour former les voies
excrétrices du testicule puisqu’ils s’abouchent dans le canal de
Wolff (qui fera aussi partie des voies excrétrices).
–Le canal de Muller est amené à disparaître chez le garcon.
–Le pôle inférieur du testicule va être relié au pôle caudal de l’embryon par un ligament, le
guberlaculum testis, qui aura un rôle important dans la migration testiculaire.
Les cordons testiculaires sont constitués de gonocytes primordiaux entourés par des cellules somatiques, les
cellules de Sertoli. Entre les cordons testiculaires, il y a des cellules interstitielles qui se développent à partir du
mésenchyme, elles apparaissent en îlots, ce sont des cellules de Leydig, qui deviennent abondantes à partir du
4e mois du développement. Elles sécrètent les androgènes.
3/16
–Le canal de Wolff draine les tubes mésonéphrotiques et dans sa
partie inférieure, s'abouche dans le sinus uro-génital.
Il aura un rôle dans la mise en place des voies génitales internes.
–Le canal de Muller est vertical, et parallèle au canal de Wolff
dans sa plus grande partie, puis dans sa partie inférieure il est
horizontal puis redevient vertical dans sa partie terminale. Ils se
rejoignent et viennent buter contre la paroi postérieure du sinus
uro-génital.

RVUAGM – Embryologie de l'appareil génital
Récapitulatif :
–Cordons testiculaires → Tubes séminifères (c. germinales et c. de Sertoli)
–Réseau de cordons → Rété testis
–Tubes mésonéphrotiques et canal de Wolff → Epididyme et canal déférent
•Dans le cas où elle s’oriente dans le sens ovarien :
Il n'y a pas de facteur qui entraine une différenciation masculine :
–Les cordons sexuels primitifs qui se situent dans la région
médullaire de la glande vont involuer pour donner des cordons
vestigiaux.
–En revanche, les cordons sexuels primitifs qui se situent au
niveau de la périphérie de la glande vont proliférer, ils vont se
segmenter pour donner des follicules primordiaux (amas
cellulaires qui contiennent les gonocytes). Ils se situeront
essentiellement au niveau cortical.
–A côté de l’ovaire, le mésonéphros ne persiste pas mais il y a
un reliquat embryologique non fonctionnel, l’organe de
Rosenmuller.
–Le canal de Wolff qui drainait le mésonephros est aussi appelé à
disparaître
–Au niveau de son pôle inférieur, le gubernaculum ovarii relie
l’ovaire au pôle caudal.
–A la 7e semaine, le canal de Muller se différencie rapidement pour donner la trompe.
–Les cordons qui se trouvent au niveau cortical prolifèrent de façon importante. Ils vont se segmenter
pour donner des amas cellulaires qui contiennent des gonocytes entourés par des cellules épithéliales.
–Au sein de ces amas cellulaires, les gonocytes vont devenir des ovocytes de premier ordre qui sont
entourés de cellules folliculeuses et constituent ainsi les follicules primordiaux.
C’est pendant la vie fœtale que ces ovocytes de premier ordre entrent en meïose et progressent jusqu’au
stade diplotène (CR : de la prophase de MI) où ils se bloquent.
II. Les voies génitales internes
2.1 Stade indifférencié
Les VGI vont également passer par un stade indifférencié. A la 6ème semaine elles sont constituées du
mésonéphros, du canal de Wolff qui draine le mesonéphros et s'abouche dans le sinus uro-génital, et des canaux
de Muller.
4/16

RVUAGM – Embryologie de l'appareil génital
Le canal de Muller se développe à partir d’un ruban d’épithélium coelomique qui progresse dans le sens
cranio-caudal. Il a 3 portions : haute verticale,intermédiaire horizontale et basse verticale ou ils se rejoignent au
niveau de la ligne médiane. Leur extrémité vient buter contre la paroi postérieure du sinus uro-génital.
Les VGI commencent leur différenciation à partir de la 8ème semaine. Cette évolution est strictement
dépendante de l'évolution qu'aura prise la gonade !
2.2 8ème semaine : Evolution masculine
La gonade une fois différenciée sécrète 2 hormones testiculaires essentielles :
→ Les androgènes, qui vont avoir un rôle trophique sur le canal de Wolff et qui vont permettre son
développement.
→ Le testicule sécrète aussi de l’Hormone Anti-Mullérienne (AMH) à l’origine de la régression du canal de
Muller.
•Partie haute : Canaux de Muller et de Wolff
–Les tubes mésonéphrotiques persistent et deviennent les cônes efférents, qui se jettent à la partie
supérieure du canal de Wolff.
–Le canal de Wolff, en regard du testicule, va donner le canal épididymaire.
–Ce qu’il reste du mésonéphros qui est situé en regard de la gonade va donner l’épididyme. Le
mésonéphros qui n’est pas en regard de la gonade va régresser, mais cette régression laisse place à un
reliquat embryonnaire à la partie supérieure de l’épididyme, l’Hydatide pédiculée.
–A la partie inférieure de l’épididyme, le canal épididymaire va se pelotonner et va recevoir quelques
5/16
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
1
/
16
100%