EP : Stratégie diagnostique

EP : Stratégie diagnostique
Jalila BEN KHELIL ; Mohamed BESBES
Service de Réanimation Respiratoire
Hôpital A. Mami Ariana

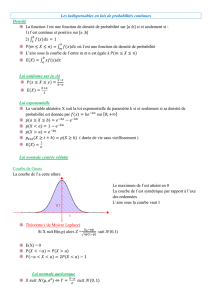
Introduction
Diagnostic d’EP = un exercice souvent difficile.
Tableau clinique et examens para cliniques
simple (ECG, Rx Th, GDS, biologie)
Signes peu spécifiques
Orientation diagnostique
Évaluation de la gravité
indication des examens complémentaires

Toute suspicion d’EP doit être vérifiée
Absence de traitement :
30% de DC
Traitement anticoagulant :
risques iatrogènes (0,5-2% de DC).
Stratégie diagnostique :
EP sans retentissement cardiorespiratoire
EP grave ou massive

Présence de facteurs de risques
Chirurgie : orthopédique, générale,
gynécologique
Traumatismes : membres inférieurs,
bassin, rachis
Thrombophilies constitutionnelles :
déficits en antithrombine III, en protéine C,
en protéine S et la résistance à la protéine
C activée
Cancer : pancréas, poumon, côlon,
utérus, prostate, organes génito-urinaires
et sein
Hémopathies : syndromes
myéloprolifératifs,hémoglobinurie
paroxystique nocturne
Contraception orale et œstrogènes
Maladies systémiques : LED, Behçet,
RCH, Crohn et la maladie de Buerger
Grossesse et post-partum
Obésité
Tabac
Immobilisation
Insuffisance respiratoire
Syndrome néphrotique
Cardiopathies,Ice card congestive et IDM
Sexe

Nombre de facteurs de risque TVP (%)
011
124
236
350
4 ou plus 100
Wheeler Arch surg 1982
Relation entre facteur de risque et probabilité de survenue
d’une TVP
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
1
/
29
100%