exanthemes

EXANTHEMES
V.VISEUX, DERMATOLOGIE, CHU SUD
AMIENS

DIAGNOSTIC POSITIF
•Exanthème = érythème diffus d’apparition aiguë
•Enanthème = lésions érythémateuses muqueuses accompagnant
parfois un exanthème
•Erythème = rougeur transitoire de la peau en rapport avec une
vasodilatation des vaisseaux cutanés superficiels disparaît à la vitro-
pression

DIAGNOSTIC DIFFERENTIEL
purpura : ne disparaît pas à la vitropression
urticaire
Angiomes et télangiectasies
érythèmes vaso-moteurs : couperose, érythème pudique du
décolleté
érythèmes de cause exogène (piqûres d’insectes, brûlures,
érythème photototoxique)
érythrodermie

EXANTHEMES : GENERALITES
•Question n° 94 +++
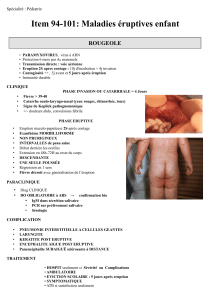
•3 types principaux : scarlatiniforme, morbilliforme, roséoliforme
•Scarlatiniforme : vastes placards rouges uniformes sans
intervalle de peau saine, légèrement granités à la palpation,
desquamation secondaire en lambeaux
•Morbilliforme : maculo-papuleux rouges, pouvant confluer en
plaques séparées par des espaces de peau saine avec une surface
douce, veloutée à la palpation
•Roséoliforme ou rubéoliforme : petites macules rosées, pâles,
bien séparées les unes des autres

DIAGNOSTIC ETIOLOGIQUE
• Chez l’enfant : viroses +++, toxidermie
• Chez l’adulte : viroses, toxidermie, maladies
sexuellement transmissibles.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
1
/
29
100%