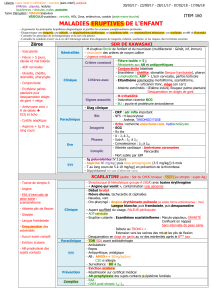
maladies eruptives

Item 94-101: Maladies éruptives enfant
• PARAMYXOVIRUS
Transmission directe : voie aérienne
Eruption 2S apres contage : !"
Contagiosité!!#5 jours après éruption
$
CLINIQUE
PHASE INVASION OU CATARRHALE = 4 Jours
•Fievre > 39-40
•Catarrhe oculo-laryngo-nasal (yeux rouges, rhinorrhée, toux)
•Signe de Koplick pathognomonique
•!%& '
PHASE ERUPTIVE
•(&2S)*
•Exanthème MORBILLIFORME
•NON PRURIGINEUX
•INTERVALLES de peau saine
•+ )
•(,"-.&/01
•DESCENDANTE
•UNE SEULE POUSSÉE
•*
•Fièvre décroit *2
PARACLINIQUE
•+*34$$56(
•DO OBLIGATOIRE à ARS → confirmation bio
•IgM dans sécrétion salivaire
•PCR sur prélèvement salivaire
•Sérologie
COMPLICATION
•PNEUMONIE INTERSTITIELLE A CELLULES GEANTES
•LARYNGITE
•KERATITE POST ERUPTIVE
•ENCEPHALITE AIGUE POST ERUPTIVE
•Panencéphalite SUBAIGUË sclérosante à DISTANCE
TRAITEMENT
HOSPIT Sévérité ou Complications
AMBULATOIRE
• EVICTION SCOLAIRE : 5 jours après eruption
SYMPTOMATIQUE
78'
ROUGEOLE

PROPHYLAXIE SUJETS CONTACT
•Rubivirus,
•TI : 15 jours
•Contagiosité : 5jrs av et après éruption
•
•$ 9
CLINIQUE
INVASION
•0
•(*
•:);-#
•3.
•.*<*
•+
PHASE ERUPTIVE
•('*
•(,.)'
•+ FACE,.,.'*
• .).<*.9
•+'))
PARACLINIQUE
•8$4
•:<9
•39
•=contact chez femme enceinte nn immunisée
•:<
•$*>'9$*?00
COMPLICATION
•<.
•(.*&.9
•. 9
• *'9 <'.
RUBEOLE

TRAITEMENT
•<9
•(*
•( femme enceinte ++
•@'
•8A
•'
•5-10 ans
•7$"
•3*&#
•$ 9
CLINIQUE
INVASION
•0B
•<9*
PHASE ERUPTIVE
•(,.) 'Guirlande dentelle
•Face souffletée comme giflé/froid, rougie/ soleil
•Eruption symétrique face internes des membres
•+&-
•0&"
•(<.)<.9*.
PARACLINIQUE
•AUCUN
•,'.<9'*$*>'9$*?0#
COMPLICATION TRAITEMENT
•@<. 9CDrisque anémie aigue chez enfants avec anémies hémolytiques chroniques
•Obstétricales <'.99
Si signes clinique fin de grossesse ou séro + → surveillance foetale / echo + dosage AFP sérique maternelle
•.*.
TRAITEMENT
•Curatif :7<9<9E'*
•Préventif : E3$'E$$*.F9
MEGALERYTHEME EPIDEMIQUE

•Roséole
•1HHV6
•7%
•7$#&#
•*< 4-24mois
•$ 9
CLINIQUE
INVASION
•;&"B
•Fièvre brutale isolé en plateau resistante aux antipyrétique à 39-40
PHASE ERUPTIVE
•Chute thermique brutale contemporaine de éruption
•(,.)'*''0
PARACLINIQUE
•+*9GG4
COMPLICATION
•3.<.9
TRAITEMENT
•7<9
•
•1<#EBV
•4<9
•7.
•7$&#
•
CLINIQUE
•AEG !!!.'!')
•Angine <. !%&
•Adénomégalie :+*.*
•Exanthème morbilliforme 2>$*
PARACLINIQUE
•MNI test !D'&8&+.H+8I
•NFS + Frottis : Synd mononucléosique
•CYTOLYSE hépatique
•Sérologie EBV IgM anti VCA +$*?@3&$*?(8-
EXANTHEME SUBIT
MNI

COMPLICATIONS
•3<<.9
•>(:<
•1$7$<
•.*9
•<
•<.9
•676(+(7(
TRAITEMENT:
•7<9
•(' 0;
•3.'9H.I
•'9
•:toxiniqueangine à SBHA
•7
•7$0&#
•3*0) 78
CLINIQUE
INVASION
•8
•Angine erythémateuse<.&<.*
•+
•Fièvre élevée;A&"!'
•Vomissts!
PHASE ERUPTIVE
•Exanthème maculopapuleux
•( granité
•Sans intervalle de peau saine
•+''
• plis de flexions
•RESPECT palmo-plantaire
•* 1 S desquamation ' ,,' doigts de gants''
•Visage souffleté
•Pâleur péribuccale
•Enanthème
•*
•?lossite9* <.)@*'
9
SCARLATINE
 6
6
 7
7
 8
8
 9
9
1
/
9
100%