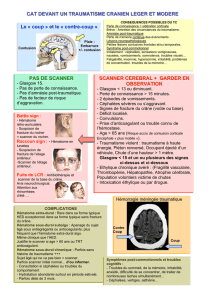
HÉMATOME EXTRA-DURAL Prise en charge au bloc opératoire

HÉMATOME EXTRA-DURAL
Prise en charge au
bloc opératoire

Hématome extra-dural
Cas clinique
Motard non casqué, seul
Chute, haute cinétique
Traumatisme crânien grave isolé
GCS : 8
Intubé, ventilé, sédaté.

TRAUMA CRÂNIEN
HED COMPRESSIF
COMA
GCS=8
URGENCE NEUROCHIRURGICALE
Hématome extra-dural

Hématome extra-dural
Signes de gravité
Cliniques : Altération de l ’état de conscience
Apparition d ’un deficit moteur
Asymétrie pupillaire
Radiologiques :
Epaisseur de l ’HED ( > 10 mm)
Effet de masse
Déviation de la ligne médiane ( > 5 mm)
Engagement sous la faux
Disparition des sillons
Engagement temporal

Hématome extra-dural
HED Compressif
Hypertension
intracrânienne Hypoperfusion
cérébrale
Souffrance cérébrale
aiguë
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
1
/
27
100%