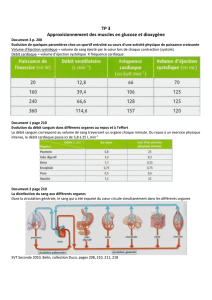
Debit cardiaque

Dans des conditions de
repos la quantité de
sang éliminée par le
ventricule gauche par
battement est égale
avec la quantité de sang
qui este propulsée par
le ventricule droit 70
ml;
Quand même, l’égalité
volumétrique ne s’atteint
que dans le temps,
pendant un minute ou
plusieurs, parce 'que le
débit systémique ou
pulmonaire peuvent
varier indépendamment
Debit cardiaque:
volume de sang
propulsé par le
ventricule gauche dans
l’aorte pendant un
minute

Volume systolique:
Différence entre le
volume telediastolique
et le volume
telesystolique;
volume systolique –
gauche 60-70 ml;
volume systolique –
droit 60-70 ml;
volume ventriculaire
total (telediastolique)
120-140 ml;
volume systolique
moyen: 75-80 ml
Débit cardiaque:
5-6 l / min
Notions de pre-charge (pre-load) et
post-charge (after-load)
La pre-charge est la force passive
de tension exercée sur le muscle
ventriculaire au fin de la diastole.
Elle este produite par le volume de
sang dans le ventricule au fin de la
diastole.
La post-charge est la force qui
s’oppose a la contraction du muscle
cardiaque, ou le stress pariétal
telesystolique –déterminé par la
facilité ou la difficulté de l’éjection
du sang

Relation débit ventriculaire moyen retour veineux:
Le système circulatoire circuit fermé;
Egalité entre les 2 paramètres;
débit cardiaque = somme des débits régionaux = retour veineux (veines caves +
veines coronaires);
inégalité temporaire concordance entre débits moyens:
débits pulmonaires (droit);
débit systolique (gauche);
retour veineux;
La différence du débit ventriculaire gauche (systémique) est plus grande que le
débit ventriculaire droit (pulmonaire) 1% - sans signification;
Indice cardiaque:
volume systolique / m2surface corporelle;
débit cardiaque / surface corporelle = 3-3,5 l/m2;
60-65 ml/kg surface corporelle ;

Chez les personnes
régulières,
l’augmentation du
débit cardiaque se
fait a raison de
l’augmentation de la
fréquence
Chez les personnes
entrainées,
l’augmentation du
débit cardiaque se
fait en raison de
l’augmentation du
volume systolique
sc VQ

Débit cardiaque = VSF
repos = 4-6 l/min
effort = repos x5
facteurs de variation: VS, F
mécanismes d’adaptation:
phénomènes
d’autoréglage
intrinsèque
mécanismes
extrinsèques:
reflexes
humorales
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
1
/
24
100%