OA8 - La société tunisienne de radiologie

W.Feki, A.Aissa, M.Bradai, S.Ouled Chavey, W.Bouallègue², R.Alouini
1) Service d’imagerie médicale 2) Service d’orthopédie
Hôpital Ibn El Jazzar, Kairouan
Thème: Ostéoarticulaire
N° d’ordre: OA N°8

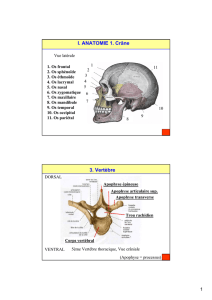
Introduction
La richesse des informations fournies par
l’arthroscanner est nettement supérieure
àl’arthrographie classique, notamment pour
étudier le cartilage fémoropatellaire et
fémorotibial, pour détecter de discrets
remaniements osseux sous chondraux et
ceratines lésions méniscales .
Notre travail consiste à évaluer l’apport de
l’arthroscanner dans la pathologie du genou.

Matériels et méthodes
•Etude rétrospective de 12 patients, colligés
au service d’imagerie médicale et
d’orthopédie sur une période de 4 ans
(20072010)
•Age : 16 -69 ans
•Sexe: 3 hommes et 9 femmes.

La symptomatologie clinique était faite de :
- Gonalgie (n=5)
- Douleur invalidante antérieure du genou (n=1)
- Blocage méniscal (n=2)
- Impotence fonctionnelle (n=1)
- Douleur fémoro patellaire (n=1)
- Douleur suite à un traumatisme survenu sur gonarthrose opérée
(n=1)
- Laxité postéro-externe (n=1)
Des radiographies standards + des clichés d’arthrographie ont été
réalisés dans tous les cas,complétés par un arthroscanner du
genou.

Etapes à suivre:
1- Information du patient sur les modalités de l’examen, les
risques encourus et les signes d’infection.
2- Eliminer les malades qui présentent une contre indication:
Traitement anticoagulant
Trouble de la coagulation
Infection du plan cutané proche du point de ponction
3-Radiographies Standard: Face en charge
Profil
Incidence fémoropatellaire
+Incidence de Schuss(si >40ans)
Trois quarts (si corps étranger)
4- Injection du Produit de contraste
5- Clichés d’arthrographie
6- Acquisition volumique sur le genou
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
1
/
30
100%