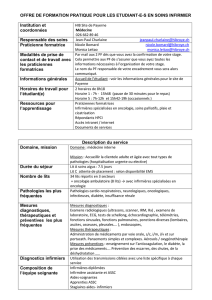
optimiser les pratiques infiirmières autour du dépistage de la détresse

OPTIMISER LES PRATIQUES INFIRMIÈRES
AUTOUR DU DÉPISTAGE DE LA DÉTRESSE:
SOULAGEMENT DES SYMPTÔMES ET
COMPÉTENCES RELATIONNELLES
Jean-François Desbiens, inf. PhD.
Professeur, Faculté des sciences infirmières, Université Laval
Marie de Serres, M.Sc.inf.
Conseillère en soins spécialisées en oncologie, CHU de Québec

Objectifs
Explorer les pratiques infirmières entourant le
soulagement de la douleur, de l’anxiété et de la
fatigue, à partir des résultats d'une recherche.
Décrire des moyens utilisés pour surmonter les difficultés
rapportées par les infirmières à gérer la détresse, afin de
développer leurs compétences évaluatives et
relationnelles.

Introduction : quelques rappels
Définition de la détresse
Prévalence importante de la détresse en oncologie
Dépistage systématique de la détresse : norme de soins dans les
programmes d’oncologie
Objectif du dépistage: identifier les besoins des patients et des proches
pour mieux y répondre
Dépister: une première étape essentielle.
Mais que fait-on ensuite?

Au CHU de Québec
Dépistage débuté depuis 2009
Implantation progressive dans divers secteurs
Réponse variable selon les personnes et les secteurs
Plus de 30 000 ODD complétés

L’expérience nous montre que:
Les patients complètent l’ODD
Plusieurs infirmières reconnaissent l’utilité de l’ODD pour amorcer le
dialogue avec le patient et dépister des problèmes qui autrement seraient
passés inaperçus.
Des professionnels psychosociaux notent que les références sont mieux
ciblées, plus pertinentes
Cependant, plusieurs infirmières documentent peu leurs interventions suite
à la revision de l’ODD avec le patient,
Cela limite la possibilité de savoir quelles interventions ont été réalisées et
d’assurer une bonne continuité des soins.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
1
/
41
100%