les noyades - Extranets du CHU de Nice

1
LES NOYADES
Dr Richard CHEMLA Praticien Hospitalier *
Dr Vincent HUBERT - Chef de Cli ni q ue – Assistant**
C.H.U. Nice
C.H.U. Necker - Enfants Malades
Références
• Ronchi L, Naux E, Roussey G et Dirou S. Noyades. Encyel Méd Chir (Éditions
Scientifiques et Médicales Elsevier SAS, Paris), Urgences, 2000, 24-115-A-15.
• European Resuscitation Council. Advanced challenges in resuscitation. Section 3 : spécial
challenges in ECC. 3B : submersion or near-drowning. Resuscitation, 2000, 46, 273-7.
• Wolkiewiez J, Kaidomar M, Grimaud D. Accidents de plongée. Encyel Méd Chir
(Éditions Scientifiques et Médicales Elsevier SAS, Paris), Urgences, 1995, 24-119-A-10.
Introduction
La noyade demeure un accident trop fréquent
dans notre pays, alors que des mesures de bon
sens permettraient d'en diminuer nettement
l'incidence. La submersion, primaire ou
secondaire à un problème surajouté, aboutit à
l'irruption de liquide dans les poumons,
générant une hypoxémie dont la principale
conséquence sera neurologique. La prise en
charge initiale d'un noyé ne souffre aucun
retard ni aucune approximation.
L'hospitalisation est la règle du fait du risque
d'aggravation secondaire. Le traitement est
basé principalement sur la ventilation
artificielle, et sur le traitement des désordres
associés.
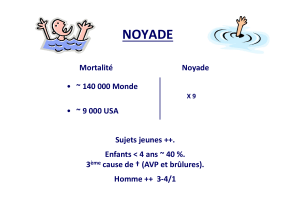
Épidémiologie
Environ 140.000 noyades se produisent dans
le monde chaque année. En France, la noyade
représente la quatrième cause d'accident après
les traumatismes, les intoxications et les
brûlures, et elle constitue la deuxième cause
de mortalité accidentelle. La noyade en
piscine privée génère une vingtaine de décès
annuels, essentiellement parmi les garçons de
1 à 3 ans, principalement au printemps et en
été dans le sud de la France.
Physiopathologie
Causes de la noyade
Elles se regroupent en trois catégories :
• Incapacité à maintenir la tête hors de l'eau
(noyade « primaire ») : sujet ne sachant
pas nager (chute accidentelle ou
volontaire dans l'eau), incapable de se
maintenir à l'air libre bien que sachant
nager ou ne pouvant plus fournir l'effort
nécessaire à l'émersion de sa tête hors de
l'eau (crampe ou épuisement musculaire)
• Incapacité à réagir au stimulus engendré
par le contact de l'eau (noyade «
secondaire ») : syncope ou coma de cause
médicale ou traumatique survenu dans
l'eau
• Accidents de plongée : nage en apnée
(syncope hypoxique) ou en scaphandre
autonome (accidents barotraumatiques
[surpression pulmonaire,...], biochimiques
[narcose à l'azote,...], accidents de
décompression, problèmes techniques,
panne d'air,...).
Conséquences de l'immersion et syndrome
asphyxique
• Réactions à l'immersion
Se divisent en trois stades successifs.
Pénétration de quelques gouttes du liquide
ambiant dans l'arbre trachéo-bronchique
induisant un spasme laryngé qui va
persister 1 à 2 minutes. Puis, mouvements
de déglutition secondaire à l'hypoxie, à
l'origine d'un

2
remplissage de l'estomac avec de grandes
quantités du liquide ambiant. Enfin, après
quelques minutes, levée du laryngospasme
et envahissement de l'arbre respiratoire par
le liquide ambiant sous l'effet des quelques
mouvements respiratoires agoniques
persistants Dans environ 15 % des cas, le
laryngospasme persiste malgré l'hypoxie
aboutissant à la « noyade à poumons secs ».
• « Diving reflex »
Réflexe bien mis en évidence chez les
mammifères marins entraînant, en réaction à
l'immersion de la face dans l'eau froide, une
apnée, une bradycardie et une
vasoconstriction périphérique intense
associées à une redistribution du flux sanguin
artériel au profit des territoires coronaire et
cérébral. L'existence de ce réflexe est attestée
par des travaux expérimentaux chez l'homme,
avec d'importantes variations dans son
intensité. En particulier, ce réflexe serait plus
marqué chez l'enfant et est invoqué pour
expliquer des survies en apparence
miraculeuses après immersion prolongée
(allant jusqu'à 40 minutes) en eau froide dans
cette population pédiatrique.
• Œdème pulmonaire
De gravité variable (depuis l’hypoxémie
modérée jusqu'au syndrome de détresse
respiratoire aiguë), il domine le tableau
clinique. Le mécanisme lésionnel prédomine,
et ce quelle que soit la tonicité du liquide
inhalé, avec une hypoxie à la gazométrie
artérielle.
L'eau de mer hypertonique entraîne une
lésion de la membrane alvéolo-capillaire
accompagnée de mouvements d'eau et de
protéines vers l'interstitium et les alvéoles
pulmonaires. L'eau douce inactive le
surfactant pulmonaire et génère des
microatélectasies diffuses. La présence de
chlore, aux concentrations rencontrées dans
les piscines, ne paraît pas engendrer un
facteur pronostique défavorable particulier.
Le liquide inhalé n'est pas toujours exempt
de particules solides et de germes divers,
surajoutant un risque d'atélectasie et
d'infection parenchymateuse. L'inhalation du
contenu de l'estomac, dilaté par le liquide
déglutit, au cours des manœuvres initiales de
réanimation est une éventualité fréquente et
vient aggraver encore plus la situation. Le
caractère parfois retardé des lésions
pulmonaires, expliquant les aggravations
secondaires du tableau clinique et
respiratoire au bout de quelques heures,
légitime la règle d'hospitaliser tout noyé
quelle que soit la gravité du tableau clinique
initial.
Conséquences secondaires de la noyade
• L'instabilité hémodynamique est
fréquente chez le noyé. Les troubles du
rythme cardiaque sont variés, en rapport
avec l'hypoxémie ou l'hypothermie. Des
nécroses myocardiques peuvent être
également observées, en rapport avec la
décharge cathécholaminergique de la
phase de mouvements désordonnés
survenant juste après la perte de
conscience.
• L'hémodynamique est perturbé en pré-
hospitalier et durant les heures qui suivent
l'admission hospitalière du fait de
l'hypoxémie et de l'acidose métabolique
observées. Le profil hémodynamique
montre un index cardiaque bas et des
résistances artérielles élevées. Une
hypovolémie est souvent associée,
secondaire à la fuite de liquide vers
l'interstitium pulmonaire, à la diarrhée
liée à la charge osmotique de l'eau de mer
déglutie et/ou à l'hypoxie du tube digestif.
• Les troubles hydro-électrolytiques sont en
rapport avec la résorption secondaire du
liquide dégluti, les conséquences de la
diarrhée et les effets secondaires des
diurétiques éventuellement employés en
pré-hospitalier. L'acidose métabolique est
la conséquence de l'hypoxie tissulaire et
des mouvements musculaires violents à la
phase initiale. La kaliémie est
fréquemment abaissée, en rapport avec
l'hémodilution et l'hypothermie.
L'hypernatrémie, fréquemment constatée,
est en rapport avec l'ingestion d'eau de
mer, mais également la conséquence de la
diarrhée.

3
• Les lésions neurologiques conditionnent
le pronostic. L'hypertension
intracrânienne apparaît de manière
retardée, aux alentours de la 72
eme
heure.
Les explorations radiologiques (TDM,
IRM) apparaissent souvent dissociées de
la gravité du tableau clinique et ne
permettent pas de poser un pronostic
fiable.
• Les anomalies de l'hémostase observées
sont variables, depuis la simple
thrombopénie isolée sans traduction
clinique, jusqu'au coagulopathies de
consommation secondaire à l'hypoxie,
l'atteinte de la membrane alvéolo-capillaire,
l'hémolyse, les complications septiques,...
• L'hypothermie est fréquente et relève d'au
moins deux grands mécanismes. Le premier
est une perte calorique vers l'extérieur
(transfert thermique vers le liquide ambiant
de température inférieure à la température
corporelle). Ce mécanisme est amplifié
chez le nourrisson et l'enfant en raison de
l'importance relative de la surface cutanée
par rapport au poids corporel. Cette perte
calorique va être rapidement amplifiée par
un mécanisme d'évaporation au cours de la
phase initiale de sauvetage. Le second
mécanisme est un refroidissement interne
par le liquide, principalement dégluti,
introduit dans l'organisme du noyé.
L'hypothermie est responsable d'un
ralentissement du métabolisme cérébral
(une chute d'un degré diminuant le débit
sanguin cérébral de 6 %). Elle est
responsable d'effets délétères
hémodynamiques (bradycardie avec onde J
d'Osborn pathognomonique à l'ECG, hypo-
contractilité myocardique, vasoconstriction
périphérique) et majore le risque infectieux
(en induisant notamment une neutropénie).
Conduite d'urgence
La prise en charge initiale détermine le
pronostic de la noyade.
Dans l'eau
L'objectif principal est l'extraction du noyé du
milieu aquatique le plus rapidement possible,
le maintien de la libération des voies aériennes
supérieures devant être le plus constant
possible durant l'émersion du noyé. La
possibilité de lésions traumatiques associées
(traumatismes crâniens et/ou cervicaux en
particulier) nécessite le maintien en rectitude
de l'axe tête - cou - tronc durant l'émersion de
la victime, la mise en position horizontale sur
un plan dur une fois sorti de l'eau et la pose
d'un collier cervical de principe durant les
manœuvres de réanimation.
Hors de l'eau
• Bilan initial
Un bilan rapide permet une première
appréciation de la situation. H porte sur l'état
neurologique (état de conscience, score de
Glasgow), la ventilation (fréquence et
amplitude, coloration, signes de lutte) et la
circulation (présence de signes de circulation,
fréquence cardiaque, marbrures, pression
artérielle). Des lésions traumatiques associées
seront systématiquement suspectées et
recherchées. Le maintien de l'axe tête - cou -
tronc sera systématique lors des manipulations
ultérieures de la victime.
• Gestes de premiers secours
La mise en route d'une réanimation cardio-
pulmonaire est indiquée dès la constatation
de l'arrêt cardio-respiratoire : libération des
voies aériennes (qui devra être maintenue
durant toutes les manœuvres), pratique d'une
ventilation artificielle par la technique du
bouche à bouche ou du bouche à nez et
massage cardiaque externe en cas de non
réaction aux insufflations. Des gestes non
spécifiques sont toujours de mise et ne
doivent pas interférer avec la réanimation
cardio-pulmonaire :
Déshabillage en évitant les mobilisations
intempestives,
Installation à l'abri du vent,
Séchage prudent sans friction, puis
enveloppement dans une couverture
isothermique.

4
• Bilan et réanimation spécialisée Dès que le
matériel de secours est disponible,
l'inhalation ou l'insufflation d'oxygène à
FiO2
= 1 est réalisé (masque facial à haute
concentration, ballon auto-remplisseur à
valve unidirectionnelle). La pose d'un accès
veineux périphérique (sérum isotonique non
sucré) et d'une sonde gastrique (permettant
l'aspiration du contenu de l'estomac et
améliorant la cinétique diaphragmatique)
sont réalisés.
Le bilan de la situation permet alors de
catégoriser le noyé dans l'un des quatre
groupes suivants :
- Aquastress : la victime a été simplement
immergée et n'a pas inhalé d'eau. Il
convient de la rassurer, de la réchauffer et
de contrôler sa glycémie. Une
hospitalisation de 24 heures en service de
médecine ou de lits dits « porte » est
nécessaire du fait d'une possibilité de
dégradation secondaire de l'état
respiratoire (inhalation liquidienne de
faible importance passée inaperçue
initialement).
- Petit hypoxique : de l'eau a pénétré dans
l'arbre respiratoire, mais les conséquences
demeurent réduites. La victime est
dyspnéique, tachypnéique et tousse. Le
pouls est rapide, l'hémodynamique est
conservée, l'auscultation pulmonaire peut
révéler quelques râles crépitants aux
bases ou quelques sibilants. L'examen
neurologique est normal, en dehors d'une
agitation anxieuse qui peut être notée. Il
n'y a pas de cyanose, la saturation
oxyhémoglobinée appréciée à l'oxymétrie
de pouls reste dans les limites de la
normale sous oxygénothérapie au
masque. Après vidange gastrique, le
patient est transporté sous surveillance
médicalisée vers l'établissement
hospitalier de destination, où il sera
hospitalisé au minimum 48 heures en
unité de soins intensifs, du fait d'une
toujours possible aggravation secondaire.
Grand hypoxique : la conscience est de
niveau variable avec obnubilation voire
coma. Le patient présente une détresse
respiratoire avec dyspnée, tachypnée,
cyanose de degré variable, désaturation à
l'oxymétrie de pouls. L'auscultation
pulmonaire retrouve de gros râles diffus
bilatéraux. La ventilation mécanique est
nécessaire et l'intubation endo-trachéale
sera réalisée sous couvert d'une induction
anesthésique en séquence rapide après pré-
oxygénation afin d'éviter de majorer
l'hypoxie. Une pression positive de fin
d'expiration (PEP) pourra être utilisée
durant le transport afin de débuter un
traitement précoce de l'œdème pulmonaire.
Le transport sera réalisé sous stricte
surveillance médicalisé. - Anoxique :
tableau d'un arrêt cardiorespiratoire
anoxique. Le traitement est habituellement
celui d'un arrêt cardiorespiratoire classique
avec possibilité d'effectuer une
défibrillation semi-automatique ou
manuelle sans risque particulier pour le
noyé ou pour les sauveteurs à condition de
respecter les règles de précaution
habituelles.
• Mise en condition de transport Le transport
s'effectue après stabilisation de la situation et
après contact avec la régulation médicale du
SAMU qui dirigera la victime vers le service
approprié. La surveillance durant le transport
est primordiale. Régulièrement actualisée,
elle peut conduire à des gestes
complémentaires en cours de trajet comme
une intubation endo-trachéale. Un support
pharmacologique intraveineux pourra être
utilisé en cas de difficultés à maintenir la
pression artérielle de la victime, et
corrélativement la pression de perfusion
cérébrale. L'utilisation de dobutamine (5 à 15
ug/kg/mn) en association éventuelle à la
noradrénaline (0,05 à 0,5 µg/kg/mn). La
sédation permettant l'adaptation au
respirateur peut être obtenue par le
midazolam (0,03 à 0,2 mg/kg/h),
éventuellement associé à un
morphinomimétique (morphine, fentanyl ou
sufentanil). Les perfusions font appel aux
solutés ne majorant pas, du fait de leur
hypotonicité, les lésions cérébrales. Le sérum
salé isotonique à 9
%o
constitue le choix de
première intention. Si un remplissage s'avère
nécessaire, les gélatines fluides modifiées et
l'hydroxyéthylamidon permettent de restaurer
une volémie.

5
Traitement hospitalier
Tout noyé doit être hospitalisé dans les
meilleurs délais, y compris les moins graves,
du fait des difficultés
à
évaluer précisément le
tableau initial, mais surtout
à
cause des
risques d'aggravation secondaire.
Aquastress
Le patient est surveillé dans un service de
médecine ou de lits dits « porte » pendant au
moins 24 heures sur des éléments cliniques
(conscience, température, pouls, pression
artérielle, fréquence et rythme respiratoires,
oxymétrie de pouls), biologique (glycémie
plus ou moins gazométrie artérielle) et
radiologique (clichés thoraciques de face
à
l'admission et
à
la
6
éme
heure). La sortie n'est
autorisée qu'au vu d'une évolution simple,
indemne de toute complication neurologique
ou infectieuse.
Petit hypoxique
Le patient est hospitalisé en milieu de soins
intensifs. Le bilan d'admission comprend au
minimum un ECG, un cliché thoracique de
face en position assise et renouvelé
à
6 et 12
heures, une gazométrie artérielle, des
hémocultures, un ionogramme sanguin, une
numération globulaire et un bilan d'hémostase
(TP et TCA au minimum). La surveillance est
clinique (conscience, température, pouls,
pression artérielle, fréquence et rythme
respiratoires, signes de lutte, oxymétrie de
pouls) complété par des mesures itératives de
la gazométrie artérielle si besoin. Les
principes thérapeutiques comprennent une
restriction hydrique modérée et une
oxygénothérapie au masque
à
haute
concentration visant
à
maintenir une hématose
satisfaisante (SpO
2
> 90 % pour une FiO
2
<
50 %). L'antibiothérapie systématique n'est
pas indiquée et sera guidée par les examens
microbiologiques réalisés (hémocultures,
prélèvements bronchiques distaux protégés,...
).
La survenue secondaire d'une hypoxémie
nécessite le passage en ventilation en
pression positive permanente, soit spontanée
sur masque facial étanche (CPAP
1
ou VNI
1
en
1
Ventilation Non Invasive
Continuous Positive Airway Pressure
VSAI
2
), soit après intubation endo-trachéale.
La décision de l'intubation endo-trachéale est
dictée par l'aggravation de l'état de conscience
et l'épuisement respiratoire de la victime.
Grands hypoxiques et anoxiques
Le patient est hospitalisé en service de
réanimation. Le traitement de l'hypoxie repose
sur la ventilation en pression positive de fin
d'expiration (PEP). Les risques de
barotraumatismes doivent être connus et
limités par des niveaux de PEP les plus bas
possibles. La position demi-assise (30°)
permet, en l'absence de désordres
hémodynamiques, d'améliorer le retour
veineux cérébral et concoure à l'amélioration
de la perfusion cérébrale. La préservation de
l'état neurologique est l'objectif majeur, dont
l'un des facteurs clés est la restauration de
l'hématose. L'apport de solutés hypotoniques
est contre indiqué afin d'éviter l'aggravation
de l'œdème cérébral. Les solutés glucoses sont
écartés du fait de l'hyperglycémie fréquente à
la phase initiale, facteur de mauvais pronostic.
La surveillance glycémique sera régulière et
le recours à l'insulinothérapie pourra être
envisagé en cas de glycémies supérieures à 10
mmol.i"
1
. Le traitement de la défaillance
hémodynamique repose sur la correction de
l'hypoxémie, l'optimisation du remplissage
vasculaire et le support pharmacologique
inotrope positif (dopamine, dobutamine,
noradrénaline voire adrénaline) guidé par les
données du cathétérisme cardiaque droit ou
des paramètres échocardiographiques. La
correction de l'hypothermie est fonction de la
température centrale. Jusqu'à 32 °C, le
réchauffement passif externe est la méthode
de choix. Entre 28 et 32 °C, le réchauffement
actif externe est indiqué (matelas à air puisé)
en ajustant soigneusement la volémie pour
prévenir le collapsus de réchauffement. En
dessous de 28 °C, la méthode de choix semble
la circulation extra-corporelle qui a l'avantage
de restaurer rapidement la normothermie en
maintenant une perfusion tissulaire efficace,
2
Ventilation Spontanée en Aide Inspiratoire
 6
6
1
/
6
100%