PATHOLOGIE THYROIDIENNE

PATHOLOGIE THYROIDIENNE
I) INTRODUCTION
La médecine nucléaire offre deux champs d'application en matière de pathologie thyroïdienne
chez l'enfant:
- diagnostique: réalisation de scintigraphies thyroïdiennes notamment dans le cadre
de l'hypothyroïdie, du nodule thyroïdien, du goitre et de l'hyperthyroïdie. La scintigraphie
thyroïdienne est le plus souvent réalisée au 99mTc.
Les dosages radioimmunologiques des hormones thyroïdiennes et de la thyroglobuline (Tg),
occupent une place importante dans les dysthyroïdies et les cancers différenciés de la glande
thyroïde.
- thérapeutique: l'131I constitue un outil thérapeutique important dans le cadre des
cancers thyroïdiens différenciés.
L'utilisation de l'131I dans le traitement de l'hyperthyroïdie est controversée en raison du risque
potentiel de néoplasies secondaires ou d'anomalies génétiques dans la descendance.
II) METHODOLOGIE DE LA SCINTIGRAPHIE THYROIDIENNE
Avant de réaliser la scintigraphie thyroïdienne, il convient de vérifier:
- que l'enfant ne prend pas d'opothérapie substitutive, au cours de laquelle la
scintigraphie n'est pas réalisable en raison de la freination de la TSH, à l'origine d'une fixation
thyroïdienne très faible observée avec tous les radiotraceurs.
La période biologique de la thyroxine étant de sept à huit jours, un arrêt d'au moins quatre
semaines est nécessaire pour réaliser une stimulation endogène de la fixation thyroïdienne.
- qu'il n'existe pas de saturation iodée: la dilution du radiotraceur dans le pool des
iodures stables, réduit considérablement la fixation thyroïdienne; la scintigraphie ne devient
interprétable qu'après régression de la saturation, qui se fait au bout d'un délai variable en fonction
de la nature de l'agent responsable.
A) RADIOTRACEURS
Plusieurs radiotraceurs peuvent être utilisés pour réaliser une scintigraphie thyroïdienne.
1) L'123I: il constitue le radiotraceur idéal dans l'exploration de l'hypothyroïdie de
l'enfant, en raison de son caractère physiologique, de son irradiation thyroïdienne faible et de
l'énergie de son émission bien adaptée à la détection par les gamma-caméras; cependant, ce radio-
isotope produit du cyclotron a un coût très élevé ce qui limite son utilisation.
2) L'131I: il n'est pratiquement jamais utilisé à visée diagnostique, en raison de son
émission β- et de sa période physique de 8 jours, à l'origine d'une irradiation thyroïdienne 50 à 100
fois supérieure à celle de l'123I.
3) Le 99mTc: il est employé sous forme d'anion pertechnétate (TcO4-); il constitue
le radiotraceur le plus utilisé du fait de sa disponibilité à partir de générateurs, de son faible coût et
d'une dosimètrie favorable (émission gamma pure de période physique de 6 heures).
Cet ion n'est pas physiologique, il est capté par la glande thyroïde en raison de son analogie
structurale avec les iodures; il n'est pas organifié et ne rentre pas dans la chaîne de synthèse des
hormones thyroïdiennes. La fixation thyroïdienne du pertechnétate est faible, représentant 1 à 3%

de l'activité injectée. Cependant, les images obtenues sont de meilleure qualité, en raison
notamment de la possibilité d'administrer des activités plus élevées qu'avec les autres
radiotraceurs.
De façon générale, les informations anatomiques et fonctionnelles apportées par ce
radiotraceur, sont superposables à celles obtenues avec les isotopes radioactifs de l'iode, ce qui
explique son utilisation quasi exclusive dans plusieurs centres.
B) REALISATION DE LA SCINTIGRAPHIE THYROIDIENNE AU 99mTc
Une activité de 0,5 à 2 mCi est injectée par voie intraveineuse; l'image scintigraphique est
réalisée après 20 mn, temps au bout duquel la fixation thyroïdienne est maximale. On réalise
habituellement une incidence de face avec éventuellement des incidences obliques antérieures ou
de profil dans certaines situations.
Des repères sont pris avec une source radioactive, habituellement un crayon de 57Co, au niveau du
manubrium sternal, du cartilage thyroïde et d'une éventuelle anomalie cervicale palpable.
III) ASPECT SCINTIGRAPHIQUE NORMAL
La thyroïde normale est située en avant de la trachée; elle est formée de deux lobes de
fixation homogène, fréquemment asymétriques, séparés par un isthme plus ou moins fixant selon
son épaisseur; le lobe pyramidal est visualisé chez un enfant sur six.
Il est à noter qu'en plus de la glande thyroïde, les différents radiotraceurs utilisés sont sécrétés par
les glandes salivaires; l'activité linguale est d'autant plus importante que les images sont réalisées
précocement, c'est le cas du 99mTc. Cette sécrétion peut être à l'origine de difficultés dans
l'interprétation de l'examen scintigraphique, notamment en cas de suspicion d'ectopie thyroïdienne
linguale.
IV) L'HYPOTHYROIDIE
A) INTRODUCTION
L'hypothyroïdie est le trouble endocrinien le plus fréquent chez l'enfant.
La plupart des hypothyroïdies de l'enfant sont de cause congénitale.
L'expression clinique de l'insuffisance thyroïdienne chez l'enfant varie selon l'âge du patient, le
degré et l'ancienneté de l'hypothyroïdie .
Compte tenu de la fréquence de l'hypothyroïdie congénitale (évaluée à 1/3000à 1/6000
naissances), de la difficulté de leur diagnostic clinique au cours des premiers mois et de la gravité
du pronostic mental dans les formes traitées tardivement, le dépistage néonatal systématique par le
dosage de la TSH ou de la T4 vers le cinquième jour constitue la seule méthode efficace de
diagnostic.
Le pronostic de l'hypothyroïdie dépend essentiellement de la date de mise en oeuvre du traitement
substitutif et en second lieu de l'étiologie.
B) RAPPEL EMBRYOLOGIQUE ET EVOLUTION DE LA FONCTION
THYROIDIENNE
La glande thyroïde apparaît à la troisième semaine de la vie embryonnaire sous forme
d'une ébauche endodermique au niveau du foramen caecum; cette ébauche descend le long du
canal

thyréoglosse et atteint sa situation définitive en avant de la trachée à la septième semaine.
Ultérieurement le canal thyréoglosse s'oblitère et disparaît.
La captation des iodures et la synthèse des hormones thyroïdiennes commence à partir du
troisième mois; la stimulation par la TSH, ne commence que vers la vingtième semaine.
La glande thyroïde du nouveau-né pèse 1 g, elle augmente progressivement de taille pour atteindre
2 g à six mois, 4 g à quatre ans, 14 g à quatorze ans et 20 g à l'âge adulte.
C) ETIOLOGIES
1) LES DYSGENESIES THYROÏDIENNES:
Elles constituent la cause la plus fréquente: 75% des hypothyroïdies de l'enfant et 85 % des
hypothyroïdies révélées par dépistage systématique néonatal.
Elles sont sporadiques et intéressent le plus souvent les filles.
Ces hypothyroïdies ne s'accompagnent pas de goitre.
L'hypoplasie thyroïdienne est exceptionnelle.
a) L'agénésie thyroïdienne
Elle correspond à l'absence totale de tissu thyroïdien fonctionnel et représente 37% des
dysgénésies thyroïdiennes.
Elle réalise le tableau de myxoedème congénital à révélation précoce.
La scintigraphie montre l'absence de toute fixation du radiotraceur, tant au niveau de la
loge thyroïdienne qu'en position ectopique.
L'absence de fixation peut également se voir dans des situations peu fréquentes d'hypothyroïdie
transitoire ou définitive, formes dans lesquelles l'échographie et le dosage de la Tg pourraient
apporter des renseignements importants:
- hypothyroïdie transitoire:
saturation iodée par passage transplacentaire ou application répétée de
désinfectant iodés sur la peau de certains nouveau-nés,
passage transplacentaire d'anticorps bloquant les récepteurs de la TSH;
- hypothyroïdie définitive:
trouble de la captation d'iodures,
involution thyroïdienne secondaire à une thyroïdite,
insensibilité de la thyroïde à la TSH,
involution d'une ectopie thyroïdienne après de nombreuses années
d'opothérapie.
b) L'ectopie thyroïdienne:
Elle représente environ 63% de l'ensemble des dysgénésies thyroïdiennes.
La thyroïde ectopique est extrêmement petite dans les formes néonatales, beaucoup plus
volumineuse dans les formes à révélation tardive; tous les intermédiaires existent entre ces deux
éventualités, ce qui explique la variabilité dans la date d'apparition et dans le degré
d'hypothyroïdie.
La glande ectopique siège entre la base de la langue et la loge thyroïdienne. Le siège lingual est le
plus fréquent, plus rarement sus-hyoïdien et exceptionnellement interthyro-hyoïdien, assimilable à
l'hypoplasie d'une glande en place.

La thyroïde linguale se manifeste scintigraphiquement par une zone fixante se projetant de
face sur la fossette du menton; en incidence de profil, elle se projette au niveau de l'angle du
maxillaire inférieur.
c) Les troubles de l'hormonosynthèse
Ils sont responsables de 10 à 20% des hypothyroïdies de l'enfant.
Ces anomalies sont héréditaires et se transmettent selon un mode autosomique récessif.
Les signes cliniques sont rares à la période néonatale, ils sont le plus souvent tardifs: goitre
(80%) et signes d'hypothyroïdie.
L'association de goitre et surdité observée dans certains troubles de l'organification réalise le
syndrome de Pendred.
Plusieurs variétés biochimiques ont été décrites et font l'objet de la classification de Standbury.
On observe de façon quasi constante à la scintigraphie un goitre hyperfixant habituellement
homogène; il est à noter que cet aspect scintigraphique peut également se voir dans les
hypothyroïdies par carence iodée.
Le test au perchlorate (ClO4-) permet d'identifier les défauts d'organification de l'iode; dans ces
cas, l'administration de perchlorate entraîne une chute significative de la fixation thyroïdienne par
chasse de l'iode non organifié.
Dans les formes exceptionnelles d'hypothyroïdie par défaut de captation des iodures, la
scintigraphie montre une absence de fixation du radiotraceur au niveau de la glande thyroïde et
également des glandes salivaires et de l'estomac, traduisant le caractère diffus du déficit du
transfert transmembranaire actif de l'iode minéral.
d) La thyroïdite d'Hashimoto
La thyroïdite d'Hashimoto est une cause d'hypothyroïdie acquise tardive;
elle atteint habituellement les filles pendant la deuxième décade.
Elle constitue avec le goitre pubertaire la principale cause de goitre chez l'enfant.
Après une phase de thyroïdite avec goitre irrégulier et parfois nodulaire, apparaissent dans un délai
variable des signes d'hypothyroïdie dans près de 50% des cas; la scintigraphie montre lors de cette
phase un goitre de fixation hétérogène, parfois nodulaire .
L'évolution peut aboutir à une hypothyroïdie définitive par involution scléreuse de la glande, se
manifestant à la scintigraphie par une absence de fixation.
D) PLACE DE LA SCINTIGRAPHIE THYROIDIENNE DANS L'EXPLORATION DE
L'HYPOTHYROIDIE.
La scintigraphie thyroïdienne n'est pas nécessaire au diagnostic positif d'hypothyroïdie, qui
repose sur les dosages hormonaux.
Son intérêt est d'ordre:
- épidémiologique;
- génétique: l'observation d'une hypothyroïdie avec goitre hyperfixant oriente
fortement le diagnostic vers un trouble de l'hormonosynthèse; sa confirmation nécessite des tests
sophistiqués ( iodurie protidique, épreuve d'iodothyrosinurie provoquée...).
Le caractère génétique de ces anomalies permet de réaliser un conseil génétique auprès des
familles.
- pronostique: les athyréoses ont un mauvais pronostic neuropsychique

- thérapeutique: la visualisation de tissu thyroïdien ectopique établit formellement
la nature permanente de l'hypothyroïdie et impose une opothérapie substitutive à vie. Dans les cas
d'hypothyroïdie par défaut de captation des iodures, un traitement par surcharge iodée suffit pour
rétablir une hormonosynthèse normale.
La réalisation de cet examen ne doit en aucun cas retarder le démarrage de l'opothérapie
substitutive chez le nouveau-né ou le nourrisson.
Si la scintigraphie thyroïdienne n'a pu être réalisée au cours de la première semaine après
instauration de l'opothérapie, cet examen doit être retardé jusqu'à la quatrième année, un arrêt
transitoire de l'opothérapie à cet âge ne fait pas courir à l'enfant de risque pour le développement
du système nerveux central.
La réalisation de la scintigraphie thyroïdienne chez le nouveau-né est controversée en raison du
risque oncogène; cependant les doses reçues sont très faibles et il semble que le bénéfice apporté
par cet examen soit nettement plus important que le risque radique encouru par le nouveau-né.
La scintigraphie thyroïdienne est considérée comme la technique standard pour l'étude de
la localisation anatomique de la thyroïde au cours des hypothyroïdies congénitales. Deux autres
explorations sont proposées comme moyens pour le diagnostic étiologique: l'échographie
thyroïdienne et le dosage de la Tg.
L'échographie trouve son indication principale lorsque la scintigraphie thyroïdienne ne
visualise pas de parenchyme thyroïdien.
Ses performances chez le nouveau-né semblent limitées.
Plusieurs études ont été réalisées dans le but d'évaluer l'apport réel du dosage de la Tg dans
le diagnostic étiologique de l'hypothyroïdie néonatale. De façon schématique, les différents
auteurs s'accordent à identifier trois situations de signification étiologique différentes:
- taux indétectable :athyréose ou anomalie de synthèse de la Tg,
- taux élevé: goitre,
- valeurs intermédiaires: ectopie ou hypoplasie.
V) L'HYPERTHYROIDIE
L'hyperthyroïdie est une affection rare chez l'enfant, atteignant surtout la fille au cours de
la deuxième décade. La principale étiologie est la maladie de Basedow; les autres causes sont
beaucoup moins fréquentes.
A) ASPECT SCINTIGRAPHIQUE EN FONCTION DE L'ETIOLOGIE
1) LA MALADIE DE BASEDOW:
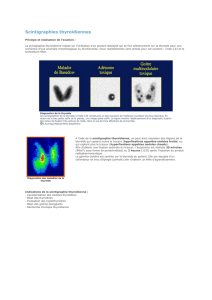
Elle se manifeste à la scintigraphie par un goitre de volume variable, de fixation homogène
et élevée; on note fréquemment une visualisation du lobe pyramidal.
2) L'ADENOME TOXIQUE:
Cette affection est exceptionnelle chez l'enfant.
A la scintigraphie, il existe un nodule hyperfixant éteignant le parenchyme thyroïdien normal.
Le principal diagnostic différentiel devant un nodule chaud extinctif est l'hémiagénésie
thyroïdienne; il est porté habituellement à l'échographie, ou à la scintigraphie après stimulation par
la TSH exogène.
 6
6
 7
7
 8
8
 9
9
1
/
9
100%