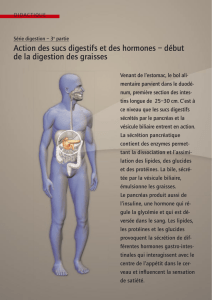
Cancers hépatobiliaires et pancréatiques - Palli

12/9/2010
1
CANCERS CANCERS
HÉPATOBILIAIRES HÉPATOBILIAIRES
ET PANCRÉATIQUESET PANCRÉATIQUES
DrDr André RoyAndré Roy
ProfesseurProfesseurtitulairetitulaire/ UM/ UM
HôpitalHôpital StSt––Luc / CHUMLuc / CHUM
ChirurgieChirurgie HépatoHépato--BiliaireBiliaire
et et pancréatiquepancréatique/ transplantation/ transplantation
EndoscopieEndoscopie rétrograderétrograde(CPRE)(CPRE)
CANCER DE LA TETE DU CANCER DE LA TETE DU
PANCREASPANCREAS
aspects aspects d’investigationd’investigation, , traitementstraitements
médicauxmédicaux et et chirurgicauxchirurgicaux curatifscuratifs
et et palliatifspalliatifs
INCIDENCEINCIDENCE
99--10 10 cascas / 100 000 / 100 000 personnespersonnes
~870 ~870 cascas en 2000 au Québecen 2000 au Québec
42,000 42,000 cascas par par annéeannée aux USAaux USA
2ème cause de 2ème cause de mortalitémortalité par cancer par cancer digestifdigestif
4ème cause de 4ème cause de mortalitémortalité par cancerpar cancer
Incidence Incidence augmentéeaugmentée depuisdepuis 1930 1930 maismais stable stable
depuisdepuis 19701970

12/9/2010
2
LES FAITSLES FAITS
Seule option de cure est la chirurgieSeule option de cure est la chirurgie
1515--20% des patients sont opérables au 20% des patients sont opérables au
diagnosticdiagnostic
Survie améliorée avec chimio adjuvanteSurvie améliorée avec chimio adjuvante
45% vs 30% à 3 ans45% vs 30% à 3 ans
Pronostic: 25% à 5 ans si ganglions négatifPronostic: 25% à 5 ans si ganglions négatif
10% à 5 ans si ganglion positif10% à 5 ans si ganglion positif
LES FAITSLES FAITS
Au diagnostic:Au diagnostic:
7% maladie localisée7% maladie localisée
40% avec atteinte régionale(ganglions, vasculaire)40% avec atteinte régionale(ganglions, vasculaire)
3030--40% atteinte métastatique40% atteinte métastatique
Médiane de survie post résectionMédiane de survie post résection
Ganglions négatif: 20Ganglions négatif: 20--24 mois24 mois
Ganglions positif: 10Ganglions positif: 10--15 mois15 mois
Métastatique: 4.5 moisMétastatique: 4.5 mois
5
Cancer du pancréasCancer du pancréas
ÀÀexclureexclure sisi::
Apparition dApparition d ’un ’un diabètediabète sans sans facteurfacteur de de risquerisqueouou
antécédentantécédent familialfamilial
PancréatitePancréatiteaigueaigue inexpliquéeinexpliquée
Si suspicion de cancer du Si suspicion de cancer du pancréaspancréas, le 1er , le 1er examenexamen
à faire à faire estest uneune échographieéchographie abdominaleabdominale
Guidelines for the management of patients with pancreatic cancer Guidelines for the management of patients with pancreatic cancer periampullaryperiampullary and and ampullaryamp ullary carcinomas Gut 2005;54:1carcinom as Gut 2005;54:1

12/9/2010
3
TABLEAU CLINIQUETABLEAU CLINIQUE
Douleur abdominale épigastrique, irradiation au Douleur abdominale épigastrique, irradiation au
dos, augmentée par alimentation: 80dos, augmentée par alimentation: 80--85% cas85% cas
Perte pondérale: anorexie, satiété précoce, Perte pondérale: anorexie, satiété précoce,
diarrhée, stéatorrhéediarrhée, stéatorrhée
Ictère, prurit, selles acholiques et urines foncéesIctère, prurit, selles acholiques et urines foncées
Thrombophlébite et embolies artériellesThrombophlébite et embolies artérielles
DépressionDépression
Diabète de novoDiabète de novo
Métastases: foie, carcinomatose, poumon, osMétastases: foie, carcinomatose, poumon, os
AnatomieAnatomie veineuseveineuse carrefourcarrefour pancréatiquepancréatique
AnatomieAnatomie artérielleartérielle carrefourcarrefour pancréatiquepancréatique

12/9/2010
4
INVESTIGATIONINVESTIGATION
BUT:BUT:
Établir diagnosticÉtablir diagnostic
Bilan extensionBilan extension
Extension locale vasculaireExtension locale vasculaire
Métastases péritonéales ou hépatiques ou pulmonairesMétastases péritonéales ou hépatiques ou pulmonaires
Donc établir l` indication d`opérer et l`opérabilitéDonc établir l` indication d`opérer et l`opérabilité
UN CAS:UN CAS:
patient de 70 ans se présente pour fièvre à 39 patient de 70 ans se présente pour fièvre à 39 °°C et C et
ictère de novo.ictère de novo.
état général conservéétat général conservé
biologiebiologie
GB = 19000GB = 19000
Bili = 130, Ph Alc = 250, AST/ALT = 80/75Bili = 130, Ph Alc = 250, AST/ALT = 80/75
échographie : impression de masse de la tête du échographie : impression de masse de la tête du
pancréas de 3 cm, dilatation des voies biliaires, pas de pancréas de 3 cm, dilatation des voies biliaires, pas de
signe de cholécystitesigne de cholécystite
Que faites vous ?Que faites vous ?
MASSE PANCREATIQUEMASSE PANCREATIQUE
AngiocholiteAngiocholite
OuiOui NonNon
CPRE + CPRE +
ENDOPROTHÈSEENDOPROTHÈSE
CTCT--SCANSCAN
CTCT--SCANSCAN

12/9/2010
5
CPRECPRE
Objective la Objective la sténosesténose “double duct” sign“double duct” sign
Biopsies (Biopsies (brossagebrossage))
sensibilitésensibilité : 60% : 60%
maismais spécificitéspécificité : 98%: 98%
ThérapeutiqueThérapeutique : : endoprothèseendoprothèse
IntérêtIntérêt dansdans TIPMP TIPMP
mucinemucine, dilatation du Wirsung,, dilatation du Wirsung,
aspect de la aspect de la papillepapille
Même cas que précédemment mais pas de Même cas que précédemment mais pas de
tableau septiquetableau septique
Que faites vous ?Que faites vous ?
MASSE PANCREATIQUEMASSE PANCREATIQUE
AngiocholiteAngiocholite
OuiOui NonNon
CPRE + CPRE +
ENDOPROTHÈSEENDOPROTHÈSE
CTCT--SCANSCAN
CTCT--SCANSCAN
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
1
/
36
100%