modele arial muriel

troisième partie : nutrition Ch 5 – glycémie 1ère ST2S
CH 5 RÉGULATION DE LA GLYCEMIE
I. les hormones : généralités
1. définition d'une hormone
Substance sécrétée par une glande endocrine. Elle est libérée dans le sang et se retrouve dans
toute la circulation sanguine. Elle arrive ainsi à ses cellules cibles dans des organes cibles.
La définition d'une glande endocrine découle de celle de l'hormone : une glande endocrine est une
glande qui sécrète des hormones dans la circulation sanguine.
Exemple : les îlots de Langerhans (cellules β, qui sécrètent de l'insuline et α le glucagon) sont une
glande endocrine. L'insuline est une hormone. Ses organes cibles sont surtout le foie, les muscles
et le tissu adipeux.
Schéma :
2. Nature biochimique
Une hormone peut être de nature lipidique (ex : testostérone) ou protidique (ex : insuline qui est
polypeptidique).
3. Action sur les cellules cibles
Lorsque l'hormone arrive au niveau de la cellule cible, on a deux cas :
-si l'hormone est de nature lipidique, elle traverse la membrane, elle aussi lipidique, de la cellule-
cible et vient se fixer sur un récepteur intracellulaire. Cette fixation entraîne le plus souvent une
synthèse protéique (la fabrication d'une protéine qui peut être une enzyme, une autre hormone).
-si l'hormone est de nature protidique, elle se fixe sur un récepteur membranaire. Cette fixation
entraîne des modifications intra-cytoplasmiques. Par exemple, dans le cas de l'insuline, lorsqu'elle
se fixe sur son récepteur membranaire, celà libère de petits transporteurs à glucose qui étaient
jusqu'alors emprisonnés dans des vésicules cytoplasmiques. ces transporteurs viennent s'intégrer
dans la membrane plasmique de la cellule cible pour permettre l' entrée du glucose dans la cellule.
1

troisième partie : nutrition Ch 5 – glycémie 1ère ST2S
II. La glycémie
1. Définitions
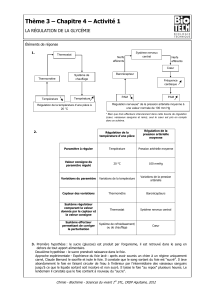
La glycémie est un exemple de régulation de l'homéostasie permettant de maintenir la
concentration sanguine en glucose constante, même en cas de jeûne.
Le glucose est un nutriment énergétique utilisé par toutes les cellules, les neurones et les
hématies n'utilisent même que lui. Quand on mange, il y a pratiquement toujours des glucides
dans notre ration alimentaire, essentiellement des sucres lents qui sont coupés en
monosaccharides par les enzymes pancréatiques. Dans 99% des cas, le monosaccharide est le
glucose, donc, la glycémie augmente pendant la période qui suit le repas, période qu'on appelle
postprandiale.
Glycémie (g/L)
1 valeurs normales : entre 0,8 et 1,2 g/L
temps (heures)
repas
On constate que la glycémie varie , c'est pourquoi, quand on mesure la glycémie d'un patient, on
doit le faire lorsqu'il est à jeûn (le matin). Cette mesure se fait sur le sang du patient. On compare
ensuite le résultat aux normes : "le résultat obtenu est dans les normes donc la glycémie est
normale", ou alors :
Hypoglycémie = conc° de glucose sanguin d'un sujet à jeûn inférieur à 0,8 g/L .
Le sujet a des maux de tête, des troubles nerveux pouvant aller jusqu'au coma (si inf à 1 mmol/L).
L'hyperglycémie = conc° de glucose sanguin d'un sujet à jeûn supérieur à 1,2 g/L .
Remarque : l'hyperglycémie peut s'accompagner de glycosurie, cad de présence anormale de
glucose dans les urines.
Elle caractérise les diabètes (qui touchent 1,5 millions de personnes en France).
2. Rôle du foie dans le maintien de la glycémie
Le glucose ingéré passe dans le sang au niveau des entérocytes. Il rejoint le foie par le système
porte hépatique. Là, le foie fabrique du glycogène à partir de ce glucose , cette étape s'appelle la
glycogénogénèse. Le foie stocke ce glycogène.
Puis, pendant les périodes interprandiales (entre les repas), quand la glycémie commence à
baisser, l'organisme a besoin de glucose. Le foie va dégrader un peu de glycogène en glucose et
le relâcher dans la cirulation sanguine. Cette étape s'appelle la glycogénolyse. La glycémie
remonte.
2

troisième partie : nutrition Ch 5 – glycémie 1ère ST2S
Remarque : en cas de glycogénolyse qui aurait dégradé tout le glycogène présent dans le foie et
que l'organisme ait encore besoin de glucose pour maintenir sa glycémie, le foie réalise alors la
fabrication de glucose à partir de molécules autres que le glycogène : acide lactique, glycérol,
acides-aminés. C'est la néoglucogénèse.
BILAN :
glycogénogénèse
glucose glycogène
glycogénolyse
néoglucogénèse
acide lactique, glycérol, acides aminés
Dans le cours, nous allons étudier le comportement de 3 types de cellules : l'hépatocyte, le
myocyte et l'adipocyte. Seuls l'hépatocyte et le myocyte sont capables de réaliser la
glycogénogénèse et la glycogénolyse. C'est le pancréas qui donne l'ordre de réaliser ces
étapes.
3. Rôle du pancréas
C'est lui le chef !
hépatocyte myocyte adipocyte
Le pancréas, en dehors de son rôle exocrine (fabrication de suc pancréatique par les acini
pancréatiques), le pancréas a un rôle fondamental endocrine. car certaines de ces cellules
fabriquent des hormones. Ces cellules sont regroupées en structures particulières : les îlots de
Langerhans . Chaque îlot possède différents types de cellules parmi lesquelles on distingue des
cellules α et β.
•Les cellules β fabriquent une hormone : l'insuline, qui est un polypeptide de 51 AA. C'est
l'hormone hypoglycémiante.
Action de l'insuline : elle commande la pénétration du glucose dans les cellules hépatiques,
musculaires, adipeuses. Ainsi le glucose part du sang et la glycémie diminue.
Dans le foie et les muscles, il est transformé et stocké en glycogène : c'est la glycogénogenèse.
Dans les cellules adipeuses, il est transformé en lipides : c'est la lipogénèse.
L'insuline est libérée en période post-prandiales.
3
pancréas

troisième partie : nutrition Ch 5 – glycémie 1ère ST2S
•les cellules α fabriquent une autre hormone : le glucagon, qui est une hormone
peptidique. C'est l'hormone hyperglicémiante.
Action : le glucagon commande de libérer du glucose au foie. Pour celà, il active dans le foie et le
muscle la glycogénolyse puis, lorsque tout le glycogène a été consommé, il faut trouver une autre
source de glucose. Le glucagon active alors la lipolyse dans le tissu adipeux, ce qui fournit du
glycérol, et la protéolyse dans les muscles, ce qui fournit des acides aminés. Ces deux molécules
rejoignent le foie par voie sanguine. Là, elles sont transformées en glucose : c'est la
néoglucogénèse.
Le glucagon est libéré en période de jeûne.
(Rappeler la définition d'inhiber = bloquer - opposé à stimuler, activer + )
Donc, les cellules α et β sont très sensibles à la glycémie. Une augmentation de la glycémie
stimule les cellules β et inhibe les cellules α. A l'inverse, une baisse de glycémie stimule les
cellules α et inhibe les cellules β. Dans tous les cas, il n'y a jamais libération d'insuline en même
temps que de glucagon.
HYPERGLYCEMIE HYPOGLYCEMIE
+ - - +
foie muscle tissu adipeux foie muscle tissu adipeux
(glycogénogénèse) lipogénèse glycogénolyse glycogénolyse lipolyse
néoglucogénèse protéolyse
Remarque : en cas de jeûne, d'autres hormones interviennent aussi :
•l'adrénaline qui est sécrétée par les glandes surrénales en cas de choc hypoglycémique.
elle stimule la glycogénolyse, la néoglucogénèse, la lipolyse.
•le cortisol, hormone sécrétée par les glandes surrénales et qui stimule la lipolyse et la
protéolyse (formation de corps cétoniques).
Lorsqu'une personne fait beaucoup de néoglucogénèse, la dégradation de ses lipides favorise
aussi l'apparition de molécules appelées les corps cétoniques.
4
α
insuline glucagon
β

troisième partie : nutrition Ch 5 – glycémie 1ère ST2S
III.Un exemple de dérèglement de la glycémie : les
diabètes
1. caractéristiques des diabètes sucrés
Un diabète est dit « sucré » car le sang est trop sucré, le corps n'arrive pas à le débarrasser de
son glucose. (il y a longtemps, les médecins goutaient le sang des malades pour voir s'il était
sucré).
Ce problème peut être du :
–à un défaut de libération d'insuline : diabète de type 1 ou insulino-dépendant (DID),
–ou l'insuline n'est pas reconnue par les tissus cibles : diabète de type 2 non insulino-
dépendant (DNID)
insuline insuline insuline
Symptômes = polyurie, polydipsie, polyphagie. Ces maladies conduisent à de nombreuses
complications : au niveau des yeux, reins, coeur, nerfs...
signe paraclinique important : la glycémie à jeûn est supérieure à 1,26 g/L.
2. le diabète insulino-dépendant (de type 1)
Le diabète de type 1 touche surtout les jeunes mais peut survenir à tout âge. C'est une maladie
auto-immune où le patient fabrique lui-même les molécules qui détruisent son pancréas. Ce sont
des auto-Ac dirigés contre les cellules β de ses îlots de Langerhans.
Le pancréas de diabétique n'a pas le même aspect que celui d'un individu normal. Chez ce
dernier, on voit bien les ilôts entourés d'acini. Chez le diabétique, il y a toujours les acini mais les
îlots ne sont plus visibles (les cellules α sont toujours là mais éparses au milieu des acini).
pancréas normal pancréas de diabétique type 1
5
cellβ cellβ cellβ
 6
6
1
/
6
100%