Insuffisance cardiaque

+
DFGSP3 UE Cardio-IPI
Dr Yohan Audurier
18 octobre 2016
y-audurier@chu-montpellier.fr
Insuffisance
cardiaque

+Quelques chiffres - Epidémiologie
!Prévalence : 1 à 2% dans les pays développés.
!> 10% chez les personnes de plus de 70 ans
!ALD IC : 1 130 000 personnes
!En France : 1 à 2 milliards d’€par an (données Assurance
maladie 2012)
!2/3 dû aux nombreuses hospitalisations
!165 231 hospitalisations pour IC en France (en 2013)
!20% réhospitalisés dans l’année pour même motif
2

+Mortalité élevée
3
Mortalité hospitalière : 8% des patients admis pour
IC

+Définition
4
!L’ insuffisance cardiaque survient lorsque le cœur ne
réussit pas, à cause d’une atteinte du muscle ou des valves
cardiaques, à pomper suffisamment de sang pour répondre à
tous les besoins énergétiques du corps. L’insuffisance
cardiaque peut être chronique ou aiguë.
!https://youtu.be/tzj16kPxyys

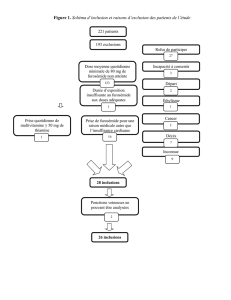
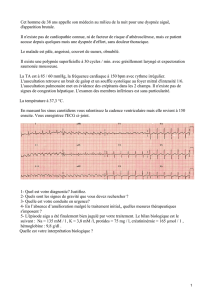
+Cas clinique
!Monsieur C, 69 ans, est hospitalisé en cardiologie pour une
fatigue accrue depuis quelque mois associée à des difficultés
respiratoires à l’effort modéré. Il se plaint également d’un toux
survenant la nuit accompagnée de sensations d’étouffement
soulagée en dormant en position semi-assise avec des oreillers.
!A l’examen clinique, l’interne en médecine retrouve une
tachycardie avec une FC à 105 bts/min, associé à une dyspnée
sans foyer de pneumopathie retrouvé à l’auscultation. Des
œdèmes sont présents au niveau des jambes.
!Antécédents :
!Hypertension artérielle
!Syndrome coronarien l’année précédente
!Mode de vie : Tabac 50 paquets/année, Alcool : 1L de vin/j
5
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
1
/
47
100%