13/11/2015 GEOFFROY Mathilde D1 CR : Julie Chapon

APPAREIL RESPIRATOIRE – Pleurésie et pneumothorax
!" #
$"#%!
&'(
Dysfonctions de l'appareil respiratoire : pleurésie et pneumothorax
A. Épanchement pleural liquidien : la pleurésie
!)*+(,-(--.+(((/(+-
–plèvre viscérale01*(+2,3+-$
–plèvre pariétale1,*+(+2,+++,10-/(+'-$
+,(--.+(0+*4espace pleural$4((,*+1,2.1/
1$
56789::;<:7897=>7?=@AB97?>BCDE>=97C=7F7>7897=>7GB>C::97:;<:7?=9<B>=979E7=972(,+,10((-(,(
+,(3(,H($
&
Plan :
A. Épanchement pleural liquidien : la pleurésie
! "
#"$
%
% &
B. Épanchement pleural aérique : le pneumothorax
! " '
#"$
#" '
%

APPAREIL RESPIRATOIRE – Pleurésie et pneumothorax
!)*++-glissement-(+++,1$2,(+*,I,+(
+((0,(2(+3J(K-K()*+L24/*+(+/,*(-+3$
(,4-M,(((+(+++--$
4(,(K()-1rend solidaire le poumon et la paroi thoracique$!-(,N(
+/+,+(+O-M-J-*-/(1*+(4/++-L0+(1,'+,1
,N(43+J-*-/(1*+(43/++,'+,1L$!)*+(N+
P,+.,+Q,(2+,($
!pression pleurale est négativeJ$(")*+,L0,1,+.N.-+(2(,/(4N
4++,3.(-*-(+(++($
!+O*+1+J(/+,L
!)*++,Nfiltration (= production)drainage (= absorption)1+
–!+,1(+-(2+2+,+J"+'L
!(((+,((/(+,-*)*++/$
–!4.(+1+(2+ +'K-1*(+(R'J(/((+
(*((3K-1(L$ ((4*++,-(+,*/+((
+(-/(/3$
!(((4.(+(*+2/++)*++/J-/(
+'-1L$
-".
4(*(+(R'1*(,,++22/+('(-+1+(
–,I((3(/(N4-0++*+(plaques pleurales calcifiées+)((/(
43(N4-0(2.+(4-((N4/++)*+(,,+*
(+($,,-(./'-(,(-+1+43($
–4(()+,+.,(4+dépôts anthracosiques$
–+++*+(nodules cancéreux((+/((,,/+(($
Kéquilibre++,+/.(+$
"+,1+'-JN,(42--L(4.(+-J+(
R'.,/(+((,,/+3L04/1.+(+-$ K++(/+1(
,*/+0,+/($
&

APPAREIL RESPIRATOIRE – Pleurésie et pneumothorax
! "
%/,-++S+
–!+(14Kdiminution du débit lymphatique ou une limitation de son augmentation(
,,/(4.(+K-1((/((/(1+(4,,-$
–!+(14Kaugmentation du rapport filtration/drainage du liquide(+'-
+((,+(K(/-10(+'-+-/./-,+O*(,+J+(
+/,(2--+(0(+*)*++/L$
/01234567895:1;<16=3>0:?@<A<:81:<1><7814<1B092<1C7=0D<?17:12<85721E1601:52A06<1;<1601><2A30F969831D04?76092<157
")G!
3('+(K(4/,-
TExsudat :,4(/,-riche+/($!4'-,,++/(+/(
4'-+-/./,+$
U(,,/(4.(+(/((/(+'-1J++L,,((+(
K-1(J((*L$#.'.
TTranssudat ,4(/,-pauvre+/(0VN
–'-(+(((*((-+('-+((K+(1
"-+(((-1"!"
$
–'-,,,N4(*(+O,+(H+J+(
+/((-1(+(/*/L$
#"I
!(,+,(,(,((
–anomalie sur une radiographie du thorax/,*+-)+2+J(+/((*
M+(K--1(L
–plainte(+,34/,-+(
Ttoux '-+((,'-(($!)*+(()(
+/,+(N3$!+((,'-(01+(/,,*,(
+/,+(0+*13(),$
Tdyspnée(,(/+1+1,-+--$"+/
4(((//++(+1(+*4/,-J
K K0(.,"
""4/'$
Tdouleur thoracique (/+O+,10*+++(4/(($
"(/(*+.'-*,+(+3(+(+O/$
!)*+(+)(+,-+*/J,++--L0,1311+/(,
1-M-N2..,(+)(+(J'-+((+/L$
&

APPAREIL RESPIRATOIRE – Pleurésie et pneumothorax
(+,3'(
Tfièvre
T4asthénie
T4altération de l'état général etc.
(((/,21(/'((OW,$
!syndrome pleural liquidien(,+,/+(N43-K(1+
–-/N+,(($
–.-+-+*/(,+N4(,(-(+(-(,-+-+0
2+/(,4()*+$
–.+(-(((*.+(*,(N4(,0+-M-+($
(('((/*,+(0-(((/,21($
+(/,-(-(-!043-K(1(((*+-$
L&."MG"
"G
À l'interrogatoire :
K(JXhistoire de la maladieL
–,/
–-4+(('(
–(,+(('(K0(/0++
–/*(/0(+-
+'+(signes d'accompagnement
–'//+334,*/1(+N+/,+4/'//+0-'+((-,$
–2,(+++
((4/+((3antécédents
–+((-*0,(--.,J,0((/01/,$L0(
+2((J3((/*(N4-0,+.,$L
–-/,3,++',3,O-+./(0+-,+(0*,,(,$
–2-3(-0+'0-2,((0,,+(,$
A l'examen clinique
,+,N-+/*,(K+-+101(,+,/+(
+
–-/N+,((
–.-+-+*/(,+
–.+(-(((*.+(*,(
Y&

APPAREIL RESPIRATOIRE – Pleurésie et pneumothorax
Les examens complémentaires :
(1N0+/($("(2'+Z,N4-'+$
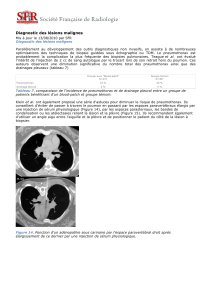
TLa radiographie deface ++++2
.(+*,/(0-')/,**,'-((,,*
($4(-(/++4/,-$
!4-'++-,(+4/,-J+/,(+4-,-,2+L12+(
.,!G" " "G" ""$
#." "J"GN
%épanchement pleural de faible abondance,-.+(-,(,,(O+'-1$
T"+scanner thoracique0,++-N+0(('/$!1*,(
(+-)+/,*(/++0*($
&
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
1
/
18
100%