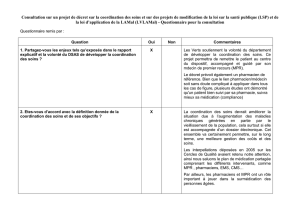
Troubles des fonctions cognitives et évaluation des conséquences

Résumé
La reprise du travail après une lésion encéphalique est souvent longue et difficile. Dans
la plupart des pathologies neurologiques centrales, la présence de troubles des fonctions
cognitives est un facteur prédictif négatif de la réinsertion professionnelle. Leur présence
doit donc être rapidement dépistée et leur prise en charge éventuellement adaptée à un
objectif de travail. Quand une reprise du travail semble possible, il est fondamental que
le médecin de MPR se mette en relation avec le médecin du travail du patient pour savoir
si les séquelles cognitives de ce dernier sont compatibles avec les exigences du poste de
travail. Il n’y a pas d’évaluation standardisée, les situations sont donc toujours particu-
lières. Il reviendra au médecin de MPR de guider le médecin du travail (MT) sur les
possibilités du patient, voire d’adapter une rééducation, et au MT d’évaluer les difficultés
du poste de travail et de l’adapter au besoin. Cette approche écologique permettra aux
deux praticiens d’évaluer les conséquences des troubles cognitifs du patient sur son acti-
vité professionnelle. Actuellement cette démarche est rarement entreprise mais devrait
être facilitée par les antennes UEROS (structures d’aide à la réinsertion professionnelle
des patients cérébrolésés).
Abstract
Returning to work with a neuropsychological disorder is complex. The ecological evalua-
tion in a vocational context is not standardized. Collaboration between physical medicine
and rehabilitation and occupational physicians is important to identify the patient’s capa-
bilities and the workstation’s adaptation. Usually we collaborate with the UEROS (a French
association that was created to help patients with brain injuries to achieve vocational rein-
sertion) whose neuropsychological, social and professional assessments help to find trai-
ning or employment.
Introduction
Le maintien dans l’emploi et l’insertion professionnelle des patients présentant des
troubles neuropsychologiques est souvent difficile. Dans le cadre de l’accident vasculaire
Troubles des fonctions cognitives
et évaluation des conséquences sur l’activité
professionnelle
A. Schnitzler, A.-C. D’apolito et C. Vallat

cérébral (AVC), par exemple, la question du devenir professionnel peut être posée préco-
cement par le patient lui-même ou par son entourage et renvoie alors au pronostic de
l’AVC. Cette question revient aux différentes étapes de la rééducation et de la réadapta-
tion. Il faut alors que le médecin MPR (médecine physique et réadaptation) évalue la
problématique des déficiences neurologiques (les séquelles, les capacités préservées) et la
problématique sociale (l’environnement socioprofessionnel du patient, les aides finan-
cières ou en nature dont il peut bénéficier). Cette question est le plus souvent abordée
une fois le patient rentré à domicile. Peu d’études ont abordé spécifiquement la reprise
du travail après un AVC et des pourcentages très variables de reprise sont avancés. La
gravité initiale ainsi que les séquelles cognitives semblent être des éléments déterminants
(1). La comparaison des études, de même que leur application à la population française,
est difficile. En effet, les populations sont peu homogènes, les durées de suivi variables,
les mesures d’aides sociales sont disparates et souvent mal expliquées.
Les taux d’insertion des patients ayant une lésion du système nerveux central diffè-
rent entre les études. Par exemple, il est de 10 % à 70 % chez les personnes ayant fait un
accident vasculaire cérébral (1), de 25 à 60 % chez les patients atteint de sclérose en
plaques (2), de 10 % à 70 % chez les patients ayant eu un traumatisme crânien sévère (3,
4). La problématique neuropsychologique était rarement isolée mais semblait être, au vu
de quelques études, un facteur prédictif majeur. L’évaluation en situation était quant à elle
anecdotique, quelques auteurs signalant parfois des aménagements du poste de travail.
Par ailleurs, une étude a été menée récemment à partir d’une population de salariés
suivie en médecine du travail. Sur 37 000 salariés, seuls 26 travailleurs handicapés
présentant une déficience neuromotrice ont été isolés et un aménagement du poste de
travail a été nécessaire dans plus de la moitié des cas (5).
Une meilleure évaluation des troubles des fonctions cognitives et de leurs consé-
quences en milieu professionnel permettrait d’améliorer le maintien dans l’emploi de ces
patients. À l’inverse de l’évaluation écologique des activités de vie quotidienne (réalisée
par le test des errances multiples, par exemple), la vie professionnelle est encore plus
difficile à « standardiser » et donc plus difficile à apprécier. Bien souvent la situation est
évaluée au cas par cas, associant des tests d’évaluations neuropsychologiques à une visite
du poste de travail par le médecin du travail. Il semble que seule une collaboration entre
les professionnels de la MPR et du monde du travail puisse permettre une meilleure
évaluation des conséquences en milieu professionnel des troubles des fonctions cogni-
tives. Étant donné la diversité des problèmes neuropsychologiques et la diversité des
situations professionnelles, il a semblé plus judicieux de cibler cette collaboration au
travers d’un cas clinique exemplaire.
Cas clinique
Janvier 2004
La patiente âgée de 45 ans était employée de bureau dans une mutuelle. Son travail se
compose de deux tâches principales :
– la première est de traiter les demandes téléphoniques des clients pouvant concerner
cinq prestations différentes. C’est un travail qui nécessite, d’une part, la manipulation
138 Évaluation des troubles neuropsychologiques en vie quotidienne

d’un logiciel par type de prestation et, d’autre part, l’intégration des éléments du
dossier transmis par téléphone en direct à la salariée ;
– la seconde est d’accueillir le public et de recevoir les clients désirant souscrire une assu-
rance.
Elle a été victime d’un AVC ischémique d’origine cardio-embolique dans le territoire
de la cérébrale moyenne droite en janvier 2004. Elle a été hospitalisée trois mois en MPR,
puis a bénéficié d’une prise en charge ambulatoire. En fin de prise en charge hospita-
lière, l’examen clinique retrouvait une bonne récupération motrice, en dehors d’un step-
page à la marche, et, sur le plan neuropsychologique, un déficit de la mémoire de travail,
un manque de flexibilité, un ralentissements idéo-moteur et une tendance à l’anoso-
gnosie.
La patiente a été en arrêt de travail pendant neuf mois, puis a été convoquée par le
médecin de la Sécurité sociale qui décide la suspension des indemnités journalières à la
fin de l’arrêt de travail en cours. En effet, lors de cette consultation, la patiente n’a émis
aucune plainte particulière et exprime le désir de reprendre son poste de travail anté-
rieur. Le médecin de MPR, sensibilisé par ce projet, conseille au patient de contacter son
médecin du travail, pour une visite de pré-reprise. Il confie à la patiente un courrier
descriptif de ses difficultés neuro-psychologiques. Ce courrier est entièrement lu et
expliqué à la patiente, dans le but de respecter le secret médical.
Janvier 2005
Le médecin du travail (MT) est consulté en visite de pré-reprise. C’est une visite prévue
par la loi, à la charge de l’employeur, qui est réalisée alors que le salarié est encore en
suspension du contrat de travail et au décours de laquelle aucune fiche d’aptitude n’est
à délivrer. Son objectif est de pouvoir détecter les éventuels freins à la reprise d’activité
et de mettre à profit ce temps pour la mise en place des mesures nécessaires à une reprise
dans les meilleures conditions. À l’examen clinique, il constate un discret déficit moteur,
ainsi qu’un ralentissement idéatoire. La patiente n’a pas de plainte fonctionnelle et
s’étonne même de toutes ces précautions prises concernant sa reprise d’activité profes-
sionnelle. Sur ces seuls éléments, le MT aurait pu envisager une reprise du travail sans
aménagement particulier. Mais bénéficiant des éléments du courrier descriptif du
médecin de MPR, il demande alors à la patiente une description précise de son poste de
travail. Il conclut qu’il y a une inadéquation entre l’état médical de la salariée et le poste
de travail occupé. Il profite de cette visite de pré-reprise, pour expliquer à la salariée que
des aménagements du poste de travail sont nécessaires, et qu’il va se mettre en rapport
avec le médecin conseil de la Sécurité sociale et le médecin de MPR.
Le contact avec le médecin de la Sécurité sociale permet de lui expliquer que les
séquelles neuropsychologiques ont été sous-estimées et d’obtenir une prolongation des
indemnités journalières, permettant au médecin du travail d’organiser l’aménagement
du poste de travail. Le médecin conseil accepte un délai supplémentaire et souhaite être
tenu au courant des avancées des démarches réalisées auprès de l’entreprise.
Le médecin de MPR confirme au médecin du travail que la demande de reconnais-
sance en qualité de travailleur handicapé par la COTOREP a été réalisée. Par ailleurs, il
lui décrit le poste de travail de la salariée afin d’obtenir son avis sur les éventuelles
Troubles des fonctions cognitives … conséquences sur l’activité professionnelle 139

difficultés auxquelles la salariée pourrait être confrontée afin d’envisager d’éventuelles
restrictions d’aptitudes ou autres aménagements de poste à réaliser. Le médecin de MPR
conseille une diminution de la charge de travail ainsi qu’une réduction de la diversité de
tâche. Ce dernier, au vu des attentes du poste de travail en matière d’attention divisée et
de flexibilité, renforce une prise en charge rééducative adaptée, complète son bilan par
une évaluation en vie quotidienne (test des errances multiples) et prolonge l’arrêt
maladie.
Février 2005
Lors d’une nouvelle visite de pré-reprise, le MT explique à la salariée les difficultés
auxquelles elle pourrait se confronter en cas de reprise trop précoce sur un poste de
travail non aménagé.
Juin 2005
Le MT prend un nouveau contact avec le MPR. La patiente est en progrès, les résultats
de la rééducation et des tests d’évaluation en vie quotidienne sont satisfaisants. Ils
pensent alors qu’une reprise du travail est possible en diminuant la charge de travail et
en limitant la diversification des tâches.
Le MT propose une adaptation du poste avec un temps partiel thérapeutique
pendant six mois, une diminution des tâches de travail, en limitant à 2 (sur 5) le type de
prestations prises en charge, ainsi qu’en excluant l’accueil du public sur cette période. Il
contacte l’employeur de la salariée afin de lui exposer, tout en respectant le secret
médical, les aménagements de poste à prévoir. Cela permet de vérifier la faisabilité, en
terme d’organisation interne à l’entreprise, de cette réintégration « aménagée ». Le MT
joue aussi son rôle de conseiller de l’employeur en informant celui-ci des possibilités
d’allègement fiscaux, de diminutions des contributions AGEFIPH, ainsi que de l’exis-
tence de la prime au maintien dans l’emploi (5 000 €) dont il peut bénéficier.
L’implication de l’employeur dans les démarches d’adaptation du poste de travail est
fondamentale. En effet, si les restrictions d’aptitudes émises par le MT sont telles qu’elles
ne sont pas compatibles avec les possibilités d’adaptation de l’entreprise, l’employeur est
en droit de licencier la salariée, pour inaptitude médicale (par inadéquation entre les
aptitudes restantes et l’organisation des postes de travail dans l’entreprise).
L’employeur s’engage à mettre en place une organisation du collectif de travail qui
permette de diriger les appels téléphoniques afin d’adapter la gestion des dossiers comme
demandé.
Juillet 2005
Le médecin conseil de la Sécurité sociale, informé des démarches entreprises, a accordé
un temps partiel thérapeutique de six mois.
Le MT revoit alors la salariée en visite de reprise et émet un avis d’aptitude avec
restriction : « Apte sous réserve d’aménagement du poste de travail : travail à mi-temps
thérapeutique du lundi au vendredi de 9 heures à 12 h 30 avec allègement de la charge
140 Évaluation des troubles neuropsychologiques en vie quotidienne

de travail et excluant tout accueil du public. Salariée à revoir en médecine du travail dans
un mois. »
Deux semaines plus tard, le MT visite le poste de travail en présence de la salariée. Il
constate qu’elle éprouve quelques difficultés : des problèmes de concentration liés au
travail en open-space, une fatigabilité importante en rapport avec la durée des transports
(deux heures par jour) ainsi que des éléments dépressifs que la patiente rattache à des
difficultés avec le collectif de travail. En effet, ses collègues ne semblent pas comprendre
pourquoi elle bénéficie de cet allègement de sa charge de travail.
Le MT propose alors d’aménager un espace de travail avec une meilleure isolation
phonique (pose de claustras par exemple) afin de ne pas isoler complètement la patiente
de son collectif de travail tout en facilitant sa concentration. Pour la réalisation de ce
projet, il contacte le réseau cap emploi qui réalise une étude ergonomique du poste de
travail. La prise en charge financière de ce projet est majoritairement assurée par
l’AGEFIPH (AGir EFficacement pour l’Insertion professionnelle des Personnes
Handicapées). Pour cela, le MT établit une demande argumentée en s’appuyant sur les
éléments fournis par le médecin de MPR et les conclusions de sa visite du poste de travail
en présence des ergonomes du réseau cap emploi.
De plus, il propose de réaménager le mi-temps thérapeutique en regroupant les
demi-journées de travail (deux jours et demi par semaine plutôt qu’une demi-journée
tous les jours), afin de limiter la fatigabilité liée au transport.
Par ailleurs, il propose une intervention auprès du collectif de travail afin d’exposer
les difficultés que peuvent présenter des patients après un AVC et le principe d’une
reprise de travail sur un poste aménagé.
L’employeur donne son accord pour ces différentes mesures.
Enfin, le médecin du travail contacte le médecin de MPR afin de l’informer de la
situation de sa patiente, et lui suggère de mettre en place une prise en charge psy-
chologique.
Janvier 2006
Le mi-temps thérapeutique est terminé, la charge de travail et la diversité des tâches ont
été réintroduites progressivement. Le MT et le MPR continuent à suivre la patiente régu-
lièrement en s’assurant sa bonne évolution sur le plan neuropsychologique.
Conclusion
Le maintien dans l’emploi et l’insertion professionnelle des patients ayant une déficience
neuropsychologique est souvent difficile. Les troubles des fonctions cognitives, ainsi que
leurs conséquences sur l’activité professionnelle, sont souvent sous-estimées et difficiles
à évaluer.
Une meilleure collaboration entre médecins spécialistes, médecins du travail et
médecins conseils de la Sécurité sociale, permettrait probablement de prévenir une situa-
tion à risque de désinsertion socioprofessionnelle. En effet, même si cet exemple carica-
ture la simplicité d’une telle mise en œuvre, elle a le mérite d’illustrer l’importance d’un
Troubles des fonctions cognitives … conséquences sur l’activité professionnelle 141
 6
6
 7
7
1
/
7
100%