publications techniques du circ

PLANIFICATION ET DEVELOPPEMENT
DES REGISTRES DU CANCER BASES
SUR LA POPULATION DANS LES PAYS
A REVENU FAIBLE ET INTERMEDIAIRE
FREDDIE BRAY, ARIANA ZNAOR, PATRICIA CUEVA,
ANNE KORIR, RAJARAMAN SWAMINATHAN, ANDREAS ULLRICH,
SUSAN A. WANG ET DONALD MAXWELL PARKIN
PUBLICATIONS
TECHNIQUES
DU CIRC
PUBLICATIONS TECHNIQUES
DU CIRC N° 43

PUBLICATIONS
TECHNIQUES
DU CIRC
PLANIFICATION ET DEVELOPPEMENT
DES REGISTRES DU CANCER BASES
SUR LA POPULATION DANS LES PAYS
A REVENU FAIBLE ET INTERMEDIAIRE
FREDDIE BRAY, ARIANA ZNAOR, PATRICIA CUEVA,
ANNE KORIR, RAJARAMAN SWAMINATHAN, ANDREAS ULLRICH,
SUSAN A. WANG ET DONALD MAXWELL PARKIN
PUBLICATIONS TECHNIQUES
DU CIRC N° 43

Publié par le Centre international de Recherche sur le Cancer,
150 cours Albert Thomas, 69372 Lyon Cedex 08, France
©Centre international de Recherche sur le Cancer, 2015
Distribué par
Editions de l’OMS, Organisation mondiale de la Santé, 20 Avenue Appia, 1211 Genève 27, Suisse
(Tel : +41 22 791 3264 ; fax : +41 22 791 4857 ; email : bookorders@who.int).
Les publications de l’Organisation mondiale de la Santé bénéficient de la protection prévue par les dispositions du
protocole 2 de la Convention universelle pour la protection du droit d’auteur. Tous droits réservés.
Les appellations utilisées dans cette publication et la présentation des données qui y figurent n’impliquent de la part
du Secrétariat de l’Organisation mondiale de la Santé aucune prise de position quant au statut juridique des pays,
des territoires, villes ou zones, ou de leurs autorités, ni quant au tracé de leurs frontières ou limites.
La mention de firmes ou de produits commerciaux n’implique pas que ces firmes et produits commerciaux sont
agréés ou recommandés par l’Organisation mondiale de la Santé de préférence à d’autres. Sauf erreur ou omission,
une majuscule initiale indique qu’il s’agit d’un nom déposé.
Les opinions exprimées dans la présente publication n’engagent que leurs auteurs.
Le Centre international de Recherche sur le Cancer accueille favorablement les demandes d’autorisation visant à
reproduire ou à traduire ses publications, en partie ou intégralement. Les demandes à cet effet – que ce soit pour la
vente ou la distribution non commerciale – doivent être adressées au Service de Communication, Centre international
de Recherche sur le Cancer, par courrier électronique adressé à publications@iarc.fr.
Image de couverture : Photo prise par Max Parkin à l’Hôpital de Nairobi, Kenya, en juin 2010. La photo représente le
service des archives médicales de l’hôpital et M. Desmond Ogwang, responsable du service (à gauche de l’image,
devant son ordinateur).
Ce livre est également disponible en version électronique sur
http://www.iarc.fr/fr/publications/pdfs-online/treport-pub/treport-pub43/.
Catalogage à la source : Bibliothèque du CIRC
Bray, Freddie
[Planning and developing population-based cancer registration in low- and middle-income settings. Français]
Planification et développement des registres du cancer basés sur la population dans les pays à revenu faible et
intermédiaire / Freddie Bray, Ariana Znaor, Patricia Cueva [et cinq autres].
(Publications techniques du CIRC ; 43)
1. Enregistrements – statistiques et données numériques 2. Tumeurs – épidémiologie 3. Tumeurs – prévention
et contrôle 4. Collecte des données – méthodes 5. Indicateurs qualité santé 6. Pays en voie de développement
I. Bray, Freddie II. Série
Translation of: Planning and developing population-based cancer registration in low- and middle-income settings,
2014
ISBN 978-92-832-0438-1 (Classification NML : W1)
ISSN 1012-7348

Collaborateurs ........................................................................................................................................................... v
Remerciements ........................................................................................................................................................ vi
Avant-propos ........................................................................................................................................................... vii
Préface .................................................................................................................................................................... viii
Résumé ..................................................................................................................................................................... ix
Abréviations .............................................................................................................................................................. xi
Chapitre 1 ................................................................................................................................................................... 1
Introduction
Chapitre 2 ................................................................................................................................................................... 3
Rôle et statut des registres du cancer basés sur la population
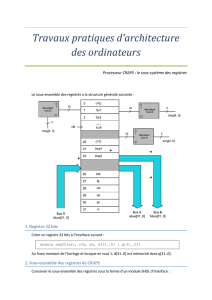
Chapitre 3 ................................................................................................................................................................... 9
Planification et développement d’un registre du cancer basé sur la population
Chapitre 4 ................................................................................................................................................................. 17
Sources d’information pour les registres du cancer basés sur la population
Chapitre 5 ................................................................................................................................................................. 25
Contrôle de qualité des registres du cancer basés sur la population
Chapitre 6 ................................................................................................................................................................. 31
Valorisation des registres du cancer basés sur la population – dissémination des résultats
Références ............................................................................................................................................................... 37
Annexe 1 .................................................................................................................................................................. 38
CanReg5
Annexe 2 ................................................................................................................................................................. 39
Indicateurs de qualité des données par pays ou par région
Sommaire

 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
1
/
58
100%