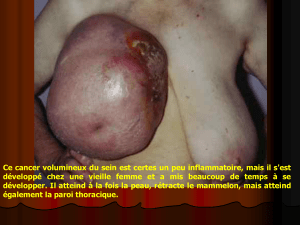
Mastectomie prophylactique : la meilleure et… la pire des

22
La Lettre du Gynécologue - n° 312 - mai 2006
a publication de deux études, en 1999 et 2001 (1, 2),
montrant une baisse de risque de survenue de cancer
du sein chez des femmes prédisposées génétiquement,
de près de 90 %, a bouleversé le monde de la sénologie. En effet,
il s’agissait du bénéfice le plus important obtenu dans une telle
population. Certes, les avantages psychologiques, ses inconvé-
nients et les problèmes de la reconstruction mammaire immé-
diate et de l’image corporelle n’étaient pas détaillés mais les faits
étaient là. L’efficacité de l’hormonoprévention (3, 4), à l’heure
actuelle d’efficacité moindre, est en cours d’évaluation.
Aujourd’hui, elle constitue donc la seule alternative, et la plus
efficace, en dehors de la surveillance clinique et radiologique
annuelle, dont les modalités associent un examen clinique, une
mammographie, une échographie et semble-t-il une IRM bila-
térale, objet d’un essai des centres de lutte contre le cancer.
Contrairement à l’idée répandue, le chirurgien sénologue, formé
à la reconstruction du sein, a beaucoup de réticence à proposer ce
geste qui reste mutilant et irréversible, source d’un nombre non
négligeable de reprises chirurgicales. Cependant, son devoir est
de toujours le proposer à des patientes présentant tous les critères
actuels de l’indication, car il est à ce jour le moyen de prévention
primaire le plus efficace à disposition (1, 2, 5, 6).
L’état des lieux actuel, les principaux problèmes techniques posés
et le problème de la chirurgie prophylactique du sein controlatéral
chez les patientes mutées ou suspectes de l’être seront abordés.
ÉTAT DES LIEUX
Les indications
Le terme classiquement adopté “d’indication” n’est pas idéal si
l’on s’appuie sur le texte de l’expertise collective FNCLCC/
INSERM, dont une nouvelle mise à jour à été récemment
effectuée. En effet, ce comité d’experts, qui fait référence dans
le domaine, propose mais n’impose jamais cette attitude en
s’entourant de toute une procédure (5, 6) visant, sans jamais
l’éliminer complètement, à diminuer les inconvénients et éven-
tuels préjudices psychologiques et physiques.
En 1998, la position française avait été de considérer que la
mammectomie prophylactique était envisageable, mais jamais
recommandée. Les données actuelles concernant l’efficacité de
cette intervention incitent à la recommander (sous réserve
d’une qualité de vie postintervention compatible avec le
niveau de protection attendue).
Une mastectomie prophylactique peut être en effet envisagée dès
lors qu’une femme de plus 30 ans porteuse d’une mutation d’un
gène BRCA1 ou 2 le demande et que :
– la proposition a été faite dans un cadre collégial multidisci-
plinaire ;
– la patiente a été informée des autres possibilités de surveillance
et des résultats des essais d’hormono-prévention en cours ;
– une consultation de psychologie clinique est envisagée avec tact,
en particulier auprès de patientes présentant une personnalité fragile
(un suivi psychologique postopératoire est proposé) ;
– un délai de réflexion suffisant entre les deux consultations
chirurgicales est respecté afin de laisser la patiente prendre le
recul et les informations nécessaires à son choix. Tout le pro-
cessus aboutissant à la chrirurgie prophylactique donne lieu, en
pratique, à des délais supérieurs à 4 mois et à au moins cinq
consultations avec les différents intervenants de l’équipe ;
– la mastectomie, dont les différentes modalités techniques
acceptables seront détaillées plus loin, est respectée ;
– en cas de reconstruction mammaire immédiate, les recom-
mandations de l’ANDEM seront, bien entendu, respectées en
cas d’utilisation d’implant (7).
Pour les femmes n’ayant pas de mutation BRCA identifiée
(histoire familiale évocatrice sans mutation identifiée, analyse
génétique non réalisée), c’est le risque de développer un can-
cer du sein qui est pris en compte pour retenir l’indication. En
deçà d’un seuil de 25 % de développer un cancer du sein, la
chirurgie prophylactique ne devrait pas être réalisée.
Les habitudes
Pour les femmes prédisposées, le risque de cancer du sein est
estimé globalement à 65% pour BRCA1 et à 45% pour BRCA2
(par rapport à 10 % en population générale). De plus, le risque de
développer un cancer précocement, avant l’âge de 45 ans, est de
25% pour le sein en cas d’implication du gène BRCA1 et de 7%
pour BRCA2. On comprend aisément, dès lors qu’elles sont
informées des risques par la consultation avec l’oncogénéticien,
leur demande de chirurgie prophylactique.
Cependant, le chirurgien à qui la patiente est adressée pour
Mastectomie prophylactique : la meilleure et…
la pire des “solutions”
●P. Leblanc-Talent (†)*
Prophylactic mastectomy: the best and... the worst answers
* Institut du Sein, 7, avenue Bugeaud, 75016 Paris.
L
DOSSIER

23
La Lettre du Gynécologue - n° 312 - mai 2006
DOSSIER
cette intervention devient, paradoxalement, celui qui va tout
faire pour éviter ce geste c’est-à-dire insister sur le caractère
inéluctable, les complications non négligeables et les retouches
souvent nécessaires.
Néanmoins, lorsque l’on fait un rapide survol de la littérature, la
première impression, au vu des résultats du passionnant travail de
la Mayo Clinic et de celui de D. Schrag (1, 8), est que l’interven-
tion est beaucoup plus répandue aux États-Unis qu’elle ne l’est
en Europe (à l’exception des Pays-Bas), dans un cadre de recom-
mandations plus strictes.
L’acceptabilité
L’acceptabilité de la chirurgie prophylactique mammaire serait
de 50% environ chez des patientes ayant un gène mutant, comme
le montre la récente étude prospective de l’équipe de Rotterdam
(9). L’annexectomie semble, et on le comprend aisément, avoir
une acceptabilité plus importante, de l’ordre de 70 %. Cette étude
prospective porte sur 139 femmes mutées, dont la moitié a opté
pour une chirurgie prophylactique versus surveillances clinique
et radiologique. Après 2,2 ans de suivie, aucun cancer n’est
retrouvé dans la population opérée et reconstruite et huit cancers
se sont développés chez les patientes qui ont refusé la chirurgie.
L’acceptabilité reste moyenne pour la chirurgie mammaire,
mais il est intéressant de noter qu’une étude récente de
l’équipe néerlandaise (10) montre que 103 (92 %) des 112
patientes ayant opté pour la chirurgie mammaire de la série
étudiée ont exigé une reconstruction immédiate.
Les techniques préconisées
Il s’agit cependant d’une chirurgie délicate, car elle consiste à
enlever le maximum de tissu glandulaire en respectant le plus
de peau mammaire possible, les patientes souhaitant légitime-
ment un résultat esthétique le plus naturel possible avec une
reconstruction mammaire immédiate.
La technique préconisée (5, 6) est celle d’une mastectomie de type
Patey modifié, avec une incision oblique, emportant la plaque aréo-
lomamelonnaire (PAM), conservant le fascia prépectoral, facilitant
ainsi la confection de la loge prothétique. Malgré cela, on estime que
le risque de trouver un reliquat glandulaire se situe entre 1 et 9 %
(11). Le risque de développer un cancer du sein sur le reliquat glan-
dulaire existe donc, la patiente doit en être loyalement informée.
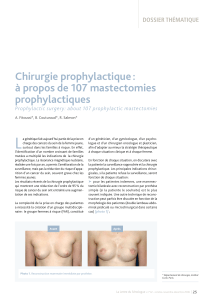
Lorsque le sacrifice de la PAM a été choisi par la patiente (ou
bien qu’elle a déjà eu une mastectomie controlatérale), une
solution élégante, minimisant la rançon cicatricielle, peut être
trouvée en effectuant une mastectomie totale conservant l’étui
cutané (figure 1), délicate à effectuer par la petite voie d’abord
mais évitant la cicatrice oblique. La bourse cicatricielle sera
ensuite le siège de la reconstruction de la PAM.
Un point de discussion : la conservation de la plaque aréolo-
mamelonnaire
Même si elle laisse une “languette” glandulaire supplémen-
taire, la conservation de la PAM semble actuellement ne pas
compromettre les bons résultats en termes d’efficacité de pré-
vention primaire. Très discutée, elle n’a pas fait l’unanimité
dans la mise à jour 2004 de l’expertise collective FNCLCC/
INSERM. Elle semble néanmoins culturellement beaucoup plus
importante pour la femme française et la reconstruction de sa
nouvelle image corporelle que pour les populations anglo-
saxonnes et celles d’Europe du Nord.
Figure 1.
Figure 2.
Figure 3.

25
La Lettre du Gynécologue - n° 312 - mai 2006
DOSSIER
Dans des mains expertes et malgré le risque important de nécrose
de la PAM, elle semble donner de bons résultats (12), surtout en
cas de ptose importante associée. La voie d’abord utilisée classi-
quement en sous-mammaire (figure 2) rend souvent l’exérèse du
prolongement axillaire du sein délicat. Dans notre expérience,
nous conseillons une voie d’abord inféro-externe, le refend verti-
cal, quasi invisible quand il est situé dans le pli externe du sein,
permet de palier cette difficulté (figure 3).
Quand il existe une importante ptose associée et que la mastec-
tomie est sous-cutanée, c’est-à-dire conservant l’aréole, le
risque de nécrose de la PAM est majeur et peut être alors une
bonne indication de chirurgie en deux temps : cure de ptose et
réduction mammaire à pédicule supérieur suivi 4 à 6 mois
après d’une mastectomie sous-cutanée par voie inféro-externe
(figures 3 et 4). Loin d’annuler le risque de nécrose, il semble
tout de même pouvoir le diminuer.
La reconstruction mammaire immédiate
Il s’agit vraisemblablement de l’élément souhaité par la majorité
des patientes, mais qui augmente les complications de la chirurgie
prophylactique mammaire. Actuellement, le nombre de “complica-
tions” de la série de Zion (13), soit 52 % de réinterventions,semble
tout de même élevé. On peut pondérer ce chiffre par le fait que
l’auteur prend en compte tous les gestes entrepris, reprise de cica-
trices y compris (15 %), souvent non prise en compte dans d’autres
études, pouvant expliquer le nombre important de complications.
L’intérêt de son étude rétrospective réside essentiellement dans le
fait que le nombre de complications semble augmenter en comp-
tant les mastectomies sous-cutanées, c’est-à-dire conservant
l’aréole : 62 % contre 38 % lorsque la PAM a été sacrifiée.
L’équipe de Rotterdam (10), qui sacrifie systématiquement
l’aréole, ne présente que 21% de complications, essentiellement à
type de coque et de mauvaise position prothétique. Ce chiffre
semble refléter un peu plus la réalité et on peut se poser la question
de la nécessité d’essai multicentrique concernant la chirurgie pro-
phylactique des patientes aux seins volumineux et ptosés afin de
savoir si une chirurgie en deux temps, comme celle proposée plus
haut, ne permettrait pas de réduire le risque de nécrose de PAM.
SATISFACTION DES PATIENTES
Contrairement à ce que l’on pourrait penser, la satisfaction et
le bien-être psychologique ressentis par les patientes semblent
importants malgré la fréquence des retouches chirurgicales
nécessaires. M.H. Frost (14) estime à 75 % la réduction de
l’anxiété après l’intervention et même selon Hatcher (15), il n’y a
pas d’effet délétère sur la sexualité. Des études prospectives éva-
luant l’image corporelle et la qualité des résultats esthétiques, tra-
vaux difficiles à mener, manquent dans ce domaine.
CONCLUSION
“Pire” des solutions car définitive et irréversible, mais la plus effi-
cace actuellement en termes de prévention primaire de cancer du
sein, la mastectomie prophylactique ne doit rester qu’une indica-
tion d’exception, encadrée par une prise multidisciplinaire et,
notamment, psychologique. Il s’agit d’une chirurgie délicate mais
qui, en attendant les résultats des nombreux essais d’hormonopré-
vention en cours, doit toujours être évoquée et accompagnée
d’une proposition de reconstruction mammaire immédiate chez
une patiente présentant un gène BRCA muté.
■
RÉFÉRENCES BIBLIOGRAPHIQUES
1. Hartmann LC, Schaid DJ, Woods JE et al. Efficacy of bilateral prophylactic mas-
tectomy in women with a family history of breast cancer. N Engl J Med
1999;340:77-84.
2. Meijers-Heijboer EJ, van Geel AN, van Putten LJ et al. Efficacy of bilateral pro-
phylactic mastectomy in women with a family history of breast cancer. N Engl J
Med 2001;345:159-64.
3. Chlebbowski RT, Winer N, Collyar DE et al. American Society of Clinical
Oncology technology assessment of pharmacologic intervention for breast cancer
risk reduction including tamoxifen,raloxifene and aromatase inhibition. J Clin
Oncol 2002;20:3328-43.
4. Cuzick J, Powles T, Veronesi U et al. Overview of the main outcomes in breast-
cancer prevention trials. Lancet 2003;361:296-300.
5. Eisinger F, Bressac B, Castaigne D et al. Identification et prise en charge des
prédispositions héréditaires aux cancers du sein et de l'ovaire (mise à jour 2004).
Bull Cancer 2004;91:219-37.
6. Identification et prise en charge des prédispositions aux cancers du sein et de
l’ovaire. Coordonné par Eisinger F, Lefranc JP. Paris: John Libbey, 2005:172 p.
7. Nguyen M, Lairy G, Fleurette F. Les implants mamaires en silicone. Paris:
ANDEM ed, mai 1996.
8. Schrag D, Kuntz KM, Garder JE, Weeks JC. Decision analysis-effects of prophy-
lactic mastectomy and oophorectomy on life expectancy among women with BRCA1
and BRCA2 mutations. New Engl J Med 1997;336:1465-71.
9. Contant CME, Menke-Pluijmers MBE, Meijers-Heijboert EJ et al. Clinical expe-
rience of prophylactic mastectomy followed by immediate breast reconstruction in
women at hereditary risk of breast cancer or a proven BRCA1and BRCA2 germ-line
mutation. Eur J Surg Oncol 2002;28:627-32.
10. van Geel AN. Prophylactic mastectomy: the Rotterdam experience. The Breast
2003;12:357-61.
11. Mies C. Recurrent secretory carcinoma in residual mammary tissue after mas-
tectomy. Am J Surg Pathol 1993;17:715-21.
12. Newman LA, Kuerer HM, Kung KK et al. Prophylactic mastectomy. J Am Coll
Surg 2000;191:322-30.
13. Zion SM, Slezak JM, Sellers TA et al. Reoperations after prophylactic mastec-
tomy with or without implant reconstruction. Cancer 2003;98:2152-60.
14. Frost MH, Schaid DJ, Sellers TA et al. Long term satisfaction and psychosocial
function following bilateral prophylactic mastectomy. JAMA 2000;284: 319-24.
15. Hatcher M, Fallowfield L, A’Hern R. The psychological impact of prophylactic
mastectomy: prospective study using questionnaires and semi-structured interviews.
Br Med J 2001;322:76-9.
Figure 4.
1
/
3
100%