Nutrition et insuffisance cardiaque

Pr JC Desport
Unité de Nutrition, CHU
EA 3174, Faculté de Médecine
Réseau LINUT – Limoges
Nutrition et
insuffisance cardiaque

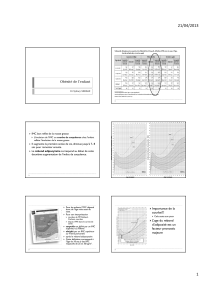
% de s ur vie
0
20
40
60
80
100
0 6 12 18 24 30 36 42 48 54 60
temps (mois)
62%
47%
21%
n = 2445
Goldberg et al. Long-term survival after heart failure. Arch Int Med 2007;167:490-6
Le pronostic de l’insuffisance cardiaque
décompensée reste médiocre

La survie est liée à l’état nutritionnel des
patients
Anker et al. Wasting as independent risk factor for mortality in chronic heart failure. Lancet 1997;349:1050-3

Strassburg et al. Muscle wasting in cardiac cachexia. Int J Biochem & Cell 2005 ;137:1938-47
Kalantar-Zadeh et al. Nutritional and anti-inflammatory interventions in chronic heart failure. Am J Cardiol
2008 ;101[suppl]:89E-103E
Cachexie = « mauvais état »
Critères de la « cachexie cardiaque » :
perte poids >7,5% en 6 mois ou +
Anker et al. Chest 1999;115:836-47
perte poids >6% en 6 mois ou +
Anker et al. Int J Cardiol 2002;85:51-66
+/- en l’absence d’oedèmes
Curtis et al. Arch Int Med 2005;165:55-61
Alb <35 g/L
Horwich et al. Am Heart J 2008;155:883-9

Prévalence :
16%
Anker et al. Lancet 1997;349:1050-3
12-14%
Anker et al. Circulation 1999;100:I78
20-30% (Alb)
Kalantar-Zadeh et al. Am J Cardiol 2008 ;101[suppl]:89E-103E
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
1
/
25
100%