I – Pourquoi un centre de Simulation en Vendée

UNIVERSITÉ DE PARIS DESCARTES
___________
FACULTÉ DE MÉDECINE
___________
Année 2016
MÉMOIRE
Pour le
DIPLÔME UNIVERSITAIRE DE FORMATEURS A
L’ENSEIGNEMENT DE LA MEDECINE SUR SIMULATEUR
Par
Le Docteur BARTHÉLEMY François-Xavier
Né le 23 juillet 1984, à la Roche sur Yon.
___________
Projet de mise en place d’un Centre
d’Enseignement Vendéen par la Simulation
Médicale
___________
Présenté et soutenu publiquement le 5 avril 2016
___________
Directeur de mémoire : Docteur François LECOMTE

2

3
Projet de mise en place d’un Centre
d’Enseignement Vendéen par la
Simulation médicale
– 2016 –
Dr Barthélemy François-Xavier

4
PRINCIPALES ABRÉVIATIONS
AFGSU : Attestation de formation aux gestes et soin d’urgence
CESU : Centre d’enseignement des soins d’urgences
CHD : Centre hospitalier Départemental
CRM : crew ressource management
DPC : Développement Professionnel Continu
EPP : Evaluation des pratiques professionnelles
GHT : Groupement hospitalier territorial
HAS : Haute autorité de santé
HPST : Hôpital patient santé territoire
IDE : Infirmier diplômé d’état
IFPS : Institut de formation des personnels de santé
OGDPC : Organisme Gestionnaire du Développement Professionnel Continu
SDIS : Service départemental d’incendie et de secours
SHAM : Société Hospitalière d'Assurances Mutuelles
SNS : Stratégie nationale de santé

5
Sommaire
INTRODUCTION ....................................................................................................................................... 6
I – Pourquoi un centre de Simulation en Vendée ................................................................................... 6
A : La simulation, une pédagogie performante ................................................................................... 6
B : Un outil de DPC priorisé par le Projet régional de santé................................................................ 8
C : Un projet novateur en Vendée ....................................................................................................... 9
D : Les avantages d’un centre de simulation en Vendée .................................................................. 10
II – Les ressources du centre ................................................................................................................. 12
A : Les ressources matérielles ........................................................................................................... 12
1/ Le matériel Audio/Vidéo ........................................................................................................... 12
2/ Les mannequins ........................................................................................................................ 13
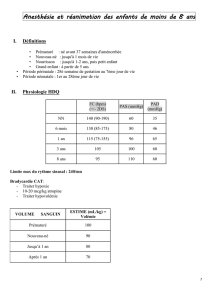
3/ Matériel d’urgences/réanimation ............................................................................................. 15
4/ Consommables .......................................................................................................................... 15
B : Les ressources environnementales .............................................................................................. 15
1/ Une option à envisager : la simulation in Situ… ........................................................................ 18
C : Les ressources humaines .............................................................................................................. 19
III – Les partenariats envisagés.............................................................................................................. 21
IV – Programme de Simulation .............................................................................................................. 22
V – Budget de fonctionnement ............................................................................................................. 23
A : Recettes ........................................................................................................................................ 23
B : Dépenses ...................................................................................................................................... 23
1/ L’investissement initial .............................................................................................................. 23
2/Coût de fonctionnement ............................................................................................................ 24
Conclusion ............................................................................................................................................. 25
Bibliographies ........................................................................................................................................ 26
Annexe ................................................................................................................................................... 27
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
1
/
50
100%