Rectopexie ventrale par coelioscopie

H ô p i t a l J a n Y p e r m a n
w w w . y p e r m a n . n e t /
p r o c t o l o g i e k l i n i e k
Tél 0 5 7 3 5 7 2 0 0
D r . L . A l l a e r t
D r . L . D e d r y e
D r . S . S o h i e r
C l i n i q u e d e p r o c t o l o g i e
Rectopexie ventrale
par coelioscopie
Rectopexie ventrale
par coelioscopie

Rectopexie ventrale par coelioscopie
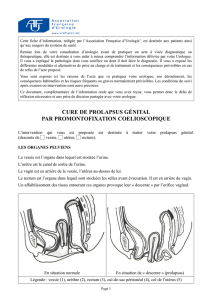
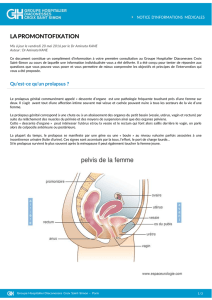
Qu’est que la rectopexie ventrale par laparoscopie ?
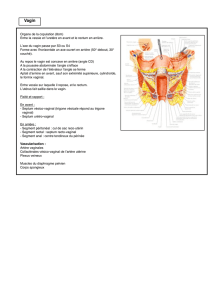
Le terme « rectopexie » désigne l’intervention au cours de laquelle le rectum est fixé de manière à recouvrer
sa position anatomique normale.
Dans quels cas la rectopexie ventrale par laparoscopie est-elle indiquée ?
Un des cas les plus courants dans lequel cette intervention est indiquée est le prolapsus rectal externe
(descente du rectum qui tend à sortir par l’anus).
Cette intervention est également indiquée, depuis peu, dans le cas d’un « prolapsus interne » ou d’une
« intussusception », une affection caractérisée par un repli du rectum sur lui-même vers l’intérieur sans descente
jusqu'à l'anus (à la manière d’un bas que l'on enlève). Ce prolapsus peut conduire à une constipation terminale (en
anglais, ODS pour Obstructed Defaecation Syndrome).
Les patients souffrant de cette affection ont une sensation de blocage au niveau de l’intestin, éprouvent des
difficultés à déféquer, doivent aller fréquemment aux toilettes mais sans succès (fragmentation) et doivent exercer
une contre-pression à l’aide d’un doigt ou de la main au niveau du périnée (soutien manuel) ou du vagin, ou doivent
parfois extraire les selles hors de l'anus avec le doigt (digitation). Le prolapsus rectal interne peut également être à
l’origine d’une incontinence fécale. Dans de très nombreux cas, la réalisation d’une rectopexie ventrale
laparoscopique peut résoudre ce problème.
Des examens complémentaires sont-ils nécessaires ?
Le premier entretien et l’examen clinique sont d’une importance cruciale pour déterminer les symptômes.
La réalisation d’une RX CCD (colpocystodéfécographie) afin de visualiser la vessie, le vagin et le rectum est
une étape très importante du diagnostic. Cet examen permet, en effet, de mettre en évidence le déroulement de la
défécation et le degré de soutien des organes pelviens lors de l’exonération de selles.
Généralement, on recommande également la réalisation d’une colonoscopie.
Une échographie complémentaire du rectum et du canal anal ainsi qu’un examen de la tension pariétale
(manométrie) peuvent être recommandés, le cas échéant.
Une RX du transit peut parfois s’avérer utile également, en cas d’évaluation de la vitesse de progression des
selles dans le gros intestin.
Comment se déroule l’intervention ?
L’intervention se déroule sous anesthésie générale. Elle est pratiquée par laparoscopie (cœlioscopie) et dure
environ une heure et demie. Le chirurgien pratique une première petite incision au-dessus et à droite de l’ombilic. Il
en réalise ensuite une deuxième et une troisième respectivement sur le côté droit et sur le côté gauche de la paroi
abdominale et, enfin, une quatrième (un peu plus grande) dans l’aine, sur le côté droit.

L’un des grands avantages de cette technique est qu’elle se pratique sur la paroi antérieure du rectum et
préserve donc l’innervation de l’intestin et des organes sexuels situés derrière le rectum. Au cours de l’opération, la
paroi antérieure du rectum est libérée du vagin (chez la femme) ou de la vessie et de la prostate (chez l’homme). Le
chirurgien crée également un espace destiné à fixer la « bandelette » sur la paroi antérieure du rectum. Une
extrémité de cette bandelette est fermement fixée au rectum tandis que l’autre est agrafée au sacrum ou au
promontoire.
Chez la femme, le dôme vaginal est amarré à la bandelette dans le cas ou en prévention d’un prolapsus
vaginal. Cette intervention extrait l'intestin du petit bassin, restaurant ainsi l’anatomie normale et prévenant un
nouveau prolapsus.
La position de la « bandelette » fermement amarrée entre le rectum et le vagin consolide le septum
rectovaginal (tissus séparant le rectum du vagin), corrigeant ainsi un rectocèle (descente du rectum dans le vagin,
sensation de lourdeur au niveau du vagin) et un éventuel entérocèle (descente de l’intestin grêle entre le vagin et le
rectum).
Comment se déroule la convalescence postopératoire ?
Généralement, au réveil, le patient est équipé d’une sonde urinaire et d’une perfusion. La sonde gastrique a
déjà été enlevée. Le programme d’administration d’antalgiques est optimalisé.
La sonde urinaire est enlevée aussi vite que possible, le premier ou le deuxième jour suivant l’intervention.
L’administration par perfusion est progressivement réduite en fonction du rétablissement de l'activité intestinale et
de la capacité du patient à absorber des aliments liquides et solides.
En général, le patient peut quitter l’hôpital rapidement.
Lors de sa sortie, le patient recevra certainement une prescription de laxatifs qu’il peut prendre jusqu’à la
consultation de contrôle (4 à 6 semaines après l’intervention). Il est crucial de veiller à ne pas souffrir de constipation
au cours des premières semaines suivant l'intervention et à ne pas exercer de poussée lors de l'exonération de
selles.
Il est également recommandé de suivre un régime riche en fibres. Le patient peut également prendre un
complément alimentaire à base de fibres (par ex. Fibion®)
La plupart des patients sont en pleine forme après une semaine, peuvent reprendre leurs activités après 2 à
4 semaines mais ne peuvent pas soulever de lourdes charges pendant 4 à 6 semaines.
Quels sont les résultats de la chirurgie?
Les patients atteints de prolapsus rectal externe présente un taux de récidive très faible. D’après la
littérature, le risque de récidive est inférieur à 2 %.
Si un prolapsus rectal interne est à l’origine des douleurs ressenties par le patient, ce dernier peut s’attendre
également à de bons résultats après l’intervention. Quatre patients sur cinq souffrant de constipation terminale (ou
ODS en anglais) ressentiront une nette amélioration de leurs symptômes. Quatre patients sur cinq souffrant
d’incontinence consécutive à un prolapsus interne peuvent s’attendre à une nette amélioration de leur continence.
Malheureusement, il est impossible de savoir à l’avance si un patient tirera ou non parti de cette
intervention.

Quels risques l’intervention présente-t-elle ?
Étant donné que cette intervention ne consiste pas à réséquer un segment d’intestin, les risques qu’elle
présente sont faibles.
Certaines techniques antérieures préconisaient la résection d’un segment du gros intestin, ce qui présentait
un risque de suintement et d’inflammation du péritoine. La résection d’un segment du gros intestin était pratiquée
en vue de prévenir toute aggravation d'une constipation due à la détérioration des nerfs lors de la rectopexie.
La rectopexie ventrale respecte totalement l’innervation. La majorité des patients atteints de constipation
préopératoire ont constaté une nette amélioration de leur défécation après l’intervention. Dans certains cas, l'état
du patient ne s'améliore pas après l'intervention. Toutefois, il est très rare que l'état du patient s'aggrave nettement
et de manière permanente après l’intervention.
Un très faible risque d’érosion de la bandelette existe au niveau du vagin, après un certain temps.
Néanmoins, il est toujours possible d’y remédier en enlevant localement la bandelette et en suivant une cure
d’antibiotiques.
L’apparition de saignements ou d’une infection font également partie des risques mineurs liés à
l'intervention. Il existe toujours un petit risque de conversion à une opération classique.
Cette intervention peut-elle se pratiquer sur n’importe quel patient ?
Cette intervention a été pratiquée avec succès même sur des patients âgés de plus de 85 ans atteints d’un
prolapsus total du rectum. Le risque de complications consécutives à l’intervention est estimé à environ 10 % chez
les patients âgés (morbidité).
Cette intervention n’est parfois pas praticable par voie laparoscopique chez des patients ayant déjà subi
plusieurs interventions à l'abdomen ou au bassin en raison du nombre trop élevé de cicatrices à ces endroits. Dans
ce cas, la même intervention peut être pratiquée par laparotomie (technique classique consistant à ouvrir
l’abdomen). Une appendicectomie (ablation de l’appendice) ou une hystérectomie (ablation de l'utérus) antérieure
ne constitue pas une contre-indication.
Quels sont les avantages de cette technique par rapport aux autres ?
Le grand avantage de cette technique est qu’elle se pratique sur la paroi antérieure du rectum. L’innervation
de l’intestin est donc respectée et les fonctions de la vessie et des organes sexuels ne sont pas compromises. Elle ne
génère, par exemple, aucune constipation.
Un autre avantage de la technique laparoscopique est la petitesse des incisions; ces dernières se feront donc
beaucoup plus discrètes après l’opération.
Le type de bandelette utilisé garantit également de meilleurs résultats.
Le risque de récidive est inférieur à 2 %, un taux nettement plus faible que ceux d'autres techniques.

Activités encouragées Ne restez pas toute la journée au lit durant votre hospitalisation et votre séjour à
domicile
Prenez les laxatifs qui vous ont été prescrits (par ex. Forlax ®ou Movicol®)
Réduisez progressivement la prise de laxatifs au cours des semaines suivant
l’intervention
Pratiquez des activités physiques telles que la marche ou la natation dès que vous
vous en sentirez capable
Hydratez-vous suffisamment après l’intervention
Suivez un régime riche en fibres ; si votre médecin/le chirurgien le recommande,
prenez, éventuellement, un complément alimentaire à base de fibres (Fibion®)
Gardez à l’esprit que l’intervention a modifié votre mode de défécation
Activités proscrites Abstenez-vous de porter de lourdes charges (>10 kg) pendant les 6 premières
semaines suivant l’intervention
Essayez d’éviter toute constipation ou toute poussée lors de la défécation
Veillez à ne vous rendre aux toilettes que lorsque vous en ressentez véritablement le
besoin
Ne vous inquiétez pas si la première exonération de selles se fait un peu attendre
Pratiquez une activité physique (la marche, la gymnastique,…) au cours des
6 premières semaines suivant l’intervention
Aucune relation sexuelle au cours des 4 premières semaines suivant l’intervention
Dans la mesure du possible, abstenez-vous de conduire un véhicule au cours des
2 premières semaines suivant l’intervention
Veillez à ce que les antalgiques qui vous ont été prescrits (du paracétamol -
Dafalgan®) produisent tous leurs effets et ne génèrent aucune constipation !
Des questions ?
Avez-vous encore des questions ? N’hésitez pas à demander de plus amples informations à votre médecin traitant !
 6
6
1
/
6
100%