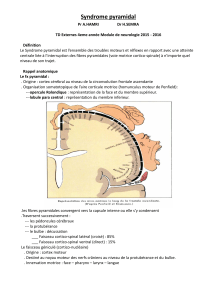
Organisation fonctionnelle du système nerveux central

1
Organisation fonctionnelle du système nerveux central –
le système moteur
Mouvements résulte de la contraction et la relaxation coordonnée de groupes de
muscles.
avec détente réciproque des antagonistes.
Ont decrit 3 groupes de muscles:
agonistes
antagonistes
synergiques
Synergiques sont ces muscles qui stabilisent les articulations proximales et de
maintenir des postures appropriées pour rendre le mouvement plus efficace.
Activité volontaire est initiée par le neurone moteur supérieure (UMN) qui se
compose de neurones du cortex moteur (zone précentral) et ses connexions de
fibres.
L'assouplissement des antagonistes et l'activité des synergistes sont coordonnées
par le cervelet.
Le maintien de la posture est médiée en grande partie par le système
extrapyramidal et les réflexes vestibulaires et la colonne vertébrale.
Les influences de la partie supérieure du neurone moteur, le système
extrapiramidal et action du cervelet sur la cellule de la corne antérieure de la
moelle épinière ou les noyaux moteurs du tronc cérébral, qui ont des liens avec des
groupes de fibres musculaires.
L'unité inférieur du moteur qui est la voie finale commune se compose de la
cellule de la corne antérieure et ses connexions efférentes. Alors que plus le
neurone moteur (LMN) innerve les groupes de fibres musculaires.

2
La partie supérieure du motoneurone (UMN) .
Ce poste comprend les cellules corticales (cellules pyramidales) qui sont situés
dans l'aire motrice (pré-centrale gyrus) (aires 4 et 6 de Brodman), et leurs axones
qui passent par le tronc cérébral et la moelle épinière pour atteindre le noyaux du
tronc cérébral ou des cellules de la corne antérieure du côté opposé. Dans la zone
du moteur, qui représente le côté opposé des parties du corps sont représentés de
haut en bas dans l'ordre de périnée, les pieds, la jambe, la cuisse, le tronc, le bras,
de la représentation est proportionnelle à l'importance de la partie fonctionnelle, de
sorte que la mains, le visage, les pieds et recevoir une large zone du cortex moteur
que les autres parties.
À partir du cortex moteur, les fibres se projete vers le bas à travers la région sous-
corticales pour atteindre la capsule interne lorsque les fibres entre en contact étroit
et ils occupent les deux tiers antérieurs de la branche postérieure de la capsule
interne. Dans la capsule interne, les fibres de la tête sont à l'avant et ceux pour les
membres inférieurs sont à l'origine.
Encore plus loin derrière dans le bras postérieur de la capsule interne sont les
fibres sensitives, des fibres visuelles, auditives.
De la capsule interne, les fibers moteur passent à travers le mésencéphale (où ils
sont détenus dans les penduncles cérébraux), la protubérance (où ils se
décomposent en petits faisceaux et sont traversés par des faisceaux de fibres
d'autres), et le medulla oblongata (où ils s'agréger pour former des pyramides
médullaires).
Dans le cerveau mi-, en penduncles cérébraux le tractus pyramidal est en relation
étroite avec le noyau du nerf 3e, dans le pont, il est à proximité du noyau du nerf 7
et dans la moelle, il est à proximité du noyau du nerf 12.
Par conséquent lésions à ces niveaux aussi impliquer les noyaux des nerfs crâniens
correspondante. Dans le tronc cérébral (cerveau moyen, Pons, et de la moelle) du
faisceau pyramidal donne des fibres à l'UMN noyaux des nerfs crâniens du côté
opposé.
A l'extrémité inférieure de la moelle, la majeure partie de la voie pyramidale
(environ 80%) traverse vers le côté opposé et ce faisceau pyramidal croisé
descend dans le tube cortico-spinal latéral sur toute la longueur de la moelle
épinière de fournir la corne antérieure cellules. Les fibres non croisées descendent
dans la moelle épinière comme le tractus cortico-antérieure et à différents segments

3
de la colonne vertébrale elles traversent aussi vers le côté opposé de fournir des
cellules de la corne antérieure. Ainsi, il peut être vu que la partie supérieure du
motoneurone contrôle le tronc cérébral et les noyaux épinière du côté opposé.
Les lésions du faisceau pyramidal résulte dans la perte de l'activité volontaire.
depuis l'UMN exerce normalement fibres qui inhibent les réflexes d'étirement
médiées par les lésions LMN de l'UMN résultat dans l'exagération de ces réflexes
d'étirement. Les réflexes cutanés superficiels (réflexes de protection) sont
également modifiées.
Upper moteur lésions neuronales sont cliniquement caractérisé par les signes
suivants:
1. Perte de puissance volontaire
2. Augmentation de la rigidité également connu comme la spasticité. Dans cette
résistance au mouvement passif les muscles se détendent, une fois cette phase est
dépassée. Les muscles fléchisseurs du membre supérieur et des muscles extenseurs
du membre inférieur sont au maximum affectés.
3. Exagérées réflexes ostéo-tendineux:
Quand les réflexes ostéo-tendineux sont exagérés, simple augmentation de
l'amplitude peut se produire même sans troubles neurologiques, par exemple.
anziety.
L'inégalité entre les réflexes correspondants de chaque côté est de grande valeur
diagnostique. Dans les lésions UMN bilatéraux au-dessus du niveau de la Pons, le
réflexe mandibulaire est également exagérée. Lorsque la lésion UMN est bien
établi, clonus peut se développer. Dans la pratique clinique, clonus rotulien et
clonus sont les couramment recherchées.
4. Altération des réflexes superficiels: Les abdominaux et les réflexes
crémastérien sont perdus.
La réponse plantaire: Cela devient extenseur. C'est ce qu'on appelle en tant que
signe de Babinski l'. Normalement en caressant la face latérale du pied du talon à la
pointe du gros orteil avec un objet pointu d'un ensemble de réponses se produit.
Les fléchit gros orteil, les quatre derniers orteils aussi fléchir. Contraction

4
minimale du tenseur du fascia lata, des adducteurs de la cuisse et le couturier se
produit. Cette réponse est toute dénommé réponse plantaire du 'fléchisseur'.
Dans lésion UMN quand un stimulus nociceptif est appliqué à la face latérale du
pied, le gros orteil s'étend (dorsiflexes), et les autres orteils en éventail et une
flexion dorsale. Avec plus forts stimuli, les chevilles et dorsiflexes de la hanche et
fléchir le genou. Si la lésion UMN est petite, cette réponse anormale est elicitable
qu'à partir de la marge latérale de la semelle du pied. Comme la lésion s'étend, la
réponse peut être obtenue en appliquant le stimulus sur une zone plus large,
comme la face médiale du pied et la jambe. Ceux-ci sont connus sous des noms
différents.
Signe d'Oppenheim: extenseur de réponse plantaire provoquée par caresser le
tibia de la jambe.
Signe de Gordon: Presser le tendon d'Achille pour susciter la réponse extensore
plantaire. Signe Chaddock: Un léger coup appliqué à la face latérale de la face
dorsale du pied pour susciter la réponse des extenseurs.
Le signe de Babinski est d'une grande valeur pour statuer sur la présence ou
l'absence d'une lésion UMN. La réponse plantaire est normalement extenor chez
les bébés jusqu'à l'âge de un an par lequel le temps de la cortico-contacts
deviennent myélinisés. Quand le bébé apprend à marcher, la réponse plantaire
devient fléchisseur. La réponse plantaire est bilatérale des extenseurs dans le
sommeil profond et un coma.
5.Absence de perte de poids des muscles : Dans lésion UMN, contrairement à une
lésion LMN, la cachexie est absent. C'est parce que l'unité inférieur du moteur est
intact, de sorte que l'activité réflexe et les influences trophiques sont conservés.
non utilisation prolongée peut donner lieu à une légère atrophie.
6. Réactions électriques des muscles touchés ne sont pas altérés.
Depuis l'UMN commence dans le cortex et descend un long chemin, il est essentiel
de déterminer le niveau auquel elle est interrompue.
Lésions corticales: Ils sont caractérisés par une paralysie localisée d'un côté du
visage, ou un membre de la zone.
Seules de grandes lésions produisent une hémiplégie totale. Présence d'autres
dysfonctionnements corticaux comme l'aphasie et de l'épilepsie jacksonienne est
évocatrice de lésions corticales.

5
Capsule interne: Comme toutes les fibres pyramidales sont détenus dans une
petite zone dans cette structure, les lésions à ce niveau vont produir la paralysie
complète de l'autre côté résultant dans l'hémiplégie dans lequel la face supérieure
et les membres inférieurs et la moitié du tronc sont paralysés. Extension des
résultats des lésions en arrière dans l'hémianesthésie et hémianopsie aussi bien.
Lésions du tronc cérébral: Les lésions dans le mésencéphale, la protubérance et
le bulbe entraîneront une lésion du neurone moteur sur le côté opposé (hémiplégie
croisée) et une paralysie du nerf crânien de la meme cote = syndrome alterne
moteur:
Mésencéphale lésion homolatérale lésion du nerf 3ème et une hémiplégie du côté
opposé.
Pontines lésion homolatérale lésion du nerf 6 et 7 et une hémiplégie du côté
opposé.
Médullaire lésion homolatérale lésion du nerf 12 et une hémiplégie du côté opposé.
Lésions de la moelle épinière: puisque la majeure partie de la voie pyramidale a
franchi à la baisse de la marge de l'medula, lésions inférieures à ce niveau
produisent des lésions UMN ipsilatérale.
Le niveau de la lésion est déterminée par la présence d'autres signes
d'accompagnement tels que la perte sensorielle et l'implication des
neurones moteurs inférieurs au niveau du segment concerné. En purs
lésions des voies pyramidales, le niveau supérieur est déterminé par la
perte de la puissance volontaire et des anomalies réflexes. Syndrome
pyramidal
Ensemble des symptômes et signes résultant de l'atteinte, à quelque niveau que ce
soit, de la voie cortico-spinale (faisceau pyramidal), support de la commande
motrice volontaire.
Le syndrome pyramidal se caractérise par l'association de signes déficitaires
(traduisant l'atteinte du faisceau cortico-spinal) et de signes de spasticité(liés à la
libération d'activités motrices réflexes normalement inhibées par la voie cortico-
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
1
/
23
100%