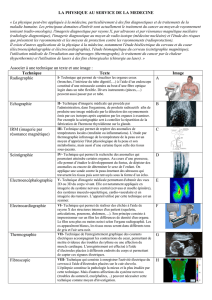
Imagerie cérébrale

F801 • Imagerie cérébrale : plonger dans les méandres du cerveau • www.frm.org 1
Imagerie cérébrale :
plonger dans les méandres du cerveau
Avec la participation de :
> Dr Jean-François Démonet
Université de Toulouse III, Inserm U. 455
Fédération de neurologie, CHU Purpan.
> Pr Claude Marsault
Chef de service de radiologie de l’hôpital Tenon
(AP-HP), Paris.
> Pr Didier Dormont
Service de neuroradiologie de l’hôpital de la Pitié-
Salpêtrière (AP-HP), Paris.
> Ces propos ont été recueillis à l’occasion d’un débat organisé par la Fondation Recherche Médicale
dans le cadre de ses Journées1, le 9 septembre 2003, dans l’hémicycle du conseil économique et
social, Paris. Ce débat était animé par Laurent Romejko, journaliste de France 2.
> Ce dossier est également disponible sur le site web de la Fondation Recherche Médicale
www.frm.org
> Les termes avec astérisque (*) sont définis ou explicités dans le glossaire ou dans la rubrique Pour
en savoir plus en page 12.
> Dossier publié le 15 novembre 2003.
1Du 9 au 23 septembre 2003, la Fondation Recherche Médicale organisait 7
débats grand public dans 6 villes de France (Paris, Rennes, Bordeaux, Clermont-
Ferrand, Nice, Grenoble). Le public a pu y rencontrer médecins et chercheurs,
leur poser des questions et dialoguer avec eux.
SOMMAIRE
Un outil au service de la recherche….…………………. p. 2
Visualiser le cerveau malade …………………………….. p. 4
Guider la main du chirurgien………………………………. p. 5
Les réponses à vos questions…………………………… p. 7
Pour en savoir plus ………………………………………... p.12
Glossaire…………………………………………………….. p.12

F801 • Imagerie cérébrale : plonger dans les méandres du cerveau • www.frm.org 2
Un outil au service de la
recherche
Dr Jean-François Démonet
Université de Toulouse III
Directeur de Recherche INSERM unité 455
Il existe de nombreuses techniques d’imagerie
cérébrale. Elles appartiennent à deux familles
principales. La première famille est la plus
connue du public, parce qu’effectivement, elle
crée des images. C’est notamment l’imagerie par
résonance magnétique. Une autre technique est
appelée la tomographie par émission de positons
(TEP). Le mot-clef de cette technique,
« tomographie », vient d’une racine grecque qui
signifie « faire des coupes », en l’occurrence
d’un organe : le cerveau. On connaît bien ces
images que l’on voit sur les écrans des médecins
quand on va faire un bilan à l’hôpital ou chez un
médecin. Ce sont ces images anatomiques, en
coupe qui permettent, au départ, de localiser
grossièrement les structures cérébrales. Ensuite,
à partir des données recueillies, il est possible de
retraiter les informations grâce à des techniques
informatiques pour obtenir des renseignements
beaucoup plus précis et visualiser l’organe lui-
même de manière plus claire.
Deuxième famille d’imagerie, des techniques qui
donnent une précision non plus tellement dans
l’espace anatomique du cerveau mais dans le
temps. Par exemple, lorsque vous percevez mes
paroles, quand j’émets un mot et que vous le
comprenez, il s’écoule quelques centaines de
millisecondes. Ces techniques-là, comme
l’électroencéphalographie (EEG*), la magnéto-
encéphalographie (MEG*), permettent d’avoir
des renseignements sur le décours temporel des
événements dans le cerveau, qui donne lieu, par
exemple, à la compréhension du langage.
On peut maintenant combiner ces deux types de
techniques, les unes donnant une précision dans
l’espace, les autres, une précision dans le
temps. Les deux techniques se complètent en
théorie, mais la pratique reste compliquée, en
particulier en ce qui concerne la synchronisation
des données les unes par rapport aux autres. La
recherche en imagerie médicale bénéficie
d’autres types de recherches, notamment en
physique et en informatique qui, avec des
ordinateurs très puissants, permettent de des
calculs complexes dans le temps et dans
l’espace.
Les avantages sont là, mais aussi des
inconvénients ou des questionnements éthiques
qu’il serait intéressant de poser. En effet, que se
passe-t-il dans le cerveau d’une mère quand elle
contemple son enfant ou un autre enfant ? Cela
fait-il une différence dans l’émotion ?
La zone rouge est l’endroit du cerveau qui
s’active spécifiquement lorsque cette personne a
l’émotion de contempler une image de son
bébé ; en bleu, ce sont les changements les plus
importants dans le cerveau lorsqu’elle a vu sur
l’écran de l’ordinateur, pendant l’expérience, un
enfant qui n’est pas le sien.
On place les sujets volontaires pour ce type
d’expérience, dans l’IRM. On leur présente par
exemple des photos de personnes, de bébés et
parfois leur propre enfant, et on s’aperçoit qu’un
processus cérébral se produit ; un processus qui
correspond à une émotion particulière, à un
processus affectif très fort, très puissant, de non-
indifférence aux photos de nos enfants.
Les chercheurs disposent de techniques qui
permettent de dévoiler des secrets qui pourraient
paraître un peu intimes et les ressorts
biologiques et neurologiques de ces processus
pourtant bien souvent ineffables. Un parallèle
peut être mené entre imagerie médicale et image
de météorologie. Sur l’image ci-contre, on voit
apparaître en rouge ce qu’on appelle le
phénomène El Niño, une sorte de courant chaud
qui se développe de temps en temps dans le
Pacifique et qui a des conséquences climatiques
désagréables ou agréables. L’imagerie
cérébrale, c’est un peu pareil. Cela revient à
traquer des courants très subtils, très faibles et
très transitoires dans un grand océan. L’océan
cérébral est très compliqué dans sa géographie.
Tels les satellites, les outils qui permettent
© J-F. Démonet – U.455
L’une des
caractéristiques
de l’imagerie
cérébrale à
l’heure actuelle,
c’est qu’elle
donne accès à
l’incarnation de
notre esprit, à
ce qui se passe
dans notre
cerveau, de
manière un peu
« voyeuriste ».

F801 • Imagerie cérébrale : plonger dans les méandres du cerveau • www.frm.org 3
d’étudier le cerveau se trouvent (comme un
satellite) très loin de ce fameux organe, même si
les capteurs des caméras sont proches. Le
cerveau est un organe qui n’est pas fixe : il se
déroule comme de petites vagues à la surface
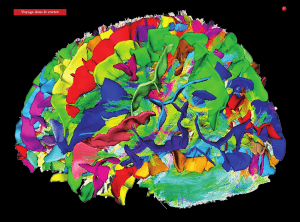
du cortex cérébral. Les cellules grises, les
millions et milliards de neurones que l’on voit
lorsque l’on visualise ainsi la surface du cerveau
sont l’objet d’un embrasement progressif et
mobile ; les vagues partent d’un certain point
pour aller à un autre ; et cet embrasement
s’effectue en quelques fractions de seconde et
correspond à nos processus de pensée,
d’émotion et de langage.
Des activités telles que la lecture ont besoin
d’embraser beaucoup de cellules.
L’embrasement part d’en arrière du cerveau pour
aller vers l’avant et correspond au fait que,
progressivement, des populations neuronales
tout entières, activées les unes derrière les
autres, permettent de passer de la perception du
mot écrit sur la page à l’articulation du mot
lorsque la tâche est de lire à haute voix par
exemple.
Ces expériences sont très importantes parce
qu’elles permettent de localiser des fonctions
élémentaires, puis de plus en plus sophistiquées
dans le cerveau, fonctions qui risquent de
devenir déficitaires dans des maladies comme la
maladie d’Alzheimer. Cette maladie touche au
moins 5 % des plus de 65 ans. Cette maladie est
extrêmement fréquente, elle atteint environ en
France 4 à 500 000 personnes. C’est une
prévalence* considérable et, malheureusement,
nous craignons qu’elle augmente beaucoup.
C’est une maladie dont l’incidence* est liée au
vieillissement et, comme toutes les autres
sociétés occidentales, notre société vieillit. Cette
maladie est donc en augmentation constante et
représente un très grave problème de santé
publique, parce qu’elle induit une perte
d’autonomie de vie sociale et professionnelle,
parce qu’elle atteint en particulier ses capacités
de mémoire, c’est-à-dire sa faculté de se
souvenir des événements de la vie quotidienne.
Elle atteint en effet des secteurs du cerveau qui
sont spécialisés dans certaines fonctions de
mémoire. On commence à pouvoir prédire cette
maladie à l’avance, de manière à prendre toutes
les dispositions possibles pour mieux la traiter, la
soigner, la prévenir dans toutes ses dimensions.
Si des mesures précises en IRM indiquent que
certaines régions précises dans le lobe temporal
sont un peu atrophiques, on peut prédire que
trois ans plus tard, l’atrophie aura augmenté et
que les tests de mémoire et les performances en
général dans les tests de fonctions intellectuelles
auront diminué. Cette prédiction est également
possible avec une autre technique d’imagerie :
on place dans un tomographe à émission de
positons ou dans une IRM des gens susceptibles
de développer une maladie d’Alzheimer parce
qu’ils se plaignent de troubles de la mémoire et
parce qu’ils ont des particularités génétiques. On
leur fait faire alors des tests de mémoire en leur
demandant de se souvenir de paires de mots
(par exemple chou-plume, obéir-avancer). En
fait, les personnes à risque, qui ont développé
quelques années plus tard la maladie, ont de
bonnes performances dans le test de mémoire,
mais elles dépensent une énergie trop
importante lorsqu’elles effectuent ce travail.
En cas de pathologie, on commence aussi à
pouvoir, grâce à l’imagerie, apprécier l’efficacité
d’un traitement. Prenons l’exemple d’une
pathologie vasculaire. Une personne a fait un
accident vasculaire cérébral, un infarctus du
cerveau qui la rend aphasique, incapable de
parler et, dans une moindre mesure, incapable
de comprendre. On a pu rééduquer cette
personne, lui permettre d’améliorer ses
performances d’élocution et de retrouver des
mots qu’elle ne trouvait plus avant cette
rééducation intensive. Les vues d’IRM montrent
que, sous l’influence de cette rééducation, il se
produit une réactivation d’un territoire du cortex
qui n’était plus actif à cause de la lésion.
La dyslexie développementale, maladie peu
connue, touche pourtant au moins un million de
personnes en France. Il s’agit d’une difficulté à
apprendre à lire et à écrire convenablement et à
devenir un lecteur expert. Les dyslexiques ne
seront jamais des lecteurs experts, même quand
ils auront pu compenser leur trouble et parvenir à
un niveau scolaire tout à fait honorable. Quand
on compare des étudiants dyslexiques lisant à
haute voix par exemple le mot « tableau », par
rapport à des étudiants non-dyslexiques lisant
plus vite ce même mot, il apparaît qu’une zone
du cerveau ne s’active pas chez les
dyslexiques : la dyslexie empêche cette région
du cerveau de fonctionner correctement. Si on
soumet les dyslexiques volontaires à un
programme d’entraînement pour faire en sorte
qu’ils lisent mieux et plus vite, il apparaît que
cette région-là se ré-éclaire.
Les perspectives offertes par l’imagerie médicale
sont multiples. La première, c’est de mieux
comprendre l’impact des thérapeutiques. On sait

F801 • Imagerie cérébrale : plonger dans les méandres du cerveau • www.frm.org 4
que certains médicaments peuvent hâter et
améliorer la récupération de certains déficits.
L’imagerie cérébrale nous en montre le
substratum organique, ce qui se passe vraiment
dans le cerveau quand un médicament améliore
un déficit. L’autre développement réside dans la
prédiction de maladies. C’est un sujet très
sensible : prédire une maladie peut impliquer
beaucoup de choses, ce n’est pas neutre et cela
doit être entouré de nombreuses précautions
éthiques, mais l’imagerie peut être utilisée pour
prédire qu'une personne peut avoir un risque
élevé de développer dans le futur une maladie
comme la maladie d’Alzheimer. Beaucoup
d’autres applications sont possibles, comprendre
mieux d’une manière générale comment notre
pensée se déroule, dans quelle séquence de
temps et aussi dans quelle région, ou quels sont
les facteurs qui influencent la rapidité
d’apprentissage par exemple.
Visualiser le cerveau malade
Professeur Claude Marsault
Chef de Service de radiologie de l’hôpital Tenon
Il y a trente ans, on ne savait pas comment voir
le cerveau ; le scanner et les autres techniques
n’existaient pas.
En 1972, un anglais nommé Godfrey Hounsfield
invente le scanner. Il a d’ailleurs reçu pour cela
le prix Nobel sept ans plus tard. Par rapport à
l'IRM, le scanner n’est en fait que l’absorption du
faisceau de rayons X. Les rayons X sont
connus : ils permettent, par exemple, la
radiographie de poumons. Godfrey Hounsfield a
eu l’idée de faire une imagerie de cette
absorption du faisceau de rayons X par tranche,
d’abord au niveau du cerveau puis au niveau du
corps entier. Les rayons X traversent
l’organisme, sont absorbés par des structures
solides telles que l’os mais ne sont pas absorbés
par d’autres telles que le poumon. Sur l'image ci-
contre, la tache blanche est en fait du sang à
l’intérieur du cerveau. Le scanner reste donc
encore un examen très utile, d'autant plus que
des progrès techniques récents ont eu lieu.
On utilise aussi les ultrasons dans l'exploration
du cerveau, mais comme ils ne traversent pas
l'os, leur utilisation est réduite aux nouveau-nés
puisque l'on peut faire passer les ultrasons par le
trou de la fontanelle*. On peut éventuellement
les utiliser aussi grâce à des fenêtres dites
temporales où l’os est moins épais.
Le plus intéressant reste aujourd’hui l’imagerie
par résonance magnétique (IRM), qui peut
apporter une foule d’informations. Comme le
rappelle Jean-François Démonet des images
permettent de visualiser l’activation du cerveau,
c’est-à-dire le fait que le cerveau travaille à un
moment donné avec l'embrasement d’un certain
nombre de neurones que l'on peut voir se
propager à l’intérieur du cerveau. Il s'agit là des
derniers progrès de l’imagerie par résonance
magnétique. Cette technique est apparue vers
1984-1985 ; il s'agissait alors d'une technique
anatomique. Aujourd’hui, il est possible de faire
le diagnostic très précoce d’une thrombose*
artérielle ou d’un accident ischémique cérébral,
grâce à une imagerie dite de diffusion.
Aujourd’hui, c’est l'imagerie volumique qui
prédomine : le scanner est volumique, l’IRM est
volumique. Toute l’imagerie et en particulier
l’imagerie de recherche, de pointe, est
volumique.
Les progrès vont encore plus loin pour l’imagerie
par résonance magnétique : elle permet d’obtenir
des courbes traduisant l’analyse biochimique de
la composition du cerveau. C’est la
spectroscopie par résonance magnétique. Elle
permet un diagnostic différentiel, c’est-à-dire
qu’elle permet de différencier par exemple une
tumeur maligne d’une autre pathologie
infectieuse comme un abcès.
L’ischémie cérébrale consiste schématiquement
en une obstruction brutale d’une artère du
cerveau avec un retentissement rapide, c’est-à-
dire une attaque cérébrale, qui peut être
hémorragique ou ischémique*. En cas
d'ischémie, il n’y a plus d’apport d’oxygène. Cet
accident représente un problème de santé
publique très important ; c’est la première cause
du handicap chez l’adulte actuellement, en
Europe de l’ouest et aux Etats-Unis. La prise en
charge, à la phase aiguë de ces accidents

F801 • Imagerie cérébrale : plonger dans les méandres du cerveau • www.frm.org 5
ischémiques cérébraux, est donc fondamentale
pour essayer de faire disparaître le caillot par
thrombolyse. Les cardiologues le faisaient
depuis longtemps pour traiter l’infarctus du
myocarde, mais ils disposaient de
l’électrocardiogramme (EEG), plus facile
d’emploi, pour en faire le diagnostic. Pour le
cerveau, la médecine n’avait pas de technique
aussi efficace. En effet, un scanner dans les
toutes premières heures d’un accident
ischémique cérébral paraît strictement normal
(image à gauche). Une image de résonance
anatomique ne permet pas d’aller plus loin non
plus (image au centre). En revanche, les images
de résonance magnétique , moins belles à
regarder, apportent toute l'information (image à
droite). En résumé, le scanner est rapide, mais
n’apporte pas d’information, l'image de
résonance anatomique n'est pas très rapide
(4 minutes pour réaliser l’exploration de
l’ensemble du cerveau), en revanche, l’image de
résonance magnétique se fait en quelques
secondes et permet le diagnostic d’accident
ischémique cérébral.
Quand une obstruction artérielle se produit, le
défaut d’apport d’oxygène retentit très
rapidement sur les cellules nerveuses, les
neurones et, en particulier, sur la pompe à
sodium-potassium et sur l'eau qui entre à
l’intérieur de la cellule. Dans l’ischémie
cérébrale, les neurones grossissent dans les
minutes suivant l'obstruction. L’imagerie de
diffusion montre que les mouvements de l’eau
diminuent autour des cellules neuronales et que
le déplacement de l’eau à l’intérieur du cerveau
est bloqué : on peut donc faire le diagnostic dans
les minutes qui suivent le début de l’accident
ischémique. On peut aussi faire, en IRM, la
cartographie du coefficient apparent de
diffusion : c’est une mesure physique réelle, qui
correspond aux propriétés de l’eau à l’intérieur
du cerveau : on mesure en effet sa vitesse de
déplacement à l’intérieur du cerveau.
Au titre des progrès qui sont accomplis, on
essaie progressivement de mettre en place des
facteurs de pronostic de ces accidents
ischémiques et surtout on tente de déterminer
les éléments qui permettront de dire si c’est une
bonne ou mauvaise indication de désobstruer
l’artère et donc d’effectuer la thrombolyse* en
urgence, puisque c’est un acte qui doit être
réalisé dans les trois heures qui suivent le début
des signes cliniques. Il est donc très important
d’avoir des IRM disponibles et d’avoir surtout la
possibilité de faire venir les patients le plus vite
possible pour pouvoir faire le diagnostic. Pour
cela, on associe deux techniques. La première
est l’imagerie de diffusion, la deuxième,
l’imagerie de perfusion. Cette imagerie de
perfusion consiste à mesurer le volume sanguin
et les débits sanguins au niveau du cerveau ;
elle permet de voir les zones normalement
perfusées ou hypoperfusées. On voit ainsi la
différence entre la zone infarcie qui est déjà
morte au niveau du cerveau et dont le pronostic
est très mauvais, et les zones qui ne le sont pas
encore mais le deviendront si l'on ne
thrombolyse pas.
L'imagerie cérébrale pour guider
la main du chirurgien
Professeur Didier Dormont
Service de neuroradiologie, hôpital de La Pitié-
Salpêtrière, Paris.
Il existe une technique assez extraordinaire
inventée et développée au départ en France et
qui maintenant a un retentissement tout à fait
mondial : ce sont les techniques de stéréotaxie
fonctionnelle pour le traitement de certaines
maladies neurologiques, en particulier la maladie
de Parkinson en utilisant une neurostimulation
permanente par électrode implantée. C’est une
technique tout à fait particulière, où le guidage
par image est millimétrique.
La maladie de Parkinson est une maladie
neurodégénérative, la deuxième en fréquence
derrière la maladie d’Alzheimer. Elle donne
principalement des troubles moteurs : troubles
de la marche, tremblement et impossibilité
progressive de bouger (ce qu’on appelle une
akinésie). Cette maladie est bien traitée au
départ par un traitement médical, la L-dopa. Mais
au bout d’un certain nombre d’années
d’évolution, les patients éprouvent ce qu’on
appelle des phénomènes de blocage, c’est-à-
dire qu’ils sont complètement statufiés, parfois
pendant des heures, et ils ont également des
complications induites par le traitement médical,
à savoir des mouvements anormaux appelés
dyskinésies. On s’est aperçu, sur la base de
modèles expérimentaux chez l’animal, qu’il
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
1
/
11
100%