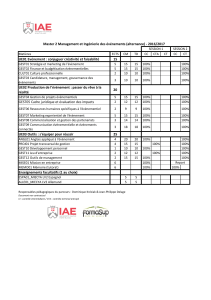
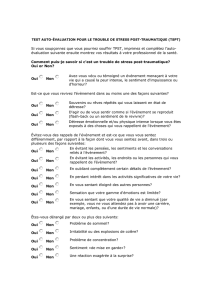
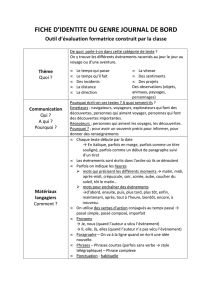
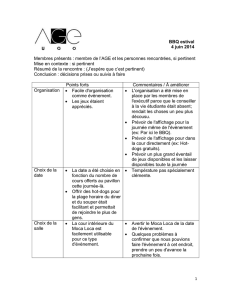
Interventions précoces auprès des victimes de psychotraumatismes

Interventions précoces
auprès des victimes
de psychotraumatismes
de
psychotraumatismes
DIU de Psychiatrie Criminelle et Médico - Légale
Facultés de médecine de Angers , Poitiers , Tours
Tours, 8 mars 2007
Dr Marie BOUYSSY
Tours,
8
mars
2007
Dr
Marie
BOUYSSY

Soins précoces pour blessés psychiques
Soins
précoces
pour
blessés
psychiques
Dé t d l hi t i ilit i
•
Dé
couver
t
e
d
e
l
a psyc
hi
a
t
r
i
e m
ilit
a
i
re
• Milieu XIXème et début XXème siècle : armes nouvelles
•
Création d
’
hôpitaux psychiatriques pour les combattants à
•
Création
d
hôpitaux
psychiatriques
pour
les
combattants
,
à
l’arrière des lignes
... mais traitements inefficaces et hémorra
g
ie des effectifs militaires due
g
aux troubles psychiques
• Principe de la « Psychiatrie de l’avant »
Guillain
1915
: Importance d
’
un traitement rapide « de tels malades
–
Guillain
1915
:
Importance
dun
traitement
rapide
,
«
...
de
tels
malades
ne doivent être évacués à l’arrière mais conservés dans la zone des
armées… »
Ré i
1915
Cltblhid à
–
Ré
g
i
s
1915
:
C
ompare
l
es
t
rou
bl
es psyc
hi
ques
d
e guerre
à
ceux
observés dans le civil lors d’accidents collectifs (tremblement de terre)
– Efficacité rapidement observée et retour rapide au combat

Principes d
’
intervention de Salmon
Principes
d intervention
de
Salmon
1917
• Immédiateté des soins
•
Proximité du lieu
•
Proximité
du
lieu
d’intervention
–
cham
p
de bataille
p
• Simplicité des moyens et
ddi itifd i
d
u
di
spos
itif
d
e so
i
ns
•
Espérance de guérison :
Espérance
de
guérison
:
– convaincre le sujet qu’il va
guérir : « Expectancy »

Plan
Plan
• Définitions
•
Clinique des troubles précoces
Clinique
des
troubles
précoces
• Les CUMP
–
présentation
–
or
g
anisation des CUMP
g
• Types d’interventions
i édi t
–
i
mm
édi
a
t
es
– post-immédiates

Le psychotraumatisme
Le
psychotraumatisme
•
Un trauma est une blessure
•
Un
trauma
est
une
blessure
• Le traumatisme psychique = perturbation de
l
’
équilibre psychique liée à un évènement
l
équilibre
psychique
,
liée
à
un
évènement
déterminé
Nti d t ti hi
li ité à
•
N
o
ti
on
d
e
t
rauma
ti
sme psyc
hi
que
li
m
ité
e
à
:
- la survenue brutale
- d ’un évènement violent inhabituel
- susceptible de créer chez un individu un
bouleversement momentané ou durable dans
son organisation psychique
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
1
/
73
100%