UE2_Cappellen_TD_Pathologies_des_tumeurs_1

UE2 – TD Pathologies des tumeurs
Date : 04/11/2015 Plage horaire : 16H15-18H15
Promotion 2015/2016 Enseignant : David Cappellen
Ronéistes :
OMARJEE Mohammad
RADJABALY Kayyum
I.
Cas 1 : Lésions précancéreuses, cancer débutant et phase d’extension
locale
II.
Cas 2 : Phase d’extension générale des cancers
III.
Cas 3 : Adénopathie tumorales : prise en charge pathologique et
moléculaire
1)Cas 1 : Cancérogénèse ORL : lésions précancéreuses, cancer débutant et
phase d’extension
1) 1ère Consultation
- Louis, 58 ans, consulte son dentiste pour soins dentaires
- Antécédents :
- hypertension artérielle traitée
- tabagisme : 45 paquets années (beaucoup)
- consommation d’alcool : 1/ de vin par jour depuis 20 ans (consommation importante)
A) Examen clinique
- Mauvais état dentaire
- Lésions endo-buccales de la muqueuse jugale et du sillon glosso-amygdalien
- Pas de ganglions palpables au niveau cervical
On observe une lésion blanchâtre, opaque, avec un aspect craquelé. Il n’y a ni région « dure », ni
saignement
QCM 1 : Quel diagnostique peut-on faire en 1er lieu pour cette lésion ? (choix simple)
- Infection mitotique
- Métastase
- Lésion traumatique
- Lésion précancéreuse
-Cancer ORL invasif

Il s’agit d’une lésion précancéreuse. L’épithélium buccal est de type malpighien non kératinisé, il est
normalement rose et brillant.
Ce type de lésion est donc dénommé Leucokératose : « leuco » évoque la couleur blanche, « kératose »
signifie qu’il y’a un début de métaplasie avec une kératinisation.
Leucokératose : Lésion épithéliale malpighienne précancéreuse de la muqueuse ORL, favorisée par le
terrain alcool-tabagique
Comment confirmer ce diagnostic ?
B) La biopsie
Une biopsie muqueuse est réalisée, au niveau des lésions observées et accessibles, pour un examen
anatomopathologique. On réalise souvent des examens peu invasifs en premier lieu : il se pourrait
effectivement ici qu’on ait le même type de lésion plus bas dans les voies ORL, mais on ne fera pas de
biopsies à ce niveau.
Le diagnostic anatomopathologique révèle une leucokératose + dysplasie légère (zone jugale et sillon
glosso-amygdalien)
Voici une coupe d’un épithélium malpighien
non kératinisé normale. Il est pluristratifié,
la couche superficielle possède un aspect
pavimenteux, mais il n’est pas kératinisé
Hyperkératose Acanthose
On observe ici une acanthose (épaississement du
corps muqueux de malpighi) Est également visible une couche granuleuse, et une lame de cellule
desquamante avec un aspect kératinisé
Cependant, on note que l’architecture est conservée, il y’a persistance d’une maturation malpighienne, et
les atypies cytologiques sont inexistantes.
On est face à une métaplasie : l’épithélium malpighien normalement non kératinisé, le devient.
Voyons de plus près cette biopsie
On observe des désorganisations architecturales mineures, ainsi que des anomalies cytologiques : cellules
en métaphases et mitoses dans le tiers inférieur du revêtement
Il s’agit donc d’une dysplasie légère

QCM 2 : Quelles sont les facteurs de risque du p’tit Louis ?
- Hypertension artérielle traitée
- L’alcool
- Autre ?
- Tabagisme (45PA)
- Mauvais état dentaire
Tout est ici facteur de risque hormis l’hypertension artérielle traitée.
Le tabagisme, de par sa teneur en goudron (hydrocarbures polycycliques), est évidemment carcinogène.
L’alcool aura le fabuleux don de causer des inflammations, surtout s’il entre en contact avec une muqueuse
irritée : soir par la chaleur (association café-calva), soit chez ce patient par le tabac.
Le mauvais état dentaire entraine lui aussi des phénomènes inflammatoires.
L’autre facteur de risque important est l’infection aux papillomavirus oncogènes (HPV 16-18), ces deniers
n’étant pas uniquement réservée à la muqueuse vaginale.
C) Les mécanismes de carcinogénèse liée à une infection par le HPV
La protéine pRB ou encore protéine du rétinoblastome exerce un contrôle négatif sur le cycle cellulaire. E6
et E7 peuvent aussi se lier de la même façon à p53.
pRB a deux rôles : piéger le facteur de transcription E2F et agir sur la chromatine : il réprime l’expression de
p16, qui est un inhibiteur des complexes cyclines-CDK.
P16 intervient en fin de cycle afin d’éteindre les complexes cycline-CDK
En situation physiologique, lors du cycle, les complexes cyclines-CDK phosphorylent pRB, qui devient
inactive, ce qui favorise l’entrée en phase S du cycle.
N’importe quelle mutation dans ce mécanisme suffit en général à déréguler E2F et p16.
Une mutation, sur une cycline provoquera par exemple son association seule, sans CDK avec pRB. Si une
cycline est amplifiée, il y’aura également liaison à pRB. Si pRB lui-même est muté, alors il y’a passage en
phase S. Si p16 est muté, elle n’assurera plus son rôle d’extinction des cyclines CDK.
En cas d’infection par le HPV oncogène, l’oncoprotéine virale E6 (non représentée ici) et E7 se lient à pRB,
un gène suppresseur de tumeur, et l’inactivent.
pRB ne peut plus se lier au facteur de transcription E2F. Ce dernier va déclencher la progression du cycle
cellulaire, ainsi qu’une réplication cellulaire incontrôlée, associée à une surexpression de la protéine p16
dans les cellules malpighiennes et cancéreuses. .

P16 est un gène suppresseur de tumeur, très important, pouvant entrainer la senescence des cellules. Il est
inactif à l’état normal. Il s’active en cas de stress infectieux comme expliqué plus haut.
Fait particulier : contrairement à un gène suppresseur de tumeur classique qui est actif dans une cellule
normale et inactivé dans une cellule cancéreuse, p16 lui sera actif que si agression il y’a
D)Les méthodes diagnostiques in situ de mise en évidence (de façon directe ou indirecte) d’une
infection à HPV oncogène
- Immunohistochimie de p16 (indirect) : on n’est pas certain que ce soit HPV : cela peut être la
conséquence d’une mutation de RB…
- Hybridation in situ en sonde froide (sonde ADN) : plusieurs sondes se liant à plusieurs virus sont
utilisés, il n’y a donc pas encore d’information précise sur le type de virus
- PCR à partir d’ADN : amorces spécifiques d’un HPV : diagnostic sur
A : HIS
C : IHC p16
E) Conseils donnés à Louis et chirurgie réalisée
- Suppression des facteurs de risques irritatifs/carcinogènes : arrêter la picole et la fumette, soins
dentaires
- Exérèse chirurgicale des lésions dysplasiques + examen anatomopathologique
- Surveillance clinique rapprochée par un médecin spécialiste
- Si doute lors de la surveillance, biopsies
QCM 3 : Pourquoi ces conseils ?
- Risque de transformation cancéreuse
- Risque de troubles de la déglutition - Risque de métastase hépatique
- Risque de développer d’autres lésions identiques des VADS
- Régression possible des lésions après suppression des facteurs de risques

Louis a une métaplasie/dysplasie légère, ce qui peut être réversible en supprimant les facteurs de risques,
mais qui a également un risque (sérieux) de développer d’autres lésions identiques au niveau des VADS
(voies aérodigestives supérieures), ce qu’on appelle un effet de champ. Cet effet est valable quel que soit
l’organe (vessie…) : plusieurs foyers sont atteints, mais non vus car non explorés.
Le risque de transformation cancéreuse est lui aussi présent.
Le stade de dysplasie est encore précoce pour envisager des métastases hépatiques, de même que le lieu de
l’atteinte (la joue) ne pourra pas causer de troubles de la déglutition à ce stade.
2)Louis disparait de la nature, et refait surface 2 ans plus tard
A)Visite chez le médecin traitant
Louis se plaint d’otalgies (douleurs des oreilles) droites et d’odynophagies (difficulté à déglutir) qui
s’accentuent depuis 2 mois. Depuis 15 jours il ouvre moins la bouche, et a perdu 6 kg.
QCM 4 : Que faut ’il craindre ?
- Leucokératose
- Leucokératose avec dysplasie
- Cancer de l’oropharynx
- Angine
- Otite
Il s’agit bien sûr d’un cancer de l’oropharynx.
Le patient bénéficie gracieusement d’un examen clinique des VADS, ainsi qu’une palpation des aires
ganglionnaires cervicales.
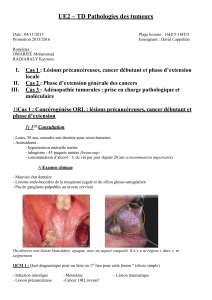
On voit ici une lésion indurée et infiltrante de la région
amygdalienne.
Il y’a des ulcérations ainsi que de la nécroses : « C’est pas joli
joli »
On constate également que Louis pourrait très certainement
figurer dans un spot de prévention contre le délaissement de
l’hygiène buccodentaire.
Il n’y a pas de ganglions cervicaux palpables.
B) Le médecin spécialiste réalise :
- Une évaluation d’extension locorégionale :
- examen clinique +biopsies multiples
- panendoscopie (VADS) sous anesthésie générale
- TDM + IRM
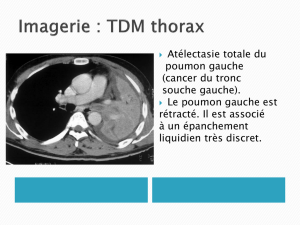
- Un bilan d’extension à distance (TDM thoracique)
- Une évaluation de l’état général et les co-morbidités
Evaluation locorégionale
- Conclusion
- Tumeur amygdale D + pilier postérieur + sillon amygdalogosse + luette
- Aspect ulcéro bourgeonnant
- Taille : 35 mm
- Infiltration de la sous muqueuse
- Pas de ganglions
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
1
/
26
100%