Les soins concertés - CMPA - The Canadian Medical Protective

L’ASSOCIATION CANADIENNE DE PROTECTION MÉDICALE
Les soins concertés :
PERSPECTIVE DE LA RESPONSABILITÉ MÉDICALE

Depuis longtemps, les professionnels de la santé collaborent à la
prestation de soins de santé durables et de qualité qu’ils dispensent
aux Canadiens en faisant un emploi judicieux des ressources
disponibles. Toutefois, comme la demande en soins de santé
augmente, de nouveaux modèles font l’objet d’études. Les soins
sont de plus en plus prodigués par des équipes dont les membres
travaillent de concert, et font appel aux compétences du
professionnel de la santé le mieux qualifié pour les soins requis. Ce
nouveau modèle de prestation offre la possibilité d’obtenir de
meilleurs résultats pour les patients et d’améliorer l’efficience du
système dans son ensemble.
Du point de vue de la sécurité des patients, une équipe bien rôdée
est apte à prodiguer des soins de qualité supérieure. Par contre,
une équipe qui fonctionne mal, surtout sur le plan de la
communication, ne peut qu’accroître les risques pour la sécurité
des patients.
Cependant, pour que les soins concertés soient efficaces et que
leurs objectifs puissent être atteints, il faut mitiger les risques pour
les patients et aborder les questions de responsabilité civile et de
responsabilisation des professionnels de la santé.
Ce document cerne les risques médico-légaux potentiels et propose
des solutions visant à mitiger ces risques. Il aborde également les
préoccupations relatives à la responsabilité civile et à la
responsabilisation qui, non réglées, pourraient nuire à l’atteinte des
objectifs des soins concertés. Les pratiques en équipe ont en effet
plus de chances de réussir si les intérêts des patients, des
professionnels de la santé et du système dans son ensemble sont
bien protégés.
Introduction
Les soins concertés pourraient représenter un élément important d’une solution

PERSPECTIVE DE LA RESPONSABILITÉ MÉDICALE
Les soins concertés :i
DÉFINITION
De nombreuses définitions sont couramment
employées pour décrire les pratiques dans le cadre
desquelles des professionnels de la santé
travaillent ensemble pour prodiguer des soins.
« Soins concertés » semble être l’appellation la plus
courante, mais on emploie également de façon
interchangeable les expressions « soins
multidisciplinaires », « soins interprofessionnels »,
« soins partagés » ou « soins en équipe ».
Le Projet pour l’amélioration de la collaboration
interdisciplinaire dans les soins de santé
primaires (ACIS)1en présente la
définition suivante :
« La collaboration interdisciplinaire réfère à
l’interaction positive de deux ou plusieurs
professionnels de la santé qui offrent leurs
compétences et connaissances uniques pour
aider les patients/clients et leur famille à
prendre des décisions concernant leur santé. »
AVANTAGES DES SOINS
CONCERTÉS
Les défenseurs des soins concertés ont identifié
plusieurs avantages possibles à cette méthode de
travail. Bien qu’il n’y ait pas suffisamment de
preuves à l’appui de toutes leurs affirmations,
un bon nombre de ces avantages pourraient être
réalisables. Deux des objectifs les plus
importants des soins concertés comprennent :
l’optimisation de l’accès des Canadiens aux
compétences et habiletés d’une gamme élaborée
de professionnels de la santé, ainsi que
l’amélioration des soins primaires et même des
soins de santé spécialisés, en encourageant
davantage et en facilitant la promotion de la
santé et la prévention de la maladie.
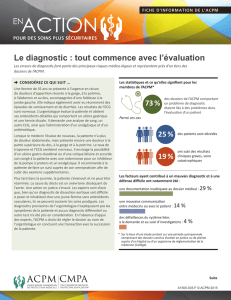
La grave pénurie actuelle et prévue de
professionnels de la santé limite pour le client
l’accès à des soins en temps opportun. Les soins
concertés pourraient représenter une solution
aux pénuries des ressources humaines en santé,
et une façon d’accroître l’accès aux soins et tout
en améliorant la qualité de ceux-ci. Bien que les
pratiques en équipe devraient cibler la meilleure
utilisation possible des ressources humaines en
santé disponibles, elles n’abordent pas les
problèmes de pénuries actuelles et prévues de
médecins, d’infirmières et d’autres
professionnels de la santé. L’ACPM estime que
les soins concertés ne peuvent seuls combler les
lacunes entre l’offre et la demande des
professionnels de la santé. Il est toutefois
possible, en optimisant l’utilisation des
ressources existantes, que les soins concertés
deviennent un élément important d’une
solution plus complète à l’amélioration de
l’accès aux soins pour les patients.
Qu’entend-on par soins concertés?
1 L’Initiative ACIS est administrée par un comité directeur représentant dix associations nationales de soins de santé
(incluant l’Association médicale canadienne et le Collège des médecins de famille du Canada) ainsi que par une coalition de
soins de santé. L’Initiative ACIS est financée par le Fonds pour l’adaptation des soins de santé de Santé Canada. La
définition présentée est tirée des Principes et cadre de la collaboration interdisciplinaire dans les soins de santé primaires.
plus complète à l’amélioration de l’accès aux soins pour les patients. 3

En 2003, le gouvernement fédéral a établi un
fonds quinquennal de 16 milliards de dollars
pour la réforme de la santé. L’un des objectifs de
ce fonds est de veiller à ce que « d’ici 2011, la
moitié des Canadiens et des Canadiennes
auront accès 24 heures par jour et 7 jours par
semaine à des équipes multidisciplinaires ». Bien
que l’on ne sache pas exactement dans quelle
mesure la pratique en équipe se soit implantée,
les preuves existantes suggèrent que, compte
tenu de son taux d’adoption, il sera sûrement
difficile d’atteindre l’objectif visé.
Selon les recherches mandatées par l’Initiative
ACIS, la composition des équipes de soins
concertés dépend du genre de patient et de
l’environnement dans lequel les soins sont
prodigués. Les régions éloignées du Nord et les
communautés autochtones ont une longue
expérience des équipes de soins concertés. Ces
équipes se composent souvent d’une grande
diversité de professionnels et de
paraprofessionnels, incluant des représentants
locaux de la santé communautaire, des
fournisseurs de soins de santé et de services
sociaux, des travailleurs des services à la famille,
des travailleurs de la santé mentale, des
conseillers de personnes en deuil, ainsi que des
guérisseurs traditionnels, des personnes âgées,
des conseillers de bande et des membres du
clergé.
Le Canada n’est pas le seul pays à poursuivre un
modèle d’équipes de soins concertés dans le but
d’améliorer la prestation des soins aux patients.
Divers niveaux de pratiques en équipe sont en
application au Royaume-Uni, aux États-Unis,
en Europe et en Australie. En examinant les
initiatives implantées dans d’autres pays, il
importe de tenir compte des défis que pourrait
comporter le transfert possible de solutions d’un
système à un autre, ces systèmes étant
probablement très différents. Le gouvernement
canadien, ainsi que d’autres autorités en matière
de soins de santé devraient surveiller activement
l’expérience des autres pays, tout en demeurant
prudents vis-à-vis l’adoption d’éléments qui
pourraient ne pas bien s’imbriquer dans le
système canadien en général.
Situation actuelle
Pour l’ACPM, il est essentiel dans le travail d’équipe que

PERSPECTIVE DE LA RESPONSABILITÉ MÉDICALE
Les soins concertés :i
Il est inévitable que, lorsque des personnes sont
amenées à travailler en équipe, des questions se
posent sur la coordination des soins et la
direction de l’équipe. Bien que chacun
reconnaisse l’importance d’une communication
efficace et efficiente entre tous les membres de
l’équipe, certains font valoir qu’en bout de ligne,
un seul professionnel devrait être responsable de
toutes les décisions et actions cliniques, et qu’en
toute probabilité, ce chef d’équipe serait le
médecin dans le cas de soins à un patient.
D’autres estiment qu’il n’est pas nécessaire
d’avoir de « chef d’équipe », et que, chaque
membre du groupe oeuvrant dans les limites du
champ d’exercice de sa propre profession, c’est
l’équipe dans son ensemble qui prodigue des
soins et partage collectivement la responsabilité
des résultats. Un troisième point de vue veut que
les professionnels de la santé autorisés par leur
organisme de réglementation à prodiguer des
soins à titre indépendant assument la
responsabilité, et par conséquent, l’imputabilité
des décisions de santé qu’ils ont prises
séparément. Le médecin, par exemple, ne verrait
sa responsabilité engagée que s’il a été consulté.
Cette discussion soulève des points importants
concernant la direction des soins, la délégation et
la supervision des actes médicaux, la
responsabilisation et la responsabilité civile, ainsi
que la compréhension du patient en ce qui a trait
à l’approche des soins adoptée par l’équipe. Les
équipes qui ne peuvent répondre aux questions
suivantes pourraient entraîner des risques
cliniques considérables pour leurs patients et
exposer individuellement les soignants à des
risques médico-légaux accrus :
• Quels sont les résultats cliniques visés par
l’équipe?
• Le patient demeure-t-il membre à part
entière, sinon membre pivot de l’équipe?
• Existe-t-il un cadre solide de politiques et de
procédures pour définir et appuyer le
fonctionnement de l’équipe?
• L’équipe dispose-t-elle de ressources
suffisantes pour lui permettre d’atteindre les
résultats cliniques voulus?
• Existe-t-il des mécanismes d’assurance de la
qualité pour surveiller le fonctionnement de
l’équipe et les résultats cliniques?
• Les rôles et responsabilités de chaque membre
de l’équipe sont-ils clairement définis, sont-ils
fondés sur le champ d’exercice ainsi que sur
les connaissances, les compétences et les
habiletés de chaque personne?
• Chaque membre de l’équipe connaît-il son
rôle ainsi que le rôle des autres membres
de l’équipe?
• Comment seront prises les décisions
cliniques?Qui aura la responsabilité des
décisions en matière de prestation des soins
et, par conséquent, à qui ces décisions seront-
elles imputables?
• Comment l’équipe pourra-t-elle gérer les
attentes et répondre aux préoccupations
des patients?
• Qui sera chargé de la coordination des soins,
de la gestion de l’équipe et de la mise en place
de communications efficientes et efficaces
entre les membres de l’équipe et entre les
diverses équipes?
Pour l’ACPM, il est essentiel dans le travail
d’équipe que les responsabilités et la ligne
d’imputabilité soient claires afin que tous les
professionnels puissent promouvoir la sécurité
des patients, réduire le risque de problèmes
médico-légaux et prévoir des documents
auxquels se référer en cas de problèmes. Les
membres de l’équipe doivent s’entendre sur
leurs relations, leurs rôles et leurs
responsabilités. Il est nécessaire d’établir un
cadre de politiques et de procédures définissant
et décrivant le fonctionnement de l’équipe de
soins concertés.
Responsabilisation dans les soins concertés
les responsabilités et la ligne d’imputabilité soient claires 5
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
1
/
17
100%