Améliorer la qualité du système de santé et maîtriser les - Fhp-MCO

Améliorer la qualité du système
de santé et maîtriser les dépenses
Propositions de l’Assurance Maladie pour 2017

2
Sommaire
Liste des propositions ............................................................................................................................................ 4
Introduction ........................................................................................................................................................... 6
Partie 1 - Les déterminants de la croissance des dépenses : une analyse médicalisée ..................................... 9
1. Quelles sont les pathologies prises en charge et à quel coût ? ................................................................... 10
2. Quels facteurs d’évolution des dépenses par pathologie ? ........................................................................ 18
2.1 Des dynamiques contrastées .................................................................................................................. 18
2.2 Les dynamiques de croissance de quelques pathologies ...................................................................... 22
Partie 2 - Les actions de gestion du risque pour assurer le respect de l’ONDAM 2017 ................................... 38
1. Améliorer la pertinence et le bon usage des soins ..................................................................................... 40
1.1 Les actions d’accompagnement des professionnels de santé ............................................................. 40
1.2 La prescription médicamenteuse ............................................................................................................ 41
1.3 Les arrêts de travail ................................................................................................................................. 45
1.4 Les actions sur les transports ................................................................................................................. 49
1.5 Les actes diagnostiques et thérapeutiques ............................................................................................ 51
2. Prendre le virage ambulatoire ......................................................................................................................52
2.1 Le déploiement de PRADO ......................................................................................................................52
2.2 la MSAP chirurgie ambulatoire ............................................................................................................... 54
2.3 La MSAP SSR ....................................................................................................................................... 55
3. L’efficience de la dépense hospitalière ....................................................................................................... 55
4. Poursuivre les efforts sur les prix des médicaments ou des dispositifs médicaux et sur l’adoption des
génériques ............................................................................................................................................................ 56
4.1 Les prix des médicaments ...................................................................................................................... 56
4.2 La diffusion des génériques ............................................................................................................... 58
5. Récapitulatif des économies attendues ...................................................................................................... 61

3
Partie 3 – Propositions complémentaires pour accroître la qualité et l’efficience du système de soins à
court et moyen terme ......................................................................................................................................... 62
1. Agir sur les facteurs de risque pour prévenir les pathologies ou leur aggravation .................................. 63
1.1 Retour sur les propositions d’expérimentations concernant le surpoids et l’obésité et les
complications associées .................................................................................................................................. 63
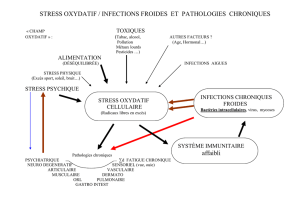
1.2 La lutte contre le tabagisme ................................................................................................................... 64
2. Optimiser les parcours de prévention et de soins ...................................................................................... 79
2.1 La lombalgie commune : éviter la chronicisation .................................................................................. 79
2.2 La prise en charge des affections des tendons de l’épaule .................................................................. 89
2.3 La BPCO : améliorer la détection précoce ......................................................................................... 95
3. Développer des prises en charge adaptées pour les patients les plus complexes ..................................100
3.1 Les malades chroniques à haut risque : l’exemple du pied diabétique ...............................................100
3.2 Les personnes âgées en EHPAD .......................................................................................................109
4. Promouvoir des modes de rémunération incitant à la qualité et à l’efficience ....................................... 123
4.1 La radiothérapie ................................................................................................................................ 123
4.2 La réhabilitation améliorée après chirurgie ..................................................................................... 136
4.3 Les forfaits par épisode de soins : retour sur l’expérience du modèle Orthochoice en Suède ..... 145
5. Réguler l’offre de soins ............................................................................................................................... 150
5.1 Les dispositifs médicaux de la LPP, un secteur mal connu et faiblement régulé ............................... 150
5.2 La régulation démographique des masseurs-kinésithérapeutes libéraux ...................................... 164
5.3 La biologie : des restructurations en cours, une réflexion globale à développer ..........................169
Annexe 1 – Suivi de la mise en œuvre des propositions pour 2016 .................................................................. 187
Annexe 2 – Bilan des négociations entre l’UNCAM et les professionnels de santé ........................................ 195
Annexe 3 – La rémunération sur objectifs de santé publique (ROSP) quatre ans après ............................... 206

4
Liste des propositions
Proposition 1 – Conforter le médecin traitant dans son rôle de premier conseiller anti-tabac en incluant
cette thématique dans la ROSP
Proposition 2 – Etendre la prise en charge des substituts nicotiniques
Proposition 3 – Lancer le programme de e-coaching conjoint avec Santé Publique France, en promouvoir
activement l’utilisation, le faire évoluer en fonction des évaluations
Proposition 4 – Lancer conjointement avec Santé Publique France et en articulation avec le PNRT un
programme de recherche - action permettant de tester des interventions destinées à réduire les inégalités
sociales de santé liées au tabagisme
Proposition 5 - Mettre en place un ensemble d’actions pour améliorer le parcours de soins des patients
lombalgiques et prévenir la désinsertion sociale et professionnelle
Proposition 6 – Dans la prise en charge chirurgicale des lésions de l’épaule, préciser les référentiels et les
diffuser auprès des professionnels et des patients
Proposition 7 – Mettre en place dans deux à trois départements un programme pilote pour favoriser la
détection et la prise en charge précoce de la BPCO et l’évaluer en vue d’une généralisation
Proposition 8 - Poursuivre les actions pour améliorer la prise en compte du risque podologique par les
professionnels et les patients
Proposition 9 - Développer une filière ambulatoire et hospitalière spécifique pour les patients à très haut
risque ou avec plaie du pied avec un maillage territorial
Proposition 10 - Mieux organiser la prise en charge des patients à très haut risque podologique en cas
d’hospitalisation et assurer la continuité de soins spécialisés en sortie d’hospitalisation
Proposition 11 – Modifier le cadre réglementaire et préciser les modalités de l’intervention de l’HAD en
EHPAD pour favoriser son développement
Proposition 12 : Envisager les modalités de mise en place et de financement d’une «transmission
structurée» entre praticiens lors de l’entrée en EHPAD d’un résident qui change de médecin traitant
Proposition 13 : Développer de nouveaux indicateurs de qualité de prise en charge en EHPAD en
utilisant les possibilités offertes par la base Resid-EHPAD
Proposition 14 – Mettre en œuvre une réforme de la tarification de la radiothérapie libérale fondée sur
des forfaits différenciés par technique
Proposition 15 – Promouvoir les machines polyvalentes pour la RCMI et la radiothérapie en conditions
stéréotaxiques
Proposition 16 – Favoriser les regroupements de centres libéraux de radiothérapie pour accroître le
nombre d’accélérateurs par centre et envisager que les centres libéraux acquièrent le statut
d’établissement de santé

5
Proposition 17 – Mettre en place une expérimentation de rémunération forfaitaire tenant compte de la
performance pour la réhabilitation améliorée après chirurgie en orthopédie (chirurgie du genou et de la
hanche)
Proposition 18 – Renforcer la connaissance et la pertinence des prescriptions de dispositifs et
prestations inscrits à la LPP
Proposition 19 – Accroître la qualité des prestations inscrites à la LPP fournies sur l’ensemble du
territoire par la transparence et par des modes de rémunérations prenant en compte cette qualité
Proposition 20 – Sécuriser les fondements de la doctrine du CEPS par une assise législative et
réglementaire pour favoriser les baisses de prix sur le secteur de la LPP
Proposition 21 – Pour les dispositifs médicaux et prestations utilisés sur le long terme par les patients,
étudier les modes de tarification alternatifs à la location
Proposition 22 – Améliorer la transparence des mécanismes incitatifs sur les achats de dispositifs
médicaux inscrits sur la liste en sus
Proposition 23 – Mettre en place la régulation démographique des masseurs kinésithérapeutes libéraux
Proposition 24 – Mettre en œuvre une nomenclature plus fine et plus traçante des actes de masso-
kinésithérapie pour permettre une meilleure compréhension des activités
Proposition 25 – Poursuivre les gains de productivité dans le secteur libéral de biologie médicale afin de
pouvoir intégrer les actes innovants tout en maîtrisant les dépenses
Proposition 26 – Favoriser la restructuration de l'offre hospitalière de biologie
Proposition 27 – Promouvoir une approche transversale de ce secteur permettant d’optimiser
l’ensemble de l’activité de biologie
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
 89
89
 90
90
 91
91
 92
92
 93
93
 94
94
 95
95
 96
96
 97
97
 98
98
 99
99
 100
100
 101
101
 102
102
 103
103
 104
104
 105
105
 106
106
 107
107
 108
108
 109
109
 110
110
 111
111
 112
112
 113
113
 114
114
 115
115
 116
116
 117
117
 118
118
 119
119
 120
120
 121
121
 122
122
 123
123
 124
124
 125
125
 126
126
 127
127
 128
128
 129
129
 130
130
 131
131
 132
132
 133
133
 134
134
 135
135
 136
136
 137
137
 138
138
 139
139
 140
140
 141
141
 142
142
 143
143
 144
144
 145
145
 146
146
 147
147
 148
148
 149
149
 150
150
 151
151
 152
152
 153
153
 154
154
 155
155
 156
156
 157
157
 158
158
 159
159
 160
160
 161
161
 162
162
 163
163
 164
164
 165
165
 166
166
 167
167
 168
168
 169
169
 170
170
 171
171
 172
172
 173
173
 174
174
 175
175
 176
176
 177
177
 178
178
 179
179
 180
180
 181
181
 182
182
 183
183
 184
184
 185
185
 186
186
 187
187
 188
188
 189
189
 190
190
 191
191
 192
192
 193
193
 194
194
 195
195
 196
196
 197
197
 198
198
 199
199
 200
200
 201
201
 202
202
 203
203
 204
204
 205
205
 206
206
 207
207
 208
208
 209
209
 210
210
 211
211
 212
212
 213
213
 214
214
 215
215
 216
216
 217
217
 218
218
 219
219
 220
220
 221
221
 222
222
 223
223
 224
224
1
/
224
100%