Les Keratites Stromales Amib

Revue SOAO - N° 02 - 2008, pp. 20-24
F. COULIBALY et al.
20
Les keratites stromaLes amibiennes : epidemioLogie
actueLLe et facteurs pronostiques de 8 patients.
THE STROMALES AMOEBIC KERATITIS: EPIDEMIOLOGY
AND PROGNOSTIC FACTORS OF 8 PATIENTS.
F. COULIBALY, AK. SENAN, K. GBE, A. OUATTARA, A. FANNY
Service Ophtalmologie du CHU de Treichville
Correspondance : F. COULIBALY.
Service Ophtalmologie, CHU de Treichville
11 BP. 766 Abidjan 11 / Email. [email protected]
Revue SOAO N° 02- 2008, pp. 20-24
© EDUCI 2008
resume
Introduction : La précocité de la prise en charge des
kératites amibiennes conditionne le pronostic visuel nal.
Le but de ce travail a été d’étudier les kératites stromales
amibiennes prises en charge en urgence ophtalmologique,
an de préciser l’incidence et les facteurs conduisant
encore à cette complication grave.
Patients et Méthodes : Tous les cas de kératite
stromale amibienne confirmés par un examen
parasitologique et pris en charge dans le service
des urgences entre Janvier et Décembre 2002 ont
été recensés. Durant cette période, 8 patients ont
été diagnostiqués. Leurs caractéristiques générales,
biomicroscopiques, thérapeutiques et évolutives ont
été relevées
Résultats : Tous les patients consultaient pour un
second ou troisième avis.Un seul n’était pas porteur de
lentilles de contact souples. Six patients présentaient
un abcès bactérien associé. L’infiltrat annulaire
amibien typique n’a été observé qu’une seule fois. Trois
patients ont reçu un traitement anti-amibien efcace
dans les 15 jours suivant les premiers symptômes et 5
seulement un mois après.Une kératoplastie à chaud a
été nécessaire chez l’un des patients.L’acuité visuelle
(AV) nale était inférieure à 5/10 dans tous les cas.
Les patients traités dans les 15 premiers jours avaient
la meilleure AV nale.
Conclusion : Le pronostic nal est fonction de la
précocité du traitement anti-amibien. La gravité de
cette affection justie un traitement probabiliste anti-
amibien efcace en cas de doute diagnostic.
mots-cles: keratite stromale amibes- epidemiologie -
p r o n o s t i c v i s u e l ,
SUMMARY
Introduction : The precocity of the management of
amoebic keratitis conditions the nal visual prognosis.
The aim of this work was to study amoebic stromal
keratitis management in ophthalmology emergency in
order to specify the incidence and factors still leading
to this serious complication.
Patients and methods : All the cases of amoebic
stromal keratitis conrmed by a parasitological exa-
mination and managed in the emergency department
between January and December 2002 were recorded.
During this period 8 patients were diagnosed. Their
general, biomicroscopic, therapeutic and evolutional
features were recorded.
Results : All the patients consulted for a second or
third opinion. Only one patient was not carrier of soft
contact lenses. 6 patients presented an associated
bacterial abscess. The typical amoebic annular
inltrate was observed only once. 3 patients received
an effective anti amoebic treatment in the 15 days
following the rst symptoms and only 5 one month
after. Thermokeratoplasty was required in one of the
patients. The nal visual acuity was inferior to 5/10 in
all the cases. Patients treated in the rst fteen days
presented the best nal visual acuity.
Conclusion : The nal visual prognosis depends on
the precocity of the anti-amoebic treatment. The gravity
of this disease justies a presumptive effective anti-
amoebic treatment in case of diagnostic doubt.
k e y w o r d s : s t r o m a l k e r a t i t i s – a m o e b a – e p i d e m i o l o g y -
v i s u a l p r o g n o s i s .

Revue SOAO - N° 02 - 2008, pp. 20-24
21
Les kératites stromales amibiennes : Epidémiologie actuelle et facteurs pronostiques ...
introduction
Les kératites amibiennes résultent de
l’infestation cornéenne par des protozoaires
libres du genre Acanthamoeba. Elles
constituent une importante cause de kératite
pouvant entraîner une grave perte visuelle
dans plus de 15% des cas1,2.
Les lésions stromales cornéennes
surviennent à un stade évolué de l’infestation
mais peuvent évoluer en elles-mêmes
rapidement.Leur évolution ultime se fait
vers la perforation cornéenne, l’infestation
panophtalmique et peut initier une amibiase
neuro-encéphalique1.
En dehors des infiltrats radiaires
pathognomoniques de la présence
de l’Acanthamoeba,divers aspects
cliniques peuvent s’observer : Infiltrat
central disciforme,œdème stromal,abcès
cornéen,ulcère isolé,infiltration stromale
non spécique et trompeuse.Le diagnostic
clinique est délicat car la confusion peut se
faire avec les autres atteintes infectieuses
du stroma cornéen comme la kératite virale
disciforme,mycosique ou bactérienne3,4,5 ce
qui retarde le diagnostic,augmente la sévérité
de l’infestation amibienne et assombrit le
pronostic nal6,7.
Il existe un lien entre le délai du diagnostic
et la réussite du traitement antiamibien8,9.
Nous présentons dans cette étude, huit
(08) cas consécutifs de kératite amibienne
avec atteinte stromale profonde, pris en
charge dans le service d’ophtalmologie de
l’Hôtel Dieu de Paris an de préciser l’inci-
dence de cette complication infectieuse et les
facteurs y conduisant.
i. patients et méthodes
Nous avons analysé rétrospectivement
les dossiers de 8 patients (8 yeux).Tous les
patients présentaient une kératite stromale
amibienne confirmée par un examen
ophtalmologique et parasitologique. Aucun
cas de kératite bilatérale n’a été relevé.
Nous avons recueilli pour chaque patient
les données épidémiologiques, l’œil atteint,
les facteurs de risque retrouvés, le délai
entre le début des symptômes et la suspicion
du diagnostic, les lésions cornéennes et les
lésions associées, les examens de laboratoire
effectués, les traitements reçus, les acuité
visuelles (AV) initiale et nale.
Le diagnostic parasitologique pour être
positif devait objectiver la présence d’amibes
en quantité importante sur les prélèvements
réalisés : Lentilles de contact, boîtiers de
lentilles, grattages profonds cornéens,
biopsies cornéennes. La recherche d’infection
bactérienne avait été systématiquement
réalisée sur les prélèvements à l’examen
direct et à la culture sur gélose au sang et
gélose chocolat.
L’association à une infection bactérienne
a été retrouvée dans 3 cas.
Les bactéries isolées étaient Corynebacté-
rium accolens, Pseudomonas aéroginosa et
Escherichia coli.
Notre échantillon était composé de 6
femmes et 2 hommes.
ii. resuLtats
Parmi les 72246 patients qui ont consultés
aux urgences ophtalmologiques pendant la
période d’étude, 23 ont été traités pour kératite
d’origine amibienne et les prélèvements
parasitologiques de seulement 8 kératites
stromales ont été positifs.
L’incidence de la kéératite stromale ami-
bienne prouvée pourrait donc être évaluée à
1 cas pour 100.000 consultants.
L’âge des patients était de 26 à 77 avec
une moyenne de 44,77 ans.
Concernant les facteurs de risque, sept
patients étaient porteurs de lentilles de
contact souples hydrophiles. Un mauvais
entretien des lentilles était retrouvé chez
5 d’entre eux. Trois de ces patiens se
baignaient en piscine ou en mer avec leur
lentilles jetables, deux les gardaient au-delà
de la période recommandée. Un patient
n’était pas porteur de lentille et ne présentait
pas de traumatisme cornéen.
Le délai entre les premiers symptômes et
le diagnostic était en moyenne de 64 jours,
allant de 8 jours à 8 mois.

Revue SOAO - N° 02 - 2008, pp. 20-24
F. COULIBALY et al.
22
Dans trois cas, le diagnostic a été suspecté
dans le premier mois et après huit mois de
traitement itératif d’une kératite mycosique.
Pour aucun patient l’origine amibienne de la
kératite stromale n’a été suspectée d’emblée.
Une kératite d’origine virale, bactérienne
ou mycosique était évoquée en première in-
tention sans autre investigation. Une prise en
charge d’une kératite herpétique a été initia-
lement instaurée chez tous les patients sur
une période allant de 8 à 60 jours (moyenne
25 jours).
Au point de vue de la symptomatologie, tous
les patients présentaient une photophobie,
un larmoiement et une douleur oculaire
d’intensité variable toujours associés à une
baisse de l’acuité visuelle.
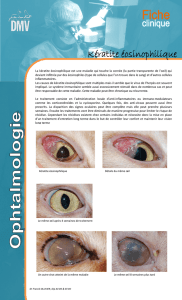
Au plan clinique, tous les patients
présentaient un important inltrat stromal.
Six avaient un abcès microbien associé. Un
seul patient avait une inltration annulaire
évocatrice de kératite amibienne. Il existait
une forte réaction inammatoire de chambre
antérieure chez 6 patients avec la présence
d’un hypopion chez deux d’entre eux.
Le diagnostic a été conrmé dans tous les
cas par l’isolement d’Acanthamoeba spécies à
l’examen parasitologique des prélèvements.
Les lentilles étaient infestées dans 3 cas
sur 4 analysées².
La biopsie cornéenne a été réalisée dans
7 cas, isolant l’amibe directement au niveau
cornéen dans 6 cas.
Un traitement local antiamibien a été
introduit immédiatement dès la suspicion
du diagnostic. Une association de 2 collyres
antiamibiens était alors prescrite.
Les collyres étaient administrés à des doses
horaires jour et nuit en traitement initial
intensif pendant 2 à 3 jours. La fréquence
d’administration était ensuite réduite en
fonction de la réponse clinique an de limiter
la toxicité intrinsèque des collyres.
Les principaux antiamibiens utilisés étaient
la Propamidine, la Polyhexaméthylbiguanide
(PHMB), l’hexamidine et la néomycine.
Une antibiothérapie locale adaptée à
l’antibiogramme était associée en cas de
co-infection, de même qu’un traitement
antalgique oral et une cycloplégie.
Chaque patient a reçu un traitement local
antiamibien sur une période moyenne de 7
mois (minimum 4 mois, maximum 14 mois).
4 patients ont reçu une bithérapie et 4
autres une trithérapie. Il n’a pas été associé
de traitement antiamibien par voie générale.
Une kératoplastie transxiante à chaud a
été réalisée en raison du risque imminent
de perforation cornéenne chez un patient
qui présentait un abcès cornéen central avec
un important amincissement stromal et un
descemétocèle.
Chez 4 patients, la survenue d’un ulcère
cornéen trophique non surinfecté a nécessité
une tarsorraphie pour permettre la cicatrisation.
Dans 2 cas, l’évolution a été marquée par la
survenue d’une néovascularisation périhérique
avec fond de conjonctivalisation sur 360° et
bouchon nécrotique central de la cornée.
Tous les patients ont été hospitalisés pour
une durée moyenne de 7 jours (6 à 12 jours).
Après un suivi compris entre 4 et 14
mois sous traitement, l’acuité visuelle s’est
améliorée dans 5 cas. L’acuité visuelle nale
était inférieure ou égale à 5/10. Les patients
traités précocémént (dans les 15 premiers jours)
avaient les meilleurs acuités visuelles nales.
L’acuité visuelle de l’œil greffé était à 12
mois de 2/10.
discussion
La kératite amibienne constitue une rare
cause d’infection cornéenne avec 1 cas pour
30000 porteurs de lentilles de contact10. Ce
chiffre est en expansion compte tenu du
nombre croissant de porteurs de lentilles
cornéennes souples hydrophiles1,11.
Dans notre étude nous avons recensé 8
partients présentant une kératite stromale
amibienne, soit 2 à 3 cas par an. Le nombre
restreint de nos patients sous estime
probablement l’incidence de l’affection.De
plus, certaines techniques diagnostiques
d’amplication génomique en PCR (polymérase
chain réaction) ou la microscopie confocale in
vivo qui nous auraient permis de conrmer un
plus grand nombre de kératites amibiennnes
n’ont pas été réalisées.
Le port de lentilles souples hydrophiles
était le principal facteur de risque pour nos
patients (7 patients sur 8).

Revue SOAO - N° 02 - 2008, pp. 20-24
23
Les kératites stromales amibiennes : Epidémiologie actuelle et facteurs pronostiques ...
Les lentilles cornéennes sont encore
responsables de la majorité des kératites
amibiennes malgré la connaissance
maintenant bien établie de ce facteur de risque
majeur et de ses moyens de prévention12,13,14.
La qualité de l’information que le praticien
contactologue délivre au patient reste un
point clef. Le contrôle régulier des patients
porteurs de lentilles de contact souples ainsi
que la vériation de l’hygiène pratiquée restent
indispensables. L’adaptation en lentilles
de contact souples hydrophiles jetables
quotidiennement pourrait théoriquement
limiter les infestations amibiennes.
L’atteinte stromale dans ces 8 cas témoigne
de la sévérité d’évolution de l’infestation
amibienne lorsqu’elle est improprement traitée et
méconnue à son début. La kératonévrite radiaire
signe spécique de la présence d’Acanthamoeba
souvent décrite5,15,16 n’a été observée que chez
un seul patient dont le délai diagnostique était
important au cours de la période étudiée. Son
absence ne doit aucunement remettre en cause
l’étiologie amibienne.
La mauvaise spécicité des signes cliniques
aux différents stades d’évolution rend le
diagnostic clinique difficile. Les causes
fréquentes d’erreurs diagnostiques restent la
kératite herpétique dans les formes débutantes
et la kératite mycosique dans les formes
évoluées car elles prennent elles aussi de
multiples aspects sémiologiques trompeurs17,18.
Un infiltrat stromal est habituellement
observé dans les formes évoluées4,11,12,19. Sa
présence permet d’envisager le diagnostic et
d’entreprendre les investigations utiles à la
recherche d’amibes.
L’examen parasitologique des lentilles
de contact associé à celui des prélèvements
cornéens permettent un diagnostic précoce.
Les amibes peuvent être retrouvées chez 7 à
8% des porteurs de lentilles de contact non
infectés19,20.
La biopsie cornéenne bien réalisée permet
de détecter les amibes dans la majorité des
cas, dans la mesure ou elle ôte une zone de
cornée vouée dans le meilleur des cas à une
cicatrisation opaque néovascularisée, ou le
plus souvent déjà nécrotique. Cette biopsie
fournit un diagnostic de certitude conduisant
à un traitement lourd et elle reste encore
utile, malgré l’avènement d’examens moins
invasifs tels que l’amplication génomique en
PCR21,22,23 ou la microscopie confocale10,11 qui
sont cependant inconstamment indisponibles
et coûteuses.
Un traitement local d’au moins 2
antiamibiens a été institué dès la suspicion du
diagnostic chez tous les patients. L’efcacité
d’une association d’antiamibiens locaux a été
démontrée dans plusieurs études14,24,25. La
PHMB et la propamidine sont les molécules
les plus utilisées. Elles peuvent être associées
soit à l’Hexamidine, soit à la Chlorhexidine,
soit à la Néomycine14,26,27.
La kératoplastie a été réalisée chez un
patient. Elle est souvent nécessaire dans les
formes stromales évoluées à un stade pré-
perforatif pour restaurer une acuité visuelle
acceptable. Cependant, la greffe doit être
réalisée sur un œil non inammatoire an de
réduire le risque de réinfestation parasitaire
du greffon et du rejet précoce1,3.
L’analyse microbiologique et anato-
mopathologique de la cornée prélevée doit
être systématique car elle met en évidence
les kystes amibiens. Il est donc nécessaire
de poursuivre pendant plusieurs mois le
traitement antiamibien local pour éviter des
récidives et le rejet précoce.
Une bonne récupération visuelle est
directement liée à la précocité du diagnostic
et à l’efficacité du traitement. Malgré un
traitement antiamibien approprié, l’acuité
visuelle est restée très altérée dans les cas
diagnostiqués après un mois du début des
symptômes.
Le retard diagnostic est responsable de la
majoration de la charge amibienne tissulaire,
de coinfection microbienne, de résistance
amibienne aux traitements et de perforation
avec ses complications propres ou associées
à la kératoplastie à chaud qui la traite2,12.
concLusion
Les formes stromales sévères des
kératites amibiennnes sont rares. L’errance
diagnostique reste actuellement la cause
principale incriminée dans la survenue de
ces graves complications cornéennes et ce
diagnostic doit être évoqué en l’absence de signe

Revue SOAO - N° 02 - 2008, pp. 20-24
F. COULIBALY et al.
24
orientant devant un abcès cornéen résistant
aux traitements antibiotiques classiques, au
même titre qu’une kératomycose.
Le pronostic visuel nal est fonction de la
précocité d’un traitement amibien efcace.
La gravité de cette affection justifie un
traitement probabiliste anti-amibien efcace
en cas de doute diagnostic.
references
1-Illingworth CD,Cook SD.Acanthamoeba Keratititis,
Surv Ophthalmol 1998,42:493-508
2-RadfordCF,LEHMANOJ, Dart JK. Acanthamoeba
Keratitis: Multicentre Survey in England
1992-6. Br.J.Ophtahlmol 1998; 82:1387-92.
3-Bacon AS, Frazer DG, Dart JK et al. A review
of 72 consecutive cases of Acanthamoeba
Keratitis,1984-1992. Eye 1993;7:719-25.
4-Sharma S, Garg P, Rao GN. Patient characteristics,
diagnosis, and treatment of non-contact
lens related. Acanthamoeba Keratitis. BR J
O p h t h a l m o l 2 0 0 0 ; 8 4 : 1 1 0 8 .
5-Auran JD, Starr MB, Jakobiec FA. Acanthamoeba
Keratitis: a review of the literature. Cornea
1987;6;2-26.
6-Illingworth CD Cook SD, Karabatsas CH, Esaty
DL. Acanthamoeba Keratitis : risk factors and
outcome. BR J Ophtalmol 1995;79:1078-82.
7-Mathers WD, Stuphin JE, Folberg R et
al.Outbreak of Keratitis presumed to be
caused by Acanthamoeba. Am J Ophtalmol
1996;121:129-42.
8-Bacon AS, Dart JK, Fiecker LA, Matheson MM.
Acanthamoeba Keratitis.The value of the early
diagnostic. Ophtalmology.1993;100:1238-
43.
9-D’Aversa G, Stern GA, Driebe WT. Diagnosis and
successful medical treatment of Acanthamoeba
keratitis. Arch Ophtalmol 1995;1113:23.
10-Ledee DR, Hay J, Byers TJ, Seal DV,Kirkness
CM. Acanthamoeba grifni:Molecular charac-
terization of a new corneal pathogen. Invest
Ophtalmol Vis Sci 1996;37:544-50.
11-Chynn EW, Lopez MA, Pavan-Langston D,
Talamo JH. Acanthamoeba keratitis. Contact
lens and non contact lens characteristics.
Ophtalmology 1995;102:1369-73.
12-Cardine S,Bourcier T,Chaumeil C et al. Prise en
charge clinique et pronostic des kératites ami-
biennes. J Fr Ophtalmol 2002 ;25 :1007-13.
13-Schaumberg DA,Snow KK,Dana R.The
epidemic of Acanthamoeba keratitis:where do
we stand? Cornea 1998;17:3-10
14-Kumar R, Lloyd D. Recent advances in
treatement of Acanthamoeba keratitis. Clin
Infect Dis 2002;35:434-41.
15-Moore MB.Acanthamoeba keratitis.Arch
Ophtalmology 1998;106:1181-83.
16-Petit DA,Williamson J,Cabrol GA et al. In vitro
destruction of nerve cell cultures by Acan-
thamoeba spp. Parasitol 1996;82:769-77.
17-Claerhout I,Kestelyn PH.Acanthamoeba
keratitis:a review.Bull soc belge ophtalmol
1999;274:71-82.
18-Tabin G, Taylor H, Snibson G et al. Atypical
presentation of Acanthamoeba keratitis.
Cornea 2001;20:757-59.
19-Devonshire P, Munro FA,Albernethy C,Clark
BJ. Microbial contamination of contact lens
casesin the west of Scotland. Br J Ophtalmolol
1993;77:41-45.
20-Gray TB, Cursons RT, Sherwan JF, Rose
PR. Acanthamoeba, bacterial and fungal
contamination of lens storage cases. Br J
Ophtalmolol 1995;79:601-5.
21-Lehmann OJ,Green SM,Morlet N et al.
Polymerase chain reaction analysis of corneal
epithelial and tear samples in the diagnosis of
Acanthamoeba keratitis. Invest Ophtalmolol
Vis Sci 1998;39:1261-65.
22-Mathers WD,Nelson SE,Lane JL et al. Con rma- Conrma-
tion of confocal microscopy of Acanthamoeba
keratitis using polymerase chain reaction
analysis. Arch Ophtalmolol 2000;118:18-183.
23-Zamfir O, Yera H, Bourcier T, Battelier
L, Dupouy-Camet J, Tourte-Schaeffer C,
Chaumel C. Diagnostic par PCR des hératites à
acamthamoeba spécies; J Fr Ophtalmol.2006;
29, 1034-40
24-Seal D, Hay J, Kirkness C et al. Successful
medical therapy of Acanthamoeba keratitis
with topical chlorhexidine and propamidine.
Eye 1996;10:413-21.
25-Lindquist TD.Treatment of Acanthamoeba
keratitis. Cornea 1998;17:11-6.
26-Hargrave SL,McCulley JP,Husseini Z.
Results of a trial of combined propamidine
isethionate and neomycin therapy for Acan-
thamoeba keratitis.Brolene Study Group.
Ophtalomology 1999;106:952-7.
27-Radford CF,MInassian DC,Dart JK.
Acanthamoeba keratitis in England and
Wales:incidence,outcome,and risk factors. Br
J Ophtalmol 2002;86:536-542.
1
/
5
100%