Techniques en uroradiologie

19/04/17
– 1 – / 18
TE C H N I Q U E S E N U R O R A D I O L O G I E
I. Techniques radiographiques
A. ASP
- Examen rapide, simple, de lecture facile, peu irradiant et peu coûteux.
- Très demandé en pratique courante, mais de moins en moins d’indication en pathologie urologique.
1. Indications
- Suivi de colique néphrotique (notamment pour savoir si le calcul migre, s’il va être évacué)
- Exploration péri-opératoire de lithiase urinaire
- Pyélonéphrite si CPC dilatés en écho (suspicion de calcul) mais le scanner est préconisé
- IR en seconde intention (si dilatation des CPC en échographie et suspicion de calcul)
2. ASP de face : critère de réussite
- Visibilité du pôle supérieur des reins et des 11e côtes jusqu’à leur articulation vertébrale
- Visibilité du bord inférieur de la symphyse pubienne
- Bonne visibilité du bord externe des psoas
- Absence de flou cinétique : netteté des gaz intestinaux
- Cliché centré sur les reins : doit couvrir la région entre les cul-de-sac pleuraux internes et les
crêtes iliaques
3. Opacifications en radiographie
Opacification vasculaire :
- Artériographie (utilisée en radiologie interventionnelle ++)
- Anévrysme, visualisation des sténoses des artères rénales (on utilise le scanner avec PdC pour faire un diagnostic)
Opacification des voies excrétrices :
- Uretères : voie descendante (sauf reflux) / UIV
- Vessie : voie descendante (sonde dans la vessie) ou sus-pubienne (enfant ++) ou rétrograde / UIV – cystographie
- Urètre : voie descendante (mictionnelle) ou rétrograde / UIV avec clichés mictionnels – urétrographie rétrograde (si jamais on
n’arrive pas à avoir d’info sur l’urètre antérieure par sténose de l’urètre postérieure par exemple
le liquide de contraste ne
passe pas dans l’antérieure)
L’opacification rétrograde de l’ensemble de la voie excrétrice peut se faire à partir d’une sonde placée au méat urétéral ou d’un cathéter
monté dans le bassinet.
On a souvent besoin de la voie descendante et de la voie rétrograde pour explorer l’appareil masculin.
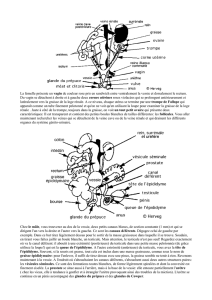
B. UIV (recherche syndrome de jonction pyélo-urétral ++)
Radiographie par opacification de l’arbre urinaire après injection de produit radio-opaque (iodé) par voie intraveineuse, qui sera éliminé
par le rein et opacifiera progressivement les voies urinaires.
1. But
- Analyse morphologique (supplanté par le scanner, + précis) pour les contours, la taille…
- Analyse fonctionnelle ++, plus précise que le scanner (s’il y a une sténose de l’a. rénale, on va voir un
retard d’opacification rénale)
- Étude fine de la paroi des voies excrétrices (moins précis pour l’analyse des sténoses)
- Étude du remplissage/vidange vésicale
- Étude du résidu post-mictionnel
- Analyse de l’urètre (cliché per mictionnel c’est-à-dire quand le patient urine)
Lors d’un scanner, le patient est en position couché alors que lors d’un UIV, on peut mettre l’appareil dans tous les sens.
Le syndrome de jonction pyélo-urétral est un rétrécissement de l’uretère à la jonction du rein, empêchant l’urine de bien s’écouler dans la
vessie. Ce syndrome est à l’origine d’une dilatation pyélo-calicielle. Le blocage fonctionnel de la jonction pyélo-urétral donne une
obstruction intermittente démasquée par un UIV sous hyperdiurèse (hyper-débit pour dilater le passage).
Parfois, on peut avoir un rein qui tombe au niveau de l’espace rétro-péritonéale. En position debout, il peut créer un pseudo-syndrome de
jonction.

– 2 – / 18
2. CI
Chimiotoxicité du PDC ++ :
- Diabète et prise de biguanides : interactions médicamenteuses
- PB rénaux : aggravation dosage créatinine
Immuno-allergie ++ :
- ATCD graves : choc, arrêt cardiaque ou œdème laryngé
- Terrain atopique : asthme, œdème de Quincke, eczéma, allergie médicamenteuse (prémédication)
- Insuffisance rénale ++, myélome, insuffisance cardiaque, AEG…
- Thyrotoxicose, poussée myasthénique…
- Grossesse
3. Temps de l’examen
1- Abdomen sans préparation
2- Néphrographie corticale
3- Néphrographie tubulaire
4- Temps sécrétoire
5- Étude des uretères : temps excréteurs
6- Étude de la vessie
7- Étude de l’urètre et de la vidange vésicale
Peut nécessiter l’injection de furosémide pour provoquer une hyperdiurèse et démasquer un syndrome de jonction PU.
a. Néphrographie corticale
- En fin d’injection : 1 min suivant l’injection.
- Ce cliché fixe le moment où le PDC arrive au niveau des artères rénales et commence à opacifier
le cortex rénal : néphrographie vasculaire.
- Recherche de masse avasculaire ou au contraire hypervasculaire du rein.
- Asymétrie en cas de problème artériel (sténose d’artère rénale).
Critère de réussite :
- Différenciation cortico-médullaire : colonnes de Bertin (cortex) visibles
- Parfois visualisation des vaisseaux rénaux
Presque abandonné au profit du scanner.
b. Néphrographie tubulaire
- Néphrographie tubulaire : 1 minute tout le parenchyme rénal est opacifié.
- Concentration du PDC lors de la traversée tubulaire.
Critère de réussite :
- Perte de la différenciation cortico-médullaire ++
- Rein opaque
- Cavités pyélo-calicielles non opacifiées
c. Temps sécrétoire
- Entre 3e et 5e min après injection.
- Correspond à l’arrivée du PDC dans les cavités pyélo-calicielles (arrêt du produit de contraste dans les
voies excrétrices).
Opacification cortex et colonne

– 3 – / 18
d. Temps excréteur : étude des uretères
- Cliché entre 5 et 15 minutes.
- Correspond au passage normal du produit de contraste dans l’uretère.
- Exploration de toutes les portions des voies excrétrices doivent être remplies.
- 4 à 6 clichés à intervalles réguliers (toutes les 5 minutes) : péristaltisme des uretères.
Les différents clichés demandés dans le temps excrétoires sont :
Clichés obliques des uretères :
- dégagent les uretères des superpositions osseuses
- analyse des coudures, sténoses ou lacunes (calcul, tumeur)
Procubitus :
- facilite le passage urétéral
- visualise la jonction pyélo-urétérale
Cliché debout :
- meilleure opacification des uretères
- étude de la mobilité des reins (ptose rénale)
Cliché post-miction : permet de vider la vessie et de mieux visualiser l’uretère terminal qui est masqué par la réplétion vésicale.
e. Étude de la vessie au cours de l’IUV
- Dans un premier temps, la vessie s’opacifie en forme de V opaque : col vésical
- Cliché à 30 minutes : remplissage vésical sous forme de sphère opaque, et la partie postérieure n’est alors plus visible :
cliché de face en décubitus dorsal, rayon directeur centré sur la ligne médiane, juste au-dessus du bord supérieur de la
symphyse pubienne.
Lacune, interruption, sténose progressive du
bas uretère tumeur urotéliale
Post-miction on parle de résidu post-mictionnel
quand le résidu du PDC est plus gros qu’une tête
fémorale
Bord un peu crénelé = Detrusor. Ce
n’est pas pathologique en remplissage
mais en dehors si.
Lacune d’opacification
Effet de masse extrinsèque
vessie soulevée par la prostate.

– 4 – / 18
f. Étude de l’urètre et de la vidange vésicale
- Étude mictionnelle : 1 à 2h après le début de l’examen avec envie mictionnelle impérieuse.
- Cliché avant miction de vessie de face et de ¾ décalé de 10cm vers le bas (permet le centrage
de l’urètre).
- Homme : étude permictionnelle de ¾ couchée (ne pas comprimer la verge par l’urinal : fausse
sténose distale).
- Femme : étude permictionnelle de ¾ debout.
- Cliché post-mictionnel se fait couché sur le dos.
4. Hyper diurèse
Définition et technique :
- Injection de Lasilix (furosémide).
- Permet de mettre en évidence un obstacle partiel.
- Indiquée si suspicion de syndrome de la jonction pyélo-urétérale : augmentation de la diurèse démasque un obstacle partiel.
5. Astuces pour voir les uretères
- Faire tousser le patient
- Procubitus : passage du PDC des calices vers le bassinet et l’uretère
- Debout (permet aussi d’étudier la ptose rénale)
- Sangle de compression et clichés de décompression
- Trendelenburg (voies urinaires supérieures)
- Éventuellement : réinjecter
6. Indications et CI
Obstruction aigue :
- ASP
- Néphrographie précoce
- Pas de compression
- Clichés tardifs
Stase intermittente :
- IUV en hyperdiurèse, diurétique à 10min
Stase chronique :
- clichés tardifs : 12h-24h
- clichés positionnels
Processus expansif : (préférer le scanner)
- étude néphrographique
- incidences multiples
7. Informations retrouvées en UIV
- Morphologie rénale (la taille des reins est importante surtout dans l’IR pour savoir si elle est aigue ou chronique – l’analyse des
contours rénaux est aussi importante pour identifier l’origine d’une pathologie)
- Retard de sécrétion
- Arrêt du produit de contraste ou lacune d’opacification
- Dilatation des CPC (avec ou sans hyperdiurèse par furosémide)
- Remplissage vésical, résidu post-mictionnel
- Rétrécissement urétral (rétrécissement ou lésion traumatique)
C. Cystographie rétrograde (recherche de reflux ++)
Avantages : étude morphologique, essentiellement recherche reflux ++ et miction.
Inconvénient : risque infectieux et traumatique (mise d’une sonde dans l’urètre).
Indications :
- infections à répétition : recherche reflux ou RPM
- pathologie urétrale
- incontinence urinaire (on fait un cliché quand on remplit et pendant la vidange)
CI : infection urinaire en cours ECBU négatif de moins de 4j.
Examen :
- Préparation : vider la vessie (pose de la sonde à ce moment pour savoir si elle est bien placée) et le rectum.
- PDC dilué en perfusion (50cm au dessus de la table)
- Sonde Foley n°12 ou sonde béquillée pour femme, décubitus Dorsal jambes fléchies en abduction.
- Ponction sus-pubienne chez l’enfant (vessie pleine sous AL)
- Asepsie rigoureuse (désinfection des mains de l’opérateur, gants stériles, désinfection de la vulve et du méat urinaire)
- Sonde positionnée dans la vessie, ballonnet gonflé.
- Perfusion raccordée à la sonde, tubulure purgée
Zones de sténoses peuvent être
normales (diaphragme uro-génital)

– 5 – / 18
Clichés :
- Cliché initiaux : pour opacifier la partie postérieure de la vessie opacifiée
- Cliché en réplétion : le dôme et les parties antérieures de la vessie sont visualisés, la partie postérieure est masquée : intérêt de
clichés obliques
- Clichés mictionnels : sonde retirée, clichés en oblique et profil strict lorsque la patiente signale la miction
- Étude post-mictionnelle (évalue le RPM)
Recherche de reflux par clichés face et oblique ++ :
- Reflux passif (lors du remplissage) le contraste reflux dans les uretères
- Reflux actifs (lors de la miction) la contraction du détrusor entraîne un reflux au niveau des
uretères
On grade le reflux en fonction de la hauteur du reflux au niveau de l’uretère, l’existence d’une dilatation
des CPC, ou d’une dilatation urétérale.
D. Urétrographie
Descendante : lors d’une UIV
- Contenu vésical opaque (réinjection)
- Attendre 2h après UIV
- Buts : recherche de sténose de l’urètre ou autre lésion : voie descendante optimale pour étudier l’urètre postérieur.
Sus-pubienne :
- Chez l’homme si mauvais contraste en UIV (sur vessie pleine distendue, par ponction percutanée 2 travers de doigt au-dessus du
pubis, sous scopie) : aiguille téflonnée avec mandrin.
UCRM : urétrocystographie rétrograde et mictionnelle :
- Meilleure étude de l’urètre antérieur
II. Échographie
A. Rénale
- Technique d’exploration : coupes longitudinales et transversales.
- Sondes basse fréquence organes profonds.
Indications :
- Syndrome obstructif
- Taille des reins, bilan IR
- Recherche de calculs, calcifications parenchymateuses
- Recherche de complications d’infections urinaires (abcès ++)
- Etude en coupes coronales et axiales
- Recherche de dilatation des CPC
- Recherche de pathologie tumorale
- Evaluation de la taille des reins, de l’épaisseur corticale
- Evaluation de la vascularisation doppler
La zone périphérique hypo-échogène correspond au parenchyme rénal dans sa globalité (cortex et colonne de Bertin qui sont hypo-échogènes et
les pyramides qui sont encore plus hypo-échogènes) le calice est anéchogène (car contient de l’urine).
La zone centrale hyperéchogène correspond au hile rénal, à la graisse du sinus rénal.
Le rein droit est de forme ovoïde
(coupe longitudinale).
Coupe transversale, forme de C
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
1
/
18
100%