les douleurs neuropathiques

Article original
LES DOULEURS NEUROPATHIQUES : GENERALITES
NEUROPATHIC PAIN : GENERAL POINTS
F. Lisovoski
Centre du Rachis - CMC Ambroise Paré - 25, Bd Victor Hugo, 92200 Neuilly-sur-Seine
161
DOSSIER
RACHIS - Vol. 16, n°3, Septembre 2004
Les douleurs neuropathiques représentent une
forme fréquente de douleurs chroniques rebel-
les aux thérapeutiques. Elles ont des caractéris-
tiques spécifiques qui les distinguent des douleurs par
excès de nociception. Malgré d’incontestables progrès
dans la compréhension de leurs mécanismes, les
retombées pratiques en terme de traitement ne sont pas
encore concrétisées et les grandes lignes de l’approche
thérapeutique n’ont pas varié depuis de nombreuses
années. Porter un diagnostic de douleur neuropathique
oriente à la fois vers une attitude médicale active mais
aussi vers la notion de douleur chronique, difficile à
traiter dont il conviendra de lui enseigner la gestion
grâce à une prise en charge globale.
Mécanisme des
douleurs
neuropathiques
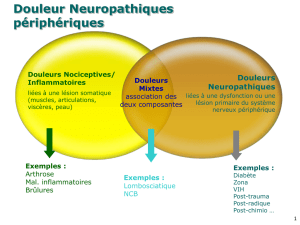
La douleur neuropathique est caractérisée par la tra-
duction clinique d’une hyperactivité spontanée ou pro-
voquée des voies de la douleur. Cette hyperactivité est
secondaire à une lésion des voies de la sensibilité péri-
phériques ou centrales. La lésion entraîne des pertur-
bations complexes des neurones nociceptifs : hyper-
sensibilité des récepteurs, perte de spécificité des fib-
res sensitives, apparition de décharges spontanées au
sein des neurones nociceptifs, perte des contrôles inhi-
biteurs par atteinte des fibres myélinisées, réorganisa-
tion des couches neuronales de la corne postérieure de
la moelle épinière, hyperactivité du sympathique,
hyperactivité des neurones centraux…
Cette situation se situe exactement à l’opposé des dou-
leurs par excès de nociception où une lésion tissulaire
périphérique excite un système nociceptif intact.
Diagnostic positif
d’une douleur
neuropathique
Même si les étiologies sont variées, la séméiologie des
douleurs neuropathiques est relativement uniforme.
La qualité de la douleur spontanée nécessite une écou-
te de la plainte du patient, en s’aidant au besoin de

questionnaires d’adjectifs comme le Questionnaire de
Saint Antoine (QDSA) pour plus de précision.
Brûlure, picotement, décharge électrique, broiement,
chaud/froid sont des éléments très caractéristiques et
spécifiques d’une douleur neuropathique.
La topographie de la douleur dans un territoire cor-
respondant à une systématisation neurologique.
L’examen clinique confirme les altérations de fonc-
tionnement du système nerveux et trouve, selon la ter-
minologie internationale de l’IASP (International
Association for the Study of Pain).
1- Une hyperalgésie : réponse anormalement intense à
une stimulation douloureuse.
2-Une allodynie : réponse douloureuse à une stimula-
tion normalement indolore (tact léger,température
modérée, mouvement…), très spécifique des douleurs
neuropathiques, et source de handicap fonctionnel :
difficulté à l’habillement, à la marche, impossibilité de
supporter le contact des draps…
3- Une hyperpathie : réponse douloureuse intense se
prolongeant après l’arrêt du stimulus, et impliquant un
territoire débordant largement la zone stimulée. Ce
symptôme est surtout rencontré dans les lésions cen-
trales (syndrome thalamique).
Ces douleurs et cette réactivité coexistent avec des
déficits neurologiques, en particulier sensitifs dont l’a-
nalyse permet le diagnostic de la lésion neurologique.
Des signes de dysfonctionnement sympathique peu-
vent être constatés à des degrés divers : troubles vaso-
moteurs, dépilation, troubles des phanères…
Etiologies des douleurs
neuropathiques
La douleur neuropathique représente une cause fré-
quente de douleurs chroniques, car la lésion neurolo-
gique est souvent définitive, ou sa réparation incom-
plète.
Le contexte neurologique lésionnel est connu :
Lésions du système nerveux (SN) périphérique :
●Traumatiques : avulsion du plexus brachial (accident
de moto), plaie de nerf (accident, coupure, autolyse…).
●Amputation : membre fantôme douloureux.
●Douleurs post-herpétiques : fréquentes au delà de 50
ans.
●Neuropathies : diabète, toxiques et iatrogènes, infec-
tieuse (SIDA), héréditaires…
Lésions du système nerveux central :
●Atteintes médullaires : un niveau lésionnel hyperes-
thésique ou allodynique, associé à des douleurs sous-
lésionnelles, des douleurs mécaniques par troubles de
la statique, des douleurs à composante musculaire et
une spasticité.
●Lésions cérébrales : s’accompagnent souvent d’une
hyperpathie (séquelles d’AVC, tumeurs, SEP…).
Le contexte neurologique n’est pas connu :
Les lésions iatrogènes du SN, souvent méconnues,
peuvent donner lieu à des douleurs neuropathiques.
Leur diagnostic est difficile, par méconnaissance de ce
type de mécanisme et parce qu’il existe fréquemment
un intervalle libre : les douleurs peuvent être retardées
de plusieurs semaines, voire plusieurs mois par rap-
portàla lésion.
Ainsi, les douleurs sur cicatrices ou voies d’abord
sont sources d’erreurs diagnostiques conduisant à des
réinterventions itératives si la nature neuropathique
de la douleur n’est pas repérée. A titre d’exemples :
douleurs post-thoracotomie, certaines douleurs den-
taires ou faciales après des extractions ou traitements
ORL, douleur du crural après abord du Scarpa, syn-
drome post-mammectomie, sciatalgie chronique
après cure de hernie discale. Dans ce dernier cas, en
présence d’une lésion irréversible de la racine, qui
n’a que peu de rapport avec la fibrose post-opératoi-
re, le risque réside dans des interventions itératives
inutiles.
Douleurs neuropathiques potentiellement curables :
La névralgie du trijumeau, outre les traitements symp-
tomatiques, peut donner lieu à un geste visant à rédui-
re un conflit vasculo-nerveux. Les syndromes canalai-
res peuvent entraîner un traitement par infiltration ou
chirurgie après confirmation EMG. En dehors du clas-
sique syndrome du canal carpien, il faut connaître les
syndromes plus rares (méralgie paresthésique, atteinte
du nerf honteux…). Certaines douleurs peuvent enfin
relever d’un mécanisme mixte chez un même patient
comme, par exemple, le syndrome de Pancost-Tobias,
ce qui souligne la nécessité d’une évaluation précise
pour chaque cas.
162
F. Lisovoski
RACHIS - Vol. 16, n°3, Septembre 2004

163
Les douleurs neuropathiques : généralités
RACHIS - Vol. 16, n°3, Septembre 2004
Traitement des douleurs
neuropathiques
Celui-ci s’avère toujours délicat ne serait-ce qu’en rai-
son de leur caractère classiquement résistant aux antal-
giques communément utilisés, quel que soit leur palier
selon la classification de l’OMS.
Objectifs du traitement
Ces douleurs ne répondent pas ou très peu aux antal-
giques même morphiniques. Lors d’une utilisation
rationnelle de traitements adaptés, les résultats restent
le plus souvent incomplets : de 50 à 75 % de répon-
deurs selon les pathologies, et cette réponse cor-
respond à une atténuation de la sensation douloureuse
plutôt qu’une disparition. La prise en charge doit donc
être dans l’esprit d’une aide globale, à la fois médica-
le, mais aussi psychosociale, comme pour toute dou-
leur persistante. L’ancienneté des douleurs représente
un facteur péjoratif, ce qui plaide pour un dépistage et
un traitement précoce de la composante neuropathique
d’une douleur. Ala différence des douleurs par excès
de nociception, on ne dispose pas de guide précis
comme les paliers de l’OMS, et les traitements sont
habituellement menés par principes d’essais succes-
sifs. On peut toutefois dégager un certain nombre de
règles thérapeutiques.
Traitements inutiles
Des médicaments utilisés traditionnellement (vitami-
nes, neuroleptiques, les tranquillisants…) n’ont jamais
fait la preuve de leur intérêt et alourdissent les pres-
criptions au risque parfois d’effets secondaires. Tous
les gestes de destruction non spécifique des voies ner-
veuses (neurotomie, alcoolisation, cordotomies…), de
même que toutes les interventions chirurgicales à la
recherche d’une compression persistante (exemple des
sciatalgies sequellaires multiopérées) risquent d’ag-
graver une situation déjà fragile en majorant la source
neurologique même de la douleur.
Les traitements de première intention :
Trois modalités thérapeutiques ont une efficacité
reconnue et doivent être utilisées largement.
●Les antidépresseurs tricycliques (Amitriptyline,
Clomipramine, Imipramine).
Ils possèdent une action antalgique pure, indépen-
dante de l’effet sur l’humeur.
Cet effet est démontré par de nombreux essais cli-
niques contrôlés et confirmé par des méta-analyses
mais reste insuffisamment connu ou mentionné dans
les RCP. Dans le respect strict des contre-indications
(liées à l’effet anticholinergique), il est classique de les
essayer sur la composante permanente de la douleur
neuropathique (brûlure, étau, paresthésies…).
Toutefois, le maniement de ces molécules anciennes
reste délicat car les posologies efficaces et la toléran-
ce sont variables, de 15 à 200 mg/j en moyenne chez
l’adulte, ce qui nécessite un ajustement individuel.
Leur délai d’action est souvent retardé de 3 à 4 semai-
nes. Il est conseillé d’utiliser des doses progressive-
ment croissantes, certaines présentations en gouttes
permettent un ajustement très précis, pour limiter les
effets secondaires à l’instauration du traitement. De
nombreux effets indésirables peuvent limiter la tolé-
rance (sédation, bouche sèche, troubles du transit,
hypotension orthostatique, prise de poids, troubles
sexuels, tremblements, troubles du rythme cardiaque.
Il convient donc de parfaitement accompagner cette
prescription (explications, suivi régulier du patient).
Il faut souligner l’intérêt pratique des perfusions dans
les cas difficiles permettant une meilleure surveillance
clinique, gestion quotidienne des effets indésirables,
mise en place d’autres méthodes de prise en charge à
la faveur de l’hospitalisation.
Les molécules possèdent chacune un spectre d’activi-
té neurochimique propre, ce qui rend légitime des
essais successifs en changeant de produit en cas de
mauvaise réponse clinique.
On ne dispose en revanche que de peu d’information
sur le rôle antalgique des antidépresseurs plus récents,
en particulier les inhibiteurs de la recapture de la séro-
tonine par manque d’études contrôlées suffisantes.
Ces produits, souvent mieux tolérés, représentent tou-
tefois une alternative en seconde intention après échec
ou effets indésirables des tricycliques.
●Les anticonvulsivants
S’ils ne disposent de l’AMM que pour la névralgie
faciale, les antiépileptiques sont efficaces sur certaines
douleurs à composante fulgurante (décharges élec-
triques), ou certaines hyperesthésies. Les produits les
plus classiques sont la carbamazépine (Tégrétol®)et le
clonazépam (Rivotril®)bien qu’il n’existe pas d’études
contrôlées pour ce dernier.Les autres antiépileptiques,
comme le valproate de Na (DEPAKINE®), sont tradi-
tionnellement moins utilisés et les informations sur

leur rôle antalgique restent fragmentaires. Ils peuvent
toutefois constituer une alternative possible en secon-
de intention. L’action antalgique de la gabapentine
(NEURONTIN®)s’est confirmée au vu des études
contrôlées récentes de bonne qualité sur des douleurs
post-zostériennes et les neuropathies diabétiques.
L’utilisation de ce produit est désormais très largement
diffusée parmi les prescripteurs notamment en raison
de sa bonne tolérance. L’oxcarbazépine (Trileptal®),
analogue structural de la carbamazépine, semble dotée
d’un effet antalgique comparable et d’une incidence
d’effets indésirables notamment hépatiques beaucoup
plus faible.
L’action antalgique des antiépileptiques serait un plus
rapide que celle des antidépresseurs. Le contrôle des
taux plasmatiques n’a pas d’intérêt pour préjuger de
l’efficacité antalgique mais permet d’apprécier l’ob-
servance ou d’apporter la confirmation d’une suspi-
cion clinique de surdosage.
Les effets indésirables communs à cette classe sont
principalement l’effet sédatif et des troubles de l’équi-
libre.
La carbamazépine présente des effets indésirables pro-
pres importants et nécessite un suivi attentif :
-ataxie et confusion en début de traitement, notam-
ment en cas de progression trop rapide des doses,
-réactions immunoallergiques (rash cutanés, adénopa-
thies) imposant l’arrêt immédiat du traitement,
-leucopénie, hépatite, hyponatrémie (contrôle biolo-
gique nécessaire),
-interactions médicamenteuses multiples.
●La neurostimulation transcutanée (TENS).
Elle concerne l’application pratique de la théorie du
Gate Control qui indique que la stimulation des fibres
sensitives myélinisées du tact léger bloque la transmis-
sion de l’influx des fibres nociceptives amyéliniques
dans la corne postérieure de la moelle. En pratique, un
appareil miniature porté en permanence et contrôlé par
le patient lui procure des paresthésies qui masquent la
douleur spontanée. Deux contre-indications : pace
maker, grossesse. Cette méthode s’adresse aux dou-
leurs neuropathiques d’intensité modérée en l’absence
de troubles majeurs de la sensibilité (anesthésie com-
plète qui signe une destruction des fibres A béta, ou
allodynie car la stimulation risque d’être mal tolérée).
Elle nécessite la compréhension de la technique et
donc une participation active du patient. Les obstacles
àcette méthode : manipulation de l’appareil, allergies
aux électrodes, épuisement d’effet.
Les traitements de seconde intention
En cas de douleur neuropathique rebelle, une consul-
tation spécialisée en centre de traitement de la douleur
est alors indispensable, pour décider de l’indication de
techniques plus lourdes.
Il convient nécessairement d’associer l’aspect médical
ou technique cette prise en charge à une approche glo-
bale de soutien psychologique, familial et social.
Il est alors possible de proposer d’autres médicaments,
dont les indications dérivent des meilleures connais-
sances fondamentales sur la douleur neuropathique,
mais qui restent à ce jour en cours de validation et qui
ne peuvent être utilisés que par des équipes spéciali-
sées : anesthésies locaux par voie générale (perfusions
de xylocaïne), morphiniques (le débat est loin d’être
clos sur leurs utilisations dans cette indication mais
rien actuellement ne justifie leur prescription en pre-
mière intention), antiNMDA(kétamine), traitement
intrathécaux…
La place de la neurochirurgie fonctionnelle doit être
discutée. Sans parler du traitement neurochirurgical de
la névralgie faciale qui est bien codifié, de grand pro-
grès proviennent des techniques fonctionnelles de sti-
mulation implantée (évoquées plus loin dans ce numé-
ro) : stimulation cordonale postérieure (douleurs
neuropathiques radiculaires post-chirurgicales, certai-
nes artérites) ou stimulation cérébrale thalamique ou
corticale (douleurs neuropathiques faciales, douleurs
centrales post AVC). L’évaluation préchirurgicale doit
intégrer tant des facteurs neurologiques que l’équilib-
re psychosocial du patient dont dépend la qualité des
résultats.
Il faut aussi mentionner une technique de destruction
chirurgicale limitée à la DREZ (Dorsal Root Endry
Zone) pour des douleurs secondaires à une avulsion ou
un envahissement du plexus brachial. ■
164
F. Lisovoski
RACHIS - Vol. 16, n°3, Septembre 2004
1
/
4
100%