Description stages pédiatrie

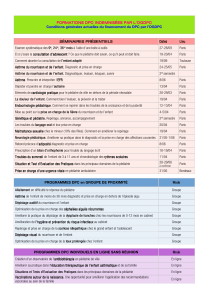
DESCRIPTION DES STAGES OFFERTS
PAR LE DÉPARTEMENT DE PÉDIATRIE
Décembre 2012

PRÉAMBULE
Les membres du département du CHAU de Lévis vous souhaitent la bienvenue. Nous
espérons que ces stages vous seront profitables.
BUT DES STAGES EN PÉDIATRIE
Environ 30% des patients qui consultent à l’urgence ou en clinique médicale sont des
enfants. Il est donc essentiel que le stagiaire, qu’il soit étudiant en médecine, externe ou
résident, acquiert une formation qui le prépare à bien évaluer l’enfant, à faire un bon
diagnostic et à bien le traiter. Nous croyons que le stage en pédiatrie du CSSS Alphonse
Desjardins offre une exposition à une grande variété de problèmes pédiatriques qu’ils
soient courants ou plus rares et complexes.
Lors de son stage de six semaines, l’étudiant sera amené à travailler sur l’unité
d’hospitalisation de pédiatrie, à l’urgence, à la pouponnière et en clinique ambulatoire.

DESCRIPTION DES STAGES OFFERTS
1. Stage à l’unité d’hospitalisation de pédiatrie
L’unité de pédiatrie compte 16 lits et accueille quotidiennement des enfants pour des
chirurgies d’un jour.
Le stage à l’unité d’hospitalisation a pour but de familiariser l’étudiant avec une variété
de pathologies pédiatriques nécessitant des soins secondaires et parfois tertiaires.
L’étudiant sera directement en contact avec l’enfant, ses parents et l’équipe médicale.
Tous les matins, les étudiants feront la tournée des patients hospitalisés en collaboration
avec les résidents, sous la supervision du pédiatre. Durant la journée, les externes
feront également les consultations urgentes et semi-urgentes à l’urgence, sur l’unité de
pédiatrie (médecine de jour) et parfois sur l’unité de pédopsychiatrie au pavillon
Dominique-Bédard. Ils auront aussi la possibilité de faire des consultations
préopératoires pour les patients qui seront anesthésiés pour des IRM ou des chirurgies.
Voir l’annexe I pour la liste des pathologies fréquemment rencontrées en pédiatrie,
l’annexe III pour un modèle de note d’évolution et l’annexe IV pour un modèle de
consultation médicale en pédiatrie.
2. Stage à la pouponnière
Chaque année, environ 2000 accouchements se font à l’Hôtel-Dieu de Lévis. Les
accouchements sont réalisés par les gynécologues et les médecins de famille. Depuis
novembre 2012, nous accueillons les prématurés à partir de 32 semaines d’âge
gestationnel et offrons la ventilation non invasive. L’unité de soins intensifs néonataux
compte 8 lits.
Le stage à la pouponnière a pour but de permettre aux stagiaires d’évaluer des
nouveau-nés en bonne santé, malades ou prématurés ainsi que de les familiariser à une
variété de pathologies spécifiques à cette population. L’étudiant sera directement en
contact avec le nouveau-né, ses parents et l’équipe médicale.
Tous les matins, les étudiants feront la tournée des patients hospitalisés en collaboration
avec les résidents, sous la supervision du pédiatre. Les bébés des soins intensifs et
intermédiaires ainsi que les nouveau-nés normaux seront examinés. Parfois, les
étudiants auront à faire des consultations demandées par des médecins de famille ou
sages-femmes, à faire des suivis d’hospitalisation ou à faire des consultations anté-
natales.

3. Stage en clinique ambulatoire
La clinique ambulatoire est un lieu où la clientèle pédiatrique de la région rencontre un
pédiatre ainsi qu’un étudiant externe ou résident pour recevoir des services médicaux de
consultation spécialisés complets incluant, au besoin, des services professionnels
interdisciplinaires. Cette consultation se déroule à la suite d’une demande d’un médecin,
d’un intervenant scolaire ou d’un intervenant du réseau de santé de la région. Tous les
pédiatres de l’équipe travaillent à la clinique en collaboration avec une infirmière
clinicienne. Actuellement, deux clientèles spécifiques font l’objet d’un suivi dans une
clinique spécialisée. Ce sont les enfants et adolescents qui présentent un surplus de
poids (mercredi) ou un problème d’asthme (mardi).
Le stage en clinique ambulatoire a pour but de familiariser l’étudiant avec le
développement de l’enfant ainsi qu’avec une variété de pathologies pédiatriques, leur
prise en charge et leur suivi. L’externe sera amené à questionner, examiner et évaluer
des enfants de tout âge seul ou avec le pédiatre. Une salle d’évaluation munie d’un
miroir unidirectionnel et d’un microphone permet à l’étudiant de se faire observer ou
d’observer dans certaines situations.
Voir l’annexe II pour les objectifs détaillés de la clinique ambulatoire spécialisée de
pédiatrie.
4. Cours et activités pédagogiques
L’étudiant aura accès aux cours de pédiatrie donnés au CHUL via la visioconférence,
ainsi que des conférences le matin ou le midi. Il est possible que l’étudiant soit sollicité
en cours de stage pour présenter un cas clinique ou un article scientifique. L’horaire leur
sera transmis en début de stage.
5. Évaluation du stage
Les étudiants auront une évaluation formative verbale à la fin de chaque semaine. Une
évaluation formative écrite sera faite à mi- stage et l’évaluation finale sera remise à la fin
du stage. Tous les pédiatres ayant eu un contact avec l’externe participent à
l’évaluation.
Pour tout problème durant le stage, vous êtes invités à communiquer avec le pédiatre
avec qui vous travaillez ou avec Dre Caroline Beaudry, responsable des externes.
À la fin du stage, nous vous invitons fortement à évaluer le milieu de stage. Votre
évaluation est précieuse pour nous, elle nous permet de nous améliorer afin de vous
offrir le meilleur milieu de stage possible.

6. Accueil des étudiants
Les étudiants recevront un courriel quelques semaines avant le début de leur stage pour
leur indiquer où se présenter à leur journée d’accueil. Cet accueil prendra tout
l'avant-midi. Il comprend l'accueil avec le secrétariat de l'enseignement, une visite de
l'hôpital et les formations nécessaires pour leur stage. Après leur accueil, en début
d’après-midi, les étudiants peuvent se rendre dans le département pour débuter leur
stage.
Ils pourront stationner leur véhicule dans le stationnement des visiteurs. Pour ne pas
défrayer le coût journalier, ils devront se procurer une carte magnétique au bureau du
stationnement au local RC106.
Nous recommandons aux étudiants de consulter le guide d’accueil des résidents et
externes sur le site Web de l’Hôtel-Dieu de Lévis au www.hdl.qc.ca sous le volet
« Enseignement » et « Guide d’accueil pour les étudiants en médecine (externes et
résidents) » pour connaître les directives de notre centre hospitalier.
L’heure d’arrivée sur le département est 8h. L’étudiant devra être présent jusqu’à ce que
le travail demandé sur l’étage soit terminé soit entre 16h et 18h selon les journées, sauf
si l’étudiant doit s’absenter pour des cours.
Les absences pour toute autre motivation devront être confirmées au pédiatre de garde
et en aviser la Direction de l’enseignement au 418 835-7121 *1571. Si l’étudiant
présente un problème de santé particulier (problème de santé grave ou problème de
santé affectif suite à un décès dans la famille par exemple), l’étudiant devra aviser dès
que possible le pédiatre de garde et la Direction de l’enseignement.
7. Garde
À l’arrivée, les externes devront compléter l’horaire de garde pour la pédiatrie et en
aviser la Direction de l’enseignement. Chaque externe devra effectuer 6 gardes durant
le mois, dont 4 gardes sur semaine de 17h à minuit et 2 gardes de fin de semaine de 8h
à minuit.
Lors de ses gardes la fin de semaine, l’externe fera la tournée des patients hospitalisés
et fera des consultations sous la supervision du pédiatre de garde. Les soirs de
semaine, l’externe fera des consultations à la demande du pédiatre de garde, examinera
les nouveaux-nés nés en fin d’après-midi ou en début de soirée et au besoin, s’occupera
de certains patients hospitalisés. Il est de la responsabilité de l’externe d’aviser le
pédiatre de garde de sa présence lorsqu’il est de garde.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
1
/
15
100%