Evaluation de la sortie des patients hospitalisés

Evaluation de la sortie des patients hospitalisés
C.Bussy(1), G.Nitenberg(1), E. Buchot(2), JF Ruys(2), P.Dielenseger(3), B.Besse(3), D.Sinquin(3), S.Fruchet(3), P.Usubelli(4),
D.Valteau Couannet(4), L.Canes(4), C.Jodar(4)
(1) Direction Qualité et Prise en Charge des Patients, (2) DISSPO
(3) Département de Médecine, (4) Département de Pédiatrie
Institut Gustave ROUSSY - 94805 VILLEJUIF
MMB, Dir Com IGR, 11_2006
Introduction
❚
❚
1
Pérennisation de la
démarche
❚
❚
❚
7
Objectifs
◆
◆
Matériel et méthode
◆
◆
◆
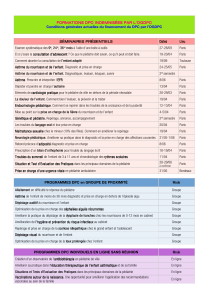
Résultats de la 1ère évaluation :
Actions d'amélioration
➭
➭
Résultats 2èm·e évaluation
Commentaires
2
3 4
5 6
1
/
1
100%